По данным современной литературы, заболеваемость хроническим панкреатитом (ХП) в мире колеблется от 1,6 до 23 случаев, в развитых странах – от 5 до 10 случаев на 100 тыс. населения [1]. Распространенность этого заболевания в Европе составляет 25,0–26,4 случая, в России – 27–50 случаев на 100 тыс. населения [1, 2].
За последние 30 лет наблюдается тенденция к росту заболеваемости острым и хроническим панкреатитом в мире более чем в 2 раза [1, 2]. Чаще ХП развивается в зрелом возрасте (35–50 лет). Мужчины болеют ХП в 2 раза чаще, однако отмечается заметная тенденция к увеличению удельного веса заболевших среди женщин. Первичная инвалидизация пациентов с ХП достигает 15% [1, 2, 3].
Летальность после первичного установления диагноза ХП колеблется от 20% до 50% в зависимости от длительности заболевания. Около 15–20% пациентов ХП погибают от осложнений, связанных с обострениями воспалительного процесса в поджелудочной железе (ПЖ), с развитием инфекционных осложнений панкреонекроза и вторичных нарушений пищеварения [1, 2].
Таким образом, актуальность проблемы ХП обусловлена ростом заболеваемости как во всем мире, так и в России, изменением состава популяции больных с увеличением доли молодых людей, значительной частотой инвалидизации и довольно высокой летальностью.
ХП относится к числу заболеваний, лечение которых представляет очень сложную задачу. В ПЖ происходит постепенное замещение поврежденной панкреонекрозом паренхимы органа соединительной тканью со сдавлением нервных и микрососудистых структур, формированием псевдокист различного размера, ретенцией главного панкреатического протока, что ведет к возникновению различных осложнений, требующих хирургического лечения [1, 2].
Резекционные вмешательства на ПЖ в настоящее время являются приоритетными, поскольку позволяют радикально устранить осложнения ХП, обусловленные фиброзно-кистозным перерождением головки или дистальных отделов ПЖ [4, 5, 6]. Существует несколько вариантов резекции головки ПЖ, для каждого из которых имеются строгие показания [2, 4, 7].
Резекция головки ПЖ с продольным панкреатоеюноанастомозом (операция Фрея) рекомендована при фиброзной трансформации головки ПЖ, панкреатической гипертензии вследствие вирсунголитиаза или стриктур протока [8, 9, 10]. Эта операция обеспечивает надежное устранение панкреатической гипертензии и удаление большей части склерозированной ткани головки ПЖ, как предложено в модифицированном в 2003 г. варианте операции, поэтому и является одним из наиболее частых вариантов хирургического вмешательства [10].
Проток ПЖ вскрывают на всем протяжении. Производят иссечение ткани головки и крючковидного отростка с сохранением не более 5 мм паренхимы, прилежащей к стенке двенадцатиперстной кишки, интрамуральной части общего желчного протока и воротной вене. Затем (насколько представляется возможным) удаляют конкременты из протока ПЖ и боковых протоков. С краями образовавшейся полости в головке ПЖ и вскрытого протока ПЖ формируют анастомоз с Ру-петлей тощей кишки непрерывным обвивным швом. Для этого используется рассасывающийся синтетический монофиламентный шовный материал. Ру-петлю, длина которой должна быть не менее 60 см, проводят через брыжейку поперечной ободочной кишки. Такая операция не обеспечивает полного обнажения терминального отдела общего желчного протока и воротной вены из ткани ПЖ. Из-за большой раневой поверхности в области резекции головки, крючковидного отростка и рассеченного протока ПЖ в ближайшем послеоперационном периоде имеется риск возникновения раннего кровотечения в просвет анастомоза [1, 2, 10].
В нескольких исследованиях отмечается значительное снижение качества жизни больных [1, 2, 11]. Принято считать, что качество жизни – важнейший показатель успешности лечения ХП. Для его оценки применяются несколько шкал: SF-36 / SF-12, PANQOLI, специально разработанная для больных ХП, DAST и MAST – для больных, принимающих алкоголь, шкала HADS – для определения наличия депрессивного состояния, MUST – для определения нутритивного статуса больных, ВАШ – для определения интенсивности боли [1, 2, 11].
В последние годы для оценки качества жизни пациентов с ХП использовались опросники SF-36 и SF-12, однако они не учитывали многие проблемы, возникающие у таких больных [1, 2, 11]. Поэтому на сегодняшний день разработаны шкалы PANQOLI и EORTCQLQ-C30 [1, 2, 11].
В нашей стране для объективной оценки состояния пациентов с ХП после хирургического лечения рекомендуются анкеты-опросники: визуально-аналоговая шкала (ВАШ), цифровая рейтинговая шкалы боли (ЦРШБ), а также опросники по оценке качества жизни SF-36, QLQ-C30 [1, 12, 13].
В этих и других опросниках и шкалах имеется огромное количество вопросов, оценка которых нередко очень субъективная и достаточно сложная для пациента и исследователя.
С учетом контингента большей части наших пациентов (сельские жители, нередко с не очень высоким комплайенсом) нами разработана собственная шкала оценки состояния больного, сочетающая в себе простоту, конкретность, достаточно широкий диапазон возможных жалоб, позволяющая, на наш взгляд, провести разностороннюю комплексную оценку состояния респондента и качества его жизни.
Цель исследования: оценка отдаленных результатов лечения больных ХП после выполнения операции Фрея.
Материал и методы исследования
Проведен анализ историй болезни 35 больных ХП, которым в хирургическом отделении Курской областной клинической больницы была выполнена операция Фрея в период с 2014 по 2020 гг., с последующим заочным анкетированием пациентов. Эта операция сочетает в себе частичную резекцию головки ПЖ с дренированием главного панкреатического протока (рис. 1) [1, 7, 10]. При наличии желчной гипертензии у 5 больных вмешательство дополнялось внутренним билиарным соустьем по типу «открытой двери» [10].
Практически все операции были выполнены одной и той же бригадой хирургов.
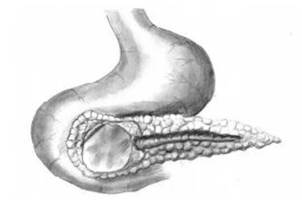
Схема операции Фрея
Анкета была разработана авторами статьи и содержала 27 вопросов, которые были составлены предельно просто, с учетом достаточно невысокого комплайенса большинства респондентов. Часть вопросов анкеты предусматривала выбор одного ответа из трех предложенных, например: «да», «нет», «не знаю»; некоторые параметры (оценка общего состояния здоровья, своего пищеварения, аппетита) предлагалось оценить в баллах от 1 до 5 или ответить на вопрос развернутым текстом (например, указать дополнительные проблемы пищеварения, кроме приведенных в анкете, перечислить принимаемые в раннем послеоперационном периоде и в настоящее время лекарственные препараты и т.д.).
Анкеты были разосланы и возвращены респондентами по почте. Применены стандартные методы статистической обработки с вычислением средних и относительных величин, вариабельности признаков. Статистическая достоверность различий средних и относительных величин оценивалась с использованием критерия χ2, критерия Стьюдента. Статистически значимыми считали различия при р<0,05.
Результаты исследования и их обсуждение
Наличие ХП у всех анализируемых больных было зафиксировано комплексом стандартных современных методов диагностики, таких как: транскутанное ультразвуковое исследование, эндоскопическое ультразвуковое исследование органов гепатопанкреатодуоденальной зоны, фиброгастродуоденоскопия, эндоскопическая ретроградная холангиопанкреатография, компьютерная томография с внутривенным контрастированием или магниторезонансная томография с внутривенным контрастированием, соответствующие лабораторные исследования крови, мочи. Длительность заболевания колебалась от 3 до 10 лет, в среднем она составляла 5±1,2 года. Мы не разделяли пациентов по особенностям морфологических форм ХП, поскольку основной задачей нашего исследования было изучение отдаленных результатов хирургического лечения после выполняемой стандартно по описанной выше методике операции Фрея, впервые описанной в 1987 г. [1, 7, 10].
Анкеты были получены от 31 человека, что составляет 88,6% от общего числа анализируемых пациентов. Среди них в 4 раза больше было мужчин – 25 человек (80,6%), чем женщин, – 6 человек (19,4%). После операции в сроки от 3 до 5 лет умерли 4 больных от различных причин, не связанных напрямую с ХП и перенесенной операцией Фрея. Поэтому дальнейший анализ анкетирования будет охватывать 27 респондентов.
Возраст пациентов варьировал от 24 до 64 лет, составляя в среднем 46,8±7,2 года.
Оценивая по пятибалльной шкале состояние своего здоровья в целом, оценку «отлично» поставили 2 человека (7,4%), «хорошо» – большинство опрошенных – 16 человек (59,3%), «удовлетворительно» – 8 человек (29,6%), «неудовлетворительно» – всего 1 пациент (3,7%).
При оценке по такой же пятибалльной шкале своего пищеварения на «отлично» его оценил 1 респондент (3,7%), на «хорошо» – 10 человек (37,0%), большинство опрошенных – 15 человек (55,6%) – поставили оценку «удовлетворительно», и 1 человек (3,7%) выбрал вариант «неудовлетворительно».
На вопрос: «Улучшила ли операция состояние Вашего здоровья?» – всего один пациент ответил отрицательно, абсолютное большинство – 26 человек (96,3%) – ответили утвердительно.
На вопрос: «Согласились бы Вы на эту операцию повторно?» – большинство респондентов – 24 человека (88,9%) – ответили утвердительно, лишь 3 (11,1%) воздержались бы от этой операции.
Длительность послеоперационной реабилитации оценивалась респондентами по-разному. По их мнению, период реабилитации продолжался менее 1 месяца лишь у 1 опрошенного (3,7%), от 1 до 3 месяцев реабилитация длилась у 10 человек (7,0%), от 3 до 6 месяцев – также у 10 человек, около 1 года – у 4 человек (14,8%) и более 1 года – у 2 респондентов (7,4%).
4 пациента (14,8%) отметили наличие у них после выписки из стационара субфебрильной температуры тела от 2 недель до 2 месяцев. 5 человек указали на наличие у них периодических ознобов после выписки из больницы в течение 2 недель. Ни один из опрошенных не указал на наличие после выписки из стационара желтушности или повышение уровня билирубина крови.
Лишь 1 респондент (3,7%) отметил факт кратковременного повышения амилазы крови после выписки из больницы, у 13 человек (48,1%) этот показатель при периодическом амбулаторном контроле был нормальным, остальные 14 человек (51,9%) на вопрос: «Отмечалось ли у Вас дома при лабораторном исследовании крови повышение амилазы?» – ответили: «Не знаю».
Свой аппетит на «отлично» оценили 9 опрошенных (33,3%), на «хорошо» – 8 человек (29,6%), на «удовлетворительно» – 9 респондентов (33,3%) и на «неудовлетворительно» – всего 1 (3,7%).
У 11 респондентов (40,7%) стул был оценен ими как нормальный, 12 человек отметили частые поносы (44,5%), 4 пациента (14,8%) указали на наличие у них периодических запоров.
Снижение индекса массы тела по сравнению с дооперационным периодом отмечено у 7 респондентов (25,9%), повышение этого индекса – у 9 человек (33,3%), масса тела существенно не изменилась у 11 человек (40,7%).
22 человека (81,5%) указали на наличие у них дополнительных жалоб на пищеварение: периодические тупые боли в эпигастральной области – 9 человек (33,3%), периодическое вздутие живота – 7 человек (25,9%), отрыжку – 5 человек (18,5%), изжогу – 4 человека (14,8%), урчание в животе – 4 человека, тошноту – 2 человека (7,4%), ощущение неполного опорожнения кишечника – два человека, наличие периодически возникающих икоты, изжоги, дискомфорта в животе отметили по 1 человеку (3,7%).
Практически все опрошенные обращались в ближайшее лечебное учреждение по месту жительства в плановом порядке или из-за некоторого ухудшения состояния, где им были выполнены следующие исследования: ультразвуковое исследование органов брюшной полости, фиброгастродуоденоскопия, соответствующие лабораторные исследования крови и мочи. Кроме того, по показаниям проводилось курсовое амбулаторное лечение.
Ни один из опрошенных не был госпитализирован в стационар в связи с обострением ХП или по поводу каких-либо других проблем, связанных с органами пищеварения. Ни один из респондентов не был повторно оперирован на органах брюшной полости в связи с прогрессированием патологии органов гепатопанкреатобилиарной зоны.
По свидетельству респондентов, лишь 20 человек (74,1%) следовали рекомендациям врачей областной клинической больницы в течение нескольких месяцев после выписки из стационара по соблюдению диеты и приему соответствующих лекарственных препаратов, остальные 7 человек (25,9%) это игнорировали.
На вопрос: «Соблюдаете ли Вы диету в настоящее время?» – утвердительно ответили 15 человек (55,5%), отрицательно – 12 человек (44,5%). То, что лишь чуть более половины оперированных пациентов соблюдают диету, может свидетельствовать не только о достаточно хорошем самочувствии, но и об известном низком комплайенсе этого контингента больных. Об этом же свидетельствует то, что среди этих 12 человек 4 респондента признались в том, что они периодически продолжают употреблять алкоголь.
Выводы
1. Применение высокоинформативных методов диагностики (КТ, МРТ с МРХПГ, эндо-УЗИ, ЭРПХГ и др.), позволяющих идентифицировать локализацию и топическую персонализированную диагностику патологического процесса в ПЖ и смежных органах, дает возможность выбора оптимального способа резекционной операции при ХП, каким в большинстве случаев является операция Фрея.
2. Субтотальное удаление головки ПЖ с продольной панкреато(цисто)вирсунгоеюностомией на выключенной петле по Ру (операция Фрея) показано при наличии панкреатической гипертензии в сочетании со стриктурами ГПП, вирсунголитиазом и псевдокистами ПЖ.
3. По данным анкетирования, отдаленные результаты лечения больных ХП спустя 1–6 лет после выполнения операции Фрея оказались удовлетворительными:
– состояние своего здоровья по пятибалльной шкале на «хорошо» оценили 16 респондентов (59,3%), на «удовлетворительно» – 8 человек (29,6%), суммарно – 88,9%; состояние пищеварения на «хорошо» оценили 10 человек (37,0%), на «удовлетворительно» – 15 человек (55,6%), суммарно – 92,6%; абсолютное большинство опрошенных (26 человек, 96,3%) считают, что операция способствовала улучшению состояния; 88,9% опрошенных согласились бы на ее проведение снова;
– послеоперационная реабилитация, по мнению респондентов, длилась от 1 до 3 месяцев у 10 человек, от 3 до 6 месяцев – также у 10 человек (37,0%); после выписки из стационара лишь 14,8% респондентов отметили наличие у них субфебрильной температуры тела от 2 недель до 2 месяцев; всего 18,5% опрошенных отмечали кратковременные периодические ознобы, купировавшиеся при амбулаторном лечении;
– свой аппетит на «отлично» оценили 9 человек (33,3%), на «хорошо» – 8 человек (29,6%), на «удовлетворительно» – 9 человек (33,3%); у 11 респондентов (40,7%) стул был оценен ими как нормальный, хотя 12 человек отметили частые поносы (44,5%), 4 человека (14,8%) указали на наличие у них периодических запоров;
– снижение индекса массы тела по сравнению с дооперационным периодом отмечено лишь у 7 респондентов (25,9%), повышение этого индекса – у 9 человек (33,3%); (40,7%) ни один из опрошенных не был госпитализирован в стационар в связи с обострением ХП или по поводу каких-либо других проблем, связанных с органами пищеварения; ни один из респондентов не был повторно оперирован на органах брюшной полости в связи с прогрессированием патологии органов гепатопанкреатобилиарной зоны;
– лишь чуть более половины оперированных пациентов (55,5%) соблюдают диету, 4 человека (14,8%) периодически продолжают употреблять алкоголь, что может свидетельствовать не только о достаточно хорошем самочувствии, но и об известном низком комплайенсе этого контингента больных.
4. Операция Фрея, включающая субтотальную резекцию головки ПЖ и обеспечивающая ликвидацию интрапанкреатической компрессии, нормализацию оттока панкреатического сока, способствует, прежде всего, купированию стойкого болевого абдоминального синдрома, при этом функциональные нарушения пищеварения у части пациентов могут сохраняться в период от 1 до 6 лет после операции.
Библиографическая ссылка
Бондарев Г.А., Горбачева О.С., Долженкова А.А., Медведкова Ю.А. ОТДАЛЁННЫЕ РЕЗУЛЬТАТЫ ЛЕЧЕНИЯ БОЛЬНЫХ ХРОНИЧЕСКИМ ПАНКРЕАТИТОМ ПОСЛЕ ОПЕРАЦИИ ФРЕЯ // Современные проблемы науки и образования. 2022. № 1. ;URL: https://science-education.ru/ru/article/view?id=31421 (дата обращения: 22.05.2026).
DOI: https://doi.org/10.17513/spno.31421



