Пневмония является частым и достаточно серьезным заболеванием органов дыхания. Болезни органов дыхания в детском возрасте, в том числе пневмония, согласно официальной статистике, занимают третье место в структуре причин смерти в нашей стране [1]. Пневмония же среди них является важнейшей причиной смертности детей во всем мире. В то же время во всем мире наблюдается постоянный рост внебольничной пневмонии у детей [1, 2].
Streptococcus pneumoniae – основной возбудитель пневмонии, более 95% пневмококковых пневмоний являются внебольничными [3, 4]. Кроме того, пневмококковая инфекция является частой причиной заболеваемости и смертности во многих странах мира. По данным ВОЗ, от различных форм пневмококковой инфекции ежегодно умирают около 1 млн детей. В настоящее время смертность от заболеваний, вызванных пневмококковой инфекцией, можно предотвратить с помощью вакцинации [5].
Назофарингеальная колонизация и носительство считают главным фактором и этапом патогенеза заболеваний пневмококковой этиологии. Применение пневмококковой вакцины в разных странах мира показало высокую клиническую эффективность в профилактике пневмоний, отитов и бактерионосительства пневмококка в носоглотке. В Канаде за двухлетний период применения пневмококковой конъюгированной вакцины заболеваемость пневмококковой инфекцией у детей до 18 лет снизилась более чем на 60%. В Дании через 1 год после начала вакцинации число случаев пневмококковой инфекции у детей первых 2 лет жизни снизилось на 57%. В Норвегии при тех же условиях вакцинации заболеваемость снизилась на 52%. В Испании вакцинация способствовала снижению заболеваемости у детей различных возрастных категорий на 37,5–64,3%, также уменьшилось и носительство пневмококка у детей до 5 лет. В Великобритании заболеваемость сократилась на 34% после 4 лет вакцинации пневмококковой вакциной. В США падение числа заболеваний пневмококковой этиологии у детей в возрасте до 5 лет за семилетний период составило 76%. [6]. По некоторым данным, с 2000 г. около 200 тыс. случаев смерти удалось предотвратить благодаря вакцинации пневмококковой вакциной [7].
В России вакцинация против пневмококковой инфекции включена в Национальный календарь профилактических прививок в 2014 г. По данным различных исследований, массовая вакцинация детей в возрасте до 1 года в нашей стране пневмококковой конъюгированной вакциной позволяет снизить носительство пневмококка и количество обострений у детей с хронической патологией лор-органов, а также число случаев пневмонии в 2,4 раза, она показала экономическую эффективность и позволяет существенно снизить затраты на терапию пневмококковых инфекций. Анализ предотвращенных затрат на лечение пневмококковой инфекции у вакцинированных детей выявил, что они связаны со снижением заболеваемости острым средним отитом и пневмонией. Более того, массовая вакцинация пневмококковой конъюгированной вакциной способствует снижению заболеваемости пневмококковой инфекцией у невакцинированных детей, т.е. развитию популяционного эффекта [8].
Однако по мере использования пневмококковой вакцины перед медицинским сообществом встает закономерный вопрос о сохранении ее эффективности, что связано с преобладающими среди местных целевых групп населения серотипами микроорганизма.
В связи с этим исследование, анализирующее клинические и анатомо-морфологические характеристики пневмонии в настоящее время, что важно для своевременной ее диагностики, а также зависимость возникновения заболевания от наличия вакцинации, проведенной в конкретном регионе, имеет особую актуальность и научную значимость.
Цель исследования – изучить клинические проявления и анатомо-морфологические формы внебольничной пневмонии у детей на современном этапе. Задачей исследования явилась оценка частоты встречаемости диагностических критериев, анатомо-морфологических форм заболевания, зависимости развития пневмонии от наличия специфической профилактики против пневмококковой инфекции.
Материал и методы исследования
Проведено ретроспективное исследование 115 историй болезни всех детей, находившихся на лечении с внебольничной пневмонией в педиатрическом отделении БУ «Чебоксарская районная больница» МЗ ЧР в 2019 г.
Статистическая обработка полученных результатов проводилась с использованием программ MS Excel и Statistica 6.0. Достоверность различия относительных величин определялась по показателю точности (р) в зависимости от коэффициента достоверности Стьюдента (t). Различия считали значимыми при р<0,05.
Результаты исследования и их обсуждение
Исследуемую группу детей составили 61 (53%) мальчик и 54 (47%) девочки. По возрасту больные распределялись следующим образом: дети грудного возраста составили 24 (20,9%), раннего возраста – 36 (31,3%), дошкольного возраста – 13 (11,3%), младшего школьного возраста – 30 (26,1%), старшего школьного возраста – 12 (10,4%) (рис. 1).
Из 34 (29,6%) детей, иммунизированных против названной инфекции, 24 ребенка (70,6%) получили законченную вакцинацию, в том числе половина пациентов получили и ревакцинацию.
У 14 (12,2%) детей анализируемый случай пневмонии был повторным, при этом 12 из них (85,7%) не были вакцинированы против пневмококковой инфекции.
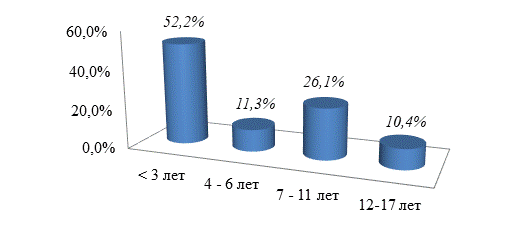
Рис. 1. Распределение исследуемых детей по возрасту
Сведений о вакцинации против пневмококковой инфекции не имели 13 (11,3%) детей, 68 (59,1%) пациентов не были вакцинированы (рис. 2).
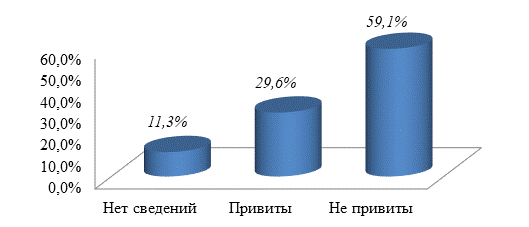
Рис. 2. Вакцинация детей против пневмококковой инфекции
В стационар дети с пневмонией поступали в разные сроки от начала болезни. Примерно половина пациентов (n=59; 51,3%) поступили в первые 3 дня заболевания, чуть меньше половины (n=47; 40,9%) – в срок от 4 до 7 дней, позже 7 дней – 9 (7,8%) больных.
На современном этапе диагностика пневмонии основывается на данных анамнеза, клинической картины и рентгенологического исследования. Основными клиническими симптомами, характерными для пневмонии и позволяющими предполагать данное заболевание у ребенка, являются дыхательная недостаточность (одышка без явлений обструкции, участие вспомогательной мускулатуры в акте дыхания, цианоз), лихорадка более 38,5ºС более 3 дней, выраженные симптомы интоксикации (отказ от еды, значительная слабость, вялость, головная боль), кашель с выделением мокроты, а также локальные физикальные данные (укорочение перкуторного звука, ослабленное или бронхиальное дыхание, мелкопузырчатые или крепитирующие хрипы над участками поражения). Рентгенологическим подтверждением типичной пневмонии является наличие гомогенной тени с четкими границами [1].
Предъявляемые при поступлении жалобы у большинства детей (n=86; 74,8%, p<0,001) представляли сочетание симптомов поражения дыхательной системы (респираторный синдром) и интоксикации без заметных симптомов катара верхних дыхательных путей (заложенности носа, насморка, боли и саднения в горле, осиплости голоса).
Лихорадка более 3 дней до госпитализации наблюдалась у 33 (28,7%) больных. Менее 3 дней температурили 63 (54,8%) пациента, что, очевидно, связано с ранним поступлением в стационар и началом антибактериальной терапии. У небольшой части детей (n=19; 16,5%) заболевание протекало без повышения температуры.
Локальное укорочение перкуторного звука наблюдалось в клинической картине у абсолютного большинства детей (p<0,001), мелкопузырчатые влажные хрипы при аускультации легких были описаны более чем у половины пациентов (p>0,05).
Рентгенологическая картина заболевания разнообразна. У большинства госпитализированных детей (n=82; 71,3%, p<0,001) наблюдалось правостороннее поражение. Более чем у половины детей с правосторонней пневмонией (n=53 из 82; 64,9%, p<0,001), так же как у детей с левосторонней пневмонией (n=18 из 30; 60%, p<0,05), в воспалительный процесс была вовлечена нижняя доля.
Особенности клинической и рентгенологической картины внебольничной пневмонии изучались и другими авторами. В одном из исследований, посвященных особенностям клинического течения пневмонии у детей, авторы показывают, что лихорадка при данном заболевании наблюдалась в 81% случаев, кашель – в 90% случаев, укорочение перкуторного звука – в 46% случаев, хрипы выслушивались в 60% случаев (преимущественно мелкопузырчатые), одышка смешанного типа имела место в 79% случаев, бронхообструктивный синдром наблюдался в 18% случаев. Воспаление в 91% случаев было односторонним и локализовалось преимущественно (64%) справа, в нижней доле (73%) [9].
Значительное повышение в крови уровней С-реактивного белка и других белков острой фазы характерно для тяжелой пневмонии бактериальной этиологии, в том числе пневмококковой [10, 11]. В нашем исследовании повышение С-реактивного белка было обнаружено у 35 (30%) детей.
Бессимптомная транзиторная колонизация носоглотки условно-патогенными бактериями, такими как Streptococcus pneumoniae, Haemophilus influenzaе, Moraxella catarrhalis и Staphylococcus aureus, является обычной у детей первых лет жизни; она снижается с возрастом в связи с созреванием иммунной системы. Носительство Streptococcus pneumoniae, по данным эпидемиологических исследований, варьируется в диапазоне 20–65%. Назофарингеальная колонизация Haemophilus influenzае может достигать 90% у детей младше 5 лет, тогда как носительство Staphylococcus aureus встречается у 8–53% детей этой возрастной группы [12, 13, 14].
Для бактериологического исследования использовались мазок из зева (n=79; 68,7%) или мокрота (n=36, 31,3%). В мазке из зева более чем в половине случаев (n=44 из 79; 55,7%) был обнаружен Streptococcus pneumoniae, в более редких случаях выделялись Klebsiella pneumoniae (n=10 из 79; 12,7%), Streptococcus pyogenes (β-гемолитический стрептококк группы А, n=9 из 79; 11,4%), Staphylococcus epidermidis (n=7 из 79; 8,8%), Streptococcus viridans (n=3 из 79; 3,7%), Staphylococcus aureus (n=2 из 79; 2,5%), Escherichia coli (n=1 из 79; 1,3%), Neisseria spp (n=1 из 79; 1,3%), Proteus vulgaris (n=1 из 79; 1,3%), Candida albicans (n=1 из 79; 1,3%).
Этиологическая диагностика внебольничной пневмонии ограничена и в поликлинических условиях не проводится. Микробиологический анализ мокроты (бактериоскопическое либо бактериологическое исследование) рекомендуется проводить у всех детей с пневмонией при наличии мокроты в стационарных условиях. Основным методом этиологической диагностики пневмонии служит классический бактериологический анализ мокроты, чувствительность и специфичность которого составляют около 50%. Недостатком данного метода является позднее получение результатов [10].
При бактериологическом исследовании мокроты также более чем в половине случаев (n=21 из 36; 58,4%, p<0,001) был выделен Streptococcus pneumoniae. Литературные данные также показывают значимую роль пневмококка в этиологии внебольничных пневмоний у детей до 17 лет (24,14%) [15].
Основные проявления пневмонии в исследуемой группе детей представлены в таблице.
Клинические признаки, рентгенологические и лабораторные данные при пневмонии
|
Данные исследования |
Абс. (%) |
|
Клинические синдромы Сочетание респираторного синдрома и интоксикации; Респираторный синдром; Сочетание респираторного, интоксикационного, катарального синдромов; Синдром интоксикации |
86 (74,8) 19 (16,5)
8 (7) 2 (1,7) |
|
Локальное укорочение перкуторного звука Выявлено; Не выявлено |
90 (78,3) 25 (22,7) |
|
Хрипы Выявлены; Не выявлены |
60 (52,2) 55 (47,8) |
|
Локализация и объем поражения Правое легкое: Нижнедолевая; Среднедолевая; Верхнедолевая; Сегментарная; Очаговая Левое легкое: Нижнедолевая; Верхнедолевая; Сегментарная; Очаговая Двустороннее поражение |
82 (71,3) 53 (64,6) 4 (4,9) 14 (17,1) 9 (11) 2 (2,4) 30 (26,1) 18 (60) 7 (23,4) 4 (13,3) 1 (3,3) 3 (2,6) |
|
Результаты бактериологического исследования мокроты (n=36) Streptococcus pneumoniae; Klebsiella pneumonia; Staphylococcus aureus; Escherichia coli; Streptococcus pyogenes |
21 (58,4) 6 (16,7) 3 (8,3) 3 (8,3) 3 (8,3) |
Антибактериальная терапия в условиях стационара в большинстве случаев (n=77, 67%) проводилась одним антибиотиком, в трети случаев (n=38, 33%) использовалось более одного курса антибактериальной терапии. Большинство детей (n=81; 70,4%) находились в стационаре от 1 до 2 недель; 26 (22,6%) пациентов – менее 1 недели и выписаны на амбулаторное лечение; 8 (7%) – более 2 недель.
Заключение
Внебольничная пневмония чаще наблюдалась у детей первых 3 лет жизни среди госпитализированных в педиатрическое отделение пациентов с названной патологией, что согласуется с литературными данными [8]. Достоверно чаще пневмонией болели дети, не иммунизированные против пневмококковой инфекции. В нашем наблюдении в 6 раз чаще повторные случаи пневмонии встречались у детей, также не иммунизированных против пневмококковой инфекции. При бактериологическом исследовании мокроты пневмококковая этиология заболевания подтверждалась более чем у половины детей, в то время как исследования, проведенные в других регионах, показывают значительно меньшую значимость пневмококка в этиологии внебольничных пневмоний у детей и снижение частоты выделения у заболевших Streptococcus рneumoniaе на фоне увеличения объемов плановых прививок конъюгированной пневмококковой вакциной «Превенар 13» [15, 16]. В клинической картине у большинства пациентов наблюдались сочетание респираторного, интоксикационного синдромов и локальное укорочение перкуторного звука. Литературные данные свидетельствуют о высоком значении в диагностике внебольничной пневмонии объективного осмотра пациента, позволяющего в 50–70% случаев определить локальные симптомы, свидетельствующие о заболевании. Чувствительность сочетания лихорадки, тахипноэ, локального ослабления дыхания и мелкопузырчатых влажных хрипов в диагностике данного заболевания составляет около 94% [10]. Патологический процесс чаще локализовался в нижней доле правого легкого. Однако в литературе можно найти данные о достоверно более частом выявлении двусторонней очаговой пневмонии у детей раннего возраста [17]. Практическое значение исследования заключается в подтверждении диагностических критериев внебольничной пневмонии, что особенно актуально для диагностики бактериальной пневмонии в настоящее время и дифференциальной диагностики с вирусным поражением легких. Также показана роль пневмококка в этиологии заболевания, что имеет значение для выбора этиотропной терапии. Грамотное и четкое соблюдение вакцинального календаря и массовый охват вакцинацией против пневмококковой инфекции детей первых лет жизни будут способствовать снижению заболеваемости бактериальной внебольничной пневмонией у детей и подростков.
Библиографическая ссылка
Боровкова М.Г., Краснов М.В., Николаева Л.А., Григорьева М.Н., Акимова В.П. КЛИНИЧЕСКОЕ ТЕЧЕНИЕ ВНЕБОЛЬНИЧНОЙ ПНЕВМОНИИ У ГОСПИТАЛИЗИРОВАННЫХ ДЕТЕЙ // Современные проблемы науки и образования. 2021. № 6. ;URL: https://science-education.ru/ru/article/view?id=31343 (дата обращения: 23.05.2026).
DOI: https://doi.org/10.17513/spno.31343



