По данным отечественной литературы, остеоартрозом в России (ОА) поражены не менее 12% населения. По данным международной статистики, этим дегенеративно-дистрофическим заболеванием страдают 20% населения земного шара. Эта патология занимает первое место среди заболеваний крупных суставов, составляя 1–2% от всей ортопедической патологии [1]. Между тем известно, что асептический некроз головки бедренной кости (АНГБК), который является в основном проблемой молодого и активного населения, занимает особое место среди патологии тазобедренного сустава и нередко требует хирургического вмешательства [2]. Так, в Китае в 2017 г. АНГБК был диагностирован более чем у 8 млн, а в США – более чем у 500 тыс. пациентов [2-4]. Ежегодно в Германии выявляется до 7000 случаев АНГБК [5], в Японии – более 12000 [4], в Южной Корее – до 14 000 [4]. Актуальность исследований, посвященных вопросам хирургического лечения патологии тазобедренного сустава, обусловлена многими причинами: высокой частотой встречаемости, быстрым прогрессированием дегенеративно-дистрофических процессов с ранней инвалидизацией больных трудоспособного возраста, малой эффективностью консервативного лечения и трудностями выбора оптимального вида хирургического лечения [6].
Тотальное эндопротезирование тазобедренного сустава является общемировой стандартной хирургической процедурой у пациентов с ОА и АНГБК. К 2030 г., согласно прогнозам зарубежных авторов и национального регистра Англии, ежегодно в мире будет проводиться до 4 млн эндопротезирований тазобедренного и коленного суставов [7, 8]. Однако эндопротезирование крупных суставов нижней конечности до конца не решило проблему дегенеративно-дистрофических процессов. В соответствии с закономерностью эндопротезирования, возникает потребность в замене компонентов эндопротеза, что, в свою очередь, приводит к увеличению проблем, связанных с асептическим расшатыванием, износом полиэтиленовых вкладышей и гнойными осложнениями [9].
Развитие дегенеративно-дистрофического процесса в суставном хряще, субхондральной кости и капсуле сустава связано с функциональной перегрузкой хряща, обусловленной большой нагрузкой. Деформация оси нижней конечности приводит к непропорциональному изнашиванию хряща крупных суставов с развитием в них дегенеративно-дистрофических изменений [10].
Органосохраняющие корригирующие остеотомии не потеряли своего значения, так как позволяют уменьшить и перераспределить статико-динамические напряжения в опорных зонах, способны предотвратить или замедлить течение дегенеративно-дистрофического процесса, продлить срок естественной функции сустава [11, 12].
У значительного числа больных более адекватным может быть поэтапное хирургическое лечение: сначала остеотомия бедренной и берцовых костей, а затем при необходимости эндопротезирование, что позволит добиться оптимальных конечных результатов лечения. При такой тактике эндопротезирование отодвигается на более поздний возрастной период, что позволяет рассчитывать на однократную замену сустава с учетом того, что двигательная активность с возрастом снижается. По данным отечественных и зарубежных авторов, эффективность различных видов реконструктивно-восстановительных операций колеблется в очень широких пределах – от 30% до 90% [13].
Целью данного исследования является анализ литературы, посвященной результатам хирургического лечения больных с патологией тазобедренного сустава в сочетании с деформацией нижней конечности.
Материалы и методы исследования. Для решения поставленной задачи был проведен анализ зарубежных и отечественных публикаций с глубиной поиска 15 лет в период с 2005 по 2020 гг. В анализ были включены исследования, посвященные хирургическому лечению пациентов, у которых АНГБК, остеоартроз тазобедренного сустава сочетались с околосуставными деформациями одноименной нижней конечности. При проведении анализа в случаях, если работа была посвящена только корригирующим остеотомиям, оценивали время после операции до тотального эндопротезирования тазобедренного сустава. Публикации, посвященные эндопротезированию, проведенному пациентам с патологическими перипротезными переломами, а также эндопротезированию по поводу онкологических заболеваний, подлежали исключению из исследования. Данные взяты из открытых источников – интернет-ресурсов Elibrary, PubMed и Scopus. Рассматривались публикации, написанные на английском и русском языках, остальные работы не рассматривались, даже при наличии англоязычного резюме. Поисковый запрос на русском языке состоял из ключевых слов: «деформация оси конечности», «асептический некроз головки бедренной кости», «корригирующая остеотомия», «тотальное эндопротезирование тазобедренного сустава». Для поиска в зарубежных источниках использовались ключевые слова: «deformity of the limb axis», «osteonecrosis of the Femoral Head», «deformity correction», «total hip arthroplasty». В исследование не включали работы, посвященные обзору клинических случаев, и исследования, где количество наблюдений было менее 10, а сроки наблюдения – менее 12 месяцев. Критериями исключения являлись также неполнотекстовые публикации (тезисы) и публикации реферативного характера. Полные тексты статей были извлечены и оценены на предмет их пригодности для включения в данное исследование. Изучаемыми критериями при проведении анализа служили: демографические показатели пациентов (количество, возраст, срок, прошедший от корригирующей остеотомии до проведения тотального эндопротезирования, тип деформации бедренной кости), характеристики оперативного вмешательства (тип фиксации после остеотомии, время фиксации, длительность операции, кровопотеря), клинические и функциональные результаты лечения.
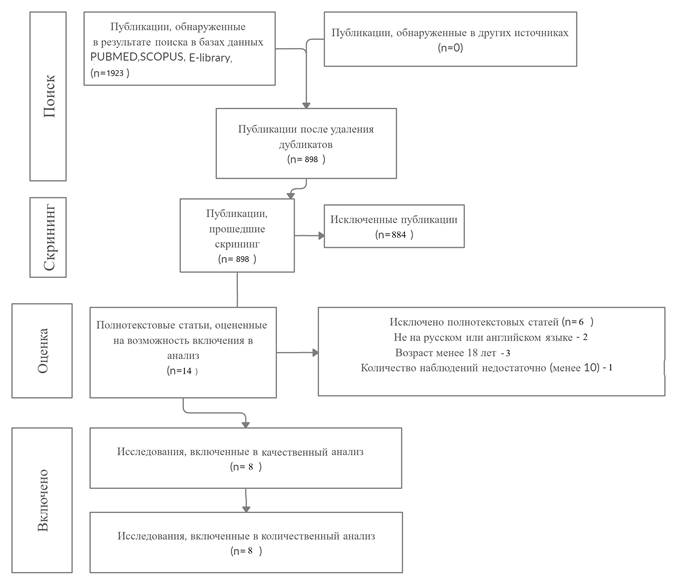
Блок-схема исследования
Для оценки отдаленных результатов анализировали сроки, количество и причины развития осложнений, а также процент и сроки потребовавшихся ревизионных вмешательств, выживаемость имплантатов. По результатам поиска в общей сложности были найдены 1923 ссылки на статьи. Из списка были исключены 1025 статей по причине повторения. 898 публикаций были изучены одним автором, был проведен анализ выбранных работ на предмет критериев включения и исключения. Были отобраны 14 полнотекстовых публикаций для анализа исследований. После детального изучения часть полнотекстовых статей были исключены из исследования: два исследования были не на русском или английском языке [14, 15]. В 1 публикации количество случаев было менее 10 [16], в 3 публикациях наблюдались случаи с возрастом менее 18 лет [17-19]. По окончании исследования по критериям включения и исключения была составлена блок-схема PRISMA (рисунок) [20].
В конечном итоге в иследование были включены 8 публикаций (табл. 1).
Таблица 1
Исследования, включенные в анализ
|
Автор |
Год |
Возраст пациентов (в годах) |
Количество случаев |
Годы исследования |
Срок наблюдения (в месяцах) |
|
Morita D.[26] |
2017 |
40 |
95 |
1989–1995 |
218,4 |
|
Yusuke Kubo[21] |
2017 |
40 |
42 |
2000–2005 |
136,8 |
|
K. Sonoda[24] |
2015 |
34,8 |
28 |
1990–2008 |
147,6 |
|
Yusuke Osawa[22] |
2017 |
42,4 |
30 |
1995–2013 |
126 |
|
T. Utsunomiya[23] |
2017 |
58,4 |
67 |
1998–2010 |
99,6 |
|
Xiaowen Deng[41] |
2019 |
43,5 |
15 |
2012–2014 |
62,5 |
|
M. Sonohata[39] |
2012 |
59 |
22 |
1999–2002 |
97 |
|
Shin Onodera[31] |
2006 |
55 |
62 |
1996–2002 |
61 |
Результаты исследования и их обсуждение. В целом наблюдениями был охвачен 361 пациент в возрасте от 15 до 95 лет. Сроки оперативного лечения пациентов – период с 1989 по 2014 гг. Срок наблюдения составил в среднем 118,6±10,2 месяца, от 61 до 218,4 месяца, медиана – 112,8 месяца. Средний возраст больных составил 46,6±1,8 года, от 34,8 до 59 лет, медиана – 42,5 года. В 5 исследованиях была указана длительность операции, составившая в среднем 118±3,8 мин, от 93,1 до 136 мин, медиана – 128 мин. В пяти публикациях исследовался объем кровопотери – от 329 до 700 мл, в среднем – 495,6±32,6 мл, медиана – 420 мл.
В итоге публикации, вошедшие в исследование, были разделены на две группы.
В I группу вошли исследования, посвященные ротационным корригирующим остеотомиям при асептическом некрозе головки бедренной кости. В этой группе оперативные вмешательства проводились в промежуток времени с 1989 по 2013 гг. (табл. 2).
Во II группу вошли публикации, в которых исследования были посвящены одномоментному эндопротезированию в сочетании с корригирующей остеотомией при различных деформациях проксимального отдела бедренной кости. Годы хирургического лечения охватили период с 1996 по 2014 гг. (табл. 3).
Лечение пациентов с сочетанием выраженных дегенеративных изменений в суставах и деформаций нижних конечностей является актуальной проблемой современной ортопедии. Совокупность этих патологических изменений вызывает каскад биомеханических нарушений, усугубляющих друг друга. Выбор метода и этапности хирургического лечения становится главной задачей.
Таблица 2
Результаты исследования I группы
|
|
Средний возраст в годах |
Средний срок наблюдения, месяцев |
Количество случаев |
Осложнения |
HHS до операции, баллы |
HHS после операции, баллы |
|
|
M±s.d |
43,1±3,6 |
146,6±18,1 |
262 |
6±0,8% |
52,8±5,8 |
84,9±1 |
|
|
Ме |
40 |
136,8 |
42 |
5,5 |
51,8 |
85 |
Таблица 3
Результаты исследования II группы
|
|
Средний возраст в годах |
Средний срок наблюдения, месяцев |
Количество случаев |
Осложнения |
HHS до операции, баллы |
HHS после операции, баллы |
|
|
M±s.d |
52,5±4,6 |
73,5±11,7 |
99 |
12,6±3,7 |
42,3±2,9 |
83,5±3,1 |
|
|
Мe |
55 |
62,5 |
22 |
10 |
41 |
82 |
При проведении анализа публикаций, включенных в группу I, было выявлено, что средний возраст пациентов в группах различался – корригирующую остеотомию проводили пациентам более молодого возраста, средний возраст составил 43,1±3,6 года, медиана – 40 лет. В группе, посвященной результатам одноэтапного лечения (корригирующая остеотомия и эндопротезирование), средний возраст также был отнесен к категории трудоспособного, однако был больше – 52,5±4,6 года, медиана – 55 лет. Такая закономерность объясняется тем, что пациенты молодого возраста более активны и функционально приспособлены. Следовательно, данной категории пациентов старались провести органосохраняющую операцию, направленную на устранение деформации, и стремились максимально сохранить пораженный сустав [21].
При проведении анализа кровопотери и длительности оперативного вмешательства была выявлена незначительная разница между группами. В I группе интраоперационная кровопотеря составила в среднем 360±11,2 мл, медиана – 360 мл. Средняя длительность операции составила 112,5±11,2 мин. Во II группе среднее значение кровопотери составило 586±84,9 мл, медиана – 638 мл. Средняя длительность операции 122,2±59,2 мин.
Был проведен анализ времени, прошедшего от операции остеотомии до следующей операции – тотального замещения тазобедренного сустава. Среднее значение составило 12,5±1,9 года, минимум 8,7 года [22], максимум 19,7 года [23], медиана – 10,2 года.
Как отмечалось выше, в I группу данного обзора вошли исследования, которые были посвящены корригирующим остеотомиям при асептическом некрозе головки бедренной кости. Межвертельная ротационная остеотомия была разработана Y. Sugioka в 1973 г. [21]. Она была предназначена для улучшения функции сустава и предотвращения прогрессирования коллапса головки бедренной кости. Межвертельная остеотомия делится на две альтернативные хирургические процедуры в соответствии с направлениями ротации: передняя ротационная остеотомия и задняя ротационная остеотомия. Решение о ротационной остеотомии принимается в зависимости от расположения некротической зоны, которая определяется с помощью предоперационной боковой рентгенографии бедра. Передняя ротационная остеотомия рекомендуется, когда некротическая область в головке бедренной кости расположена ближе к передней части, несущей нагрузку поверхности. Соответственно задняя ротационная остеотомия применяется, когда некротическая область расположена ближе к верхней или задней части, несущей нагрузку поверхности [24]. Также межвертельная ротационная остеотомия недавно была рекомендована Японской ортопедической ассоциацией в качестве эффективной операции по сохранению суставов при асептическом некрозе головки бедренной кости [25]. В своем исследовании Morita et al. отмечают, что 71% пациентов с асептическим некрозом показали благоприятные исходы в течение 10 лет и 59% – в течение 15 лет наблюдения после ротационной остеотомии, что подчеркивает важность органосохраняющих операций [26].
Нельзя не отметить, что в изучении этой патологии некоторые исследователи выявили большой процент осложнений после ротационной остеотомии по поводу асептического некроза головки бедренной кости. Так, Dean et al. сообщили только о 17% удовлетворительных результатов в течение среднего периода наблюдения в 5 лет, в то время как в 83% случаев наблюдался дальнейший коллапс головки бедренной кости [27]; Schneider et al. в своем исследовании, проанализировав несколько типов межвертельной остеотомии, сообщают, что 21 из 29 пациентов в течение 5 лет произведена тотальная замена тазобедренного сустава, что также было связано с высокой частотой прогрессирования аваскулярного некроза (55,2%) [28].
Аналогичные данные были получены Rijnen et al. По их данным, болезнь прогрессировала у 13 из 24 пациентов после среднего периода наблюдений в 28 месяцев, что составляет 54% [29].
Несоответствие в исходах межвертельной остеотомии авторы связывают с различными факторами, такими как критерии отбора пациентов, этническая принадлежность (риск прогрессирования у пациентов монголоидной расы значительно ниже), индекс массы тела пациентов, степень васкуляризации головки бедренной кости, предоперационная стадия некроза, метод фиксации, хирургическая техника и послеоперационное ведение [30, 31].
Так, в своем исследовании Y. Sugioka et al., рассмотрев 47 клинических случаев, отмечают, что клинические исходы были лучше у пациентов со II стадией заболевания, чем у пациентов с III стадией [32].
Кроме того, во время остеотомии следует соблюдать осторожность, чтобы избежать повреждения задней огибающей артерии головки бедренной кости, а послеоперационное интактное соотношение должно быть более 34% для достижения благоприятных исходов, что подчеркивает важность вышеуказанных факторов [33].
T. Shigemura et al. в своем метаанализе, включающем 264 пациента, пришли к выводу, что предшествующая межвертельная ротационная остеотомия не влияет на клинические исходы тотального эндопротезирования тазобедренного сустава [34].
Деформация проксимального отдела бедренной кости у взрослых может быть вызвана многими причинами, включая врожденное заболевание тазобедренного сустава, инфекцию проксимального отдела бедренной кости, травму и остеотомию проксимального отдела бедренной кости в анамнезе [35-37]. У пациентов с деформациями на уровне бедра остеотомия бедренной кости необходима для восстановления механической оси и коррекции длины конечностей. При наличии выраженного дегенеративного поражения тазобедренного сустава точное определение уровня, направления и типа остеотомии необходимо не только для максимальной консолидации фрагментов, но и для создания возможности имплантации бедренного компонента. При выборе типа компонентов нужно учитывать, что бедренный компонент должен обеспечивать первичную стабильную биологическую фиксацию. Таким образом, тщательное предоперационное планирование является ключевым фактором для достижения хорошего клинического результата при проведении одномоментного вмешательства у данной категории пациентов [38, 39].
В литературе описаны несколько вариантов остеотомии при деформации проксимального отдела бедренной кости: V-образная остеотомия Беккера, Z-образная остеотомия Паавилайнена, двойная шевронная остеотомия, косая остеотомия Анвара и поперечная остеотомия Рейкерааса. В многочисленных работах подчеркивается, что моносегментарная подвертельная поперечная остеотомия является практичным, эффективным и более приемлемым методом лечения. В отличие от моносегментарной, мультисегментарная остеотомия является более сложным методом, при котором усложняется установка бедренной компонента и оказывается негативное влияние на сращение кости в области остеотомии [35, 39-41].
Учитывая тот факт, что эндопротезирование с одномоментной корригирующей остеотомией отличается от первичного эндопротезирования, исследователи рекомендуют использовать модульные эндопротезы. Так, Shin Onodera et al. в своем исследовании пришли к выводу, что такой тип фиксации действует как интрамедуллярный гвоздь и не требует дополнительной фиксации. Модульный бедренный компонент обеспечивает проксимальный и дистальный внутриканальный контакт на границе кость – имплантат, создает благоприятные условия для максимальной остеоинтеграции и консолидации в области остеотомии [42]. С этим выводом солидарны WJ Bruce et al. и JL Masonis et al. Обобщая свой опыт лечения, данные авторы отмечают высокую частоту сращения кости – от 91% (10 из 11) до 100% (9 из 9) соответственно [43, 44].
X. Deng et al. в серии наблюдений в количестве 15 пациентов добились положительных результатов со средней продолжительностью наблюдения в 62,5 месяца. Таких осложнений, как нейроваскулярные расстройства и переломы бедренной кости, не было выявлено ни в одном случае. Средний показатель HHS был значительно улучшен с 47,2±9,9 балла до 89,7±3,9 балла [41].
Модульность протеза дает хирургу возможность выбрать достаточный градус антеверсии, что уменьшает риск послеоперационного вывиха, позволяя сохранить биомеханику тазобедренного сустава. Дополнительными преимуществами одномоментного эндопротезирования с корригирующей остеотомией являются ранняя активация пациентов и уменьшение сроков реабилитации. Между тем известно, что имеются минусы данного метода: высокая стоимость, объем оперативного вмешательства, сложность хирургической техники, что, в свою очередь, требует определенной квалификации хирурга. Кроме того, есть риск периимплантного перелома во время обработки бедренного канала и имплантации эндопротеза [45].
Заключение. Суммируя вышесказанное, можно сделать вывод, что деформация оси нижней конечности, сопровождающаяся патологией тазобедренного сустава, является актуальной проблемой современной ортопедии. Ротационная межвертельная остеотомия может быть эффективной альтернативой эндопротезированию сустава у молодых пациентов или активного населения с симптоматическим асептическим некрозом головки бедренной кости, когда пациенты подобраны надлежащим образом и хирургическая процедура выполнена точно, обеспечена адекватная послеоперационная реабилитация. Средний срок между операциями от остеотомии до эндопротезирования составил 12,5±1,9 года. Остеотомия, предшествующая тотальной замене сустава, не оказывает отрицательного влияния на выживаемость эндопротеза.
При эндопротезировании тазобедренного сустава с одномоментной корригирующей остеотомией рекомендуется использовать модульный бедренный компонент. Он действует как интрамедуллярный стержень и создает благоприятные условия для максимальной остеоинтеграции и консолидации в области остеотомии.
Перспективным направлением современной ортопедии является разработка алгоритма оперативного лечения у пациентов с сочетанием патологии крупных суставов и деформациями нижних конечностей.
Библиографическая ссылка
Жумабеков С.Б., Пронских А.А., Павлов В.В. ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ ПАЦИЕНТОВ С АСЕПТИЧЕСКИМ НЕКРОЗОМ ГОЛОВКИ БЕДРЕННОЙ КОСТИ, ОСТЕОАРТРОЗОМ ТАЗОБЕДРЕННОГО СУСТАВА, СОЧЕТАЮЩИМИСЯ С ДЕФОРМАЦИЕЙ ОДНОИМЕННОЙ НИЖНЕЙ КОНЕЧНОСТИ // Современные проблемы науки и образования. 2021. № 6. ;URL: https://science-education.ru/ru/article/view?id=31291 (дата обращения: 23.05.2026).
DOI: https://doi.org/10.17513/spno.31291



