После первых операций, предпринятых Kimura, опубликовавшего результаты в 1979 г., в качестве эталона восстановления проходимости атрезированной двенадцатиперстной кишки было принято ромбовидное дуоденодуоденальное соустье с 10-миллиметровой длиной рассечения кишечных стенок проксимального и дистального дуоденальных отрезков.
Его, как правило, накладывают с мобилизацией гипертрофированного проксимального конца двенадцатиперстной кишки по способу Кохера, не прибегая к мобилизации дистальной половины duodenum путем пересечения связки Трейтца. Лишь в исключительных случаях, когда имеется значительный диастаз между концами двенадцатиперстной кишки, прибегают к этому маневру, перемещая мобилизованную левую дуоденальную половину вниз и вправо ориентировочно до 2 см.
Однако уже скоро возникает дисбаланс в темпах развития морфологии органа и его функции, полностью зависящей от просвета созданной кишечной трубки. Дисфункция восстановленного органа начинает клинически проявляться уже достаточно рано – с переходом ребенка с молочной пищи на плотную. В лучшем случае соответствие дуоденального просвета функциональному состоянию двенадцатиперстной кишки продолжается в течение 2 лет. Затем возникающее несоответствие постепенно нарастает. В этот период предложено проведение большого числа реконструктивных хирургических вмешательств по увеличению пропульсивных возможностей наданастомозного сегмента кишки, которые, как показали клинические результаты, имеют лишь кратковременную эффективность [1].
У детей, перенесших лечение изолированной непроходимости двенадцатиперстной кишки, отмечаются болезни ЖКТ, такие как: мегадуоденум, расширение желудка, гастрит с рефлюксом желчи, эзофагит, ГЭР и задержка стула (или переменчивый характер стула – запоры, сменяющиеся поносами). M.L. Kokkonen и соавторы в своем анализе 41 пациента с атрезией duodenum сообщили, что до 80% из них имели билиарный рефлюкс, несмотря на отсутствие симптоматики у 28 детей, только у 2 из них была нормальная эндоскопическая картина [2]. Поскольку рефлюкс двенадцатиперстной кишки сохраняется у значительной части пациентов, несмотря на фармакологическое лечение, разумно предположить, что билиарный рефлюкс тоже способствует хроническому и часто бессимптомному поражению ЖКТ.
Также при аномалиях развития двенадцатиперстной кишки имеют значение нарушение иннервации кишечника, структура гладкомышечных клеток и интерстициальных клеток Кахаля в проксимальном сегменте, описанные при гистологическом исследовании у новорожденных с дуоденальной атрезией. Предполагается, что нарушение моторики двенадцатиперстной кишки может возникать в дальнейшей, взрослой жизни [3]. Плохое опорожнение и дуоденогастральный рефлюкс могут усугубить и увековечить заболевание органов пищеварения у этой группы пациентов, иногда бессимптомное, что оправдывает длительное наблюдение, а в конечном итоге – активное лечение [4].
Долгосрочные проблемы могут также возникать из-за других структурных или хромосомных аномалий, наиболее распространенной из которых является трисомия-21. Данное сочетание наблюдается примерно в 30% случаев.
По словам Lewis Nicola, длительное наблюдение за пациентами с различными формами непроходимости дуоденум показывает, что у большинства этих детей нет симптомов со стороны ЖКТ и сохраняется нормальное питание. Примерно у 12% больных развиваются поздние осложнения. Менее 10% пациентов нуждаются в фундапликации при гастроэзофагеальном рефлюксе, и менее 10% требуют пересмотра первоначальной тактики лечения [5]. Сопоставимые результаты получены нашими болгарскими коллегами, отметившими 20% поздних осложнений у своих пациентов [6]. По данным M.A. Escobar и A.P. Ladd, поздние осложнения возникают у 12% пациентов, с этим связана поздняя смертность в 6% случаев, что является низким, но не пренебрежимым показателем [7].
Недостаток сообщений о длительных наблюдениях и отдаленных результатах лечения, выявленных осложнениях лечения непроходимости двенадцатиперстной кишки приводит к неправильной интерпретации клинических симптомов в более старшем возрасте. Чтобы предотвратить ошибки в лечении, важно иметь в виду поздние осложнения непроходимости duodenum.
Цель: улучшить отдаленные результаты лечения врожденной непроходимости двенадцатиперстной кишки у детей.
Материалы и методы исследования
Принимая во внимание все вышеизложенное, мы предлагаем следующее видение реконструкции атрезированной двенадцатиперстной кишки. В данном способе изменены приоритеты выполнения реконструктивной операции. Реконструкцию начинают не с наложения дуоденального анастомоза, а с мобилизации правой и левой половин двенадцатиперстной кишки по Кохеру и путем пересечения связки Трейтца с перемещением нижней горизонтальной части duodenum вправо для формирования дуоденального соустья. С созданием новых условий появляется возможность формирования анастомоза не с 1-сантиметровой протяженностью сечения проксимального и дистального отделов двенадцатиперстной кишки, а с длиной рассечения кишечных стенок 1,5–2 см. В этих случаях площадь просвета формирующегося соустья увеличивается в 2,2–4 раза в соответствии с формулой 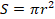 , если радиус отверстия возрастает в 1,5–2 раза. Все остальные элементы ромбовидного анастомоза повторяют оригинал Kimura. Большинство хирургов, описывая собственную технику наложения дуодено-дуоденального соустья [8, 9], даже не указывают его размеры, считая, вероятно, 1-сантиметровую длину рассечения приводящего и отводящего отрезков кишечной трубки общепринятым вариантом максимального размера анастомоза.
, если радиус отверстия возрастает в 1,5–2 раза. Все остальные элементы ромбовидного анастомоза повторяют оригинал Kimura. Большинство хирургов, описывая собственную технику наложения дуодено-дуоденального соустья [8, 9], даже не указывают его размеры, считая, вероятно, 1-сантиметровую длину рассечения приводящего и отводящего отрезков кишечной трубки общепринятым вариантом максимального размера анастомоза.
В предлагаемом способе мы считаем уместным восстанавливать разрушенную подковообразную конфигурацию duodenum путем подшивания начальной петли тощей кишки к ножкам связки Трейтца, сохраняя всю обширную барорецепторную зону этого локуса, на что имеется патент на изобретение № 2668804.
Увеличенная в 2–4 раза площадь дуоденального анастомоза способна значительно дольше (возможно, навсегда) сохранить адекватность формы и функции duodenum без возникновения их несоответствия.
Такие теоретические рассуждения легли в основу их клинического применения у 11 больных с двумя формами атрезии двенадцатиперстной кишки: истинной атрезией (9) и кольцевидной поджелудочной железой (2). Операции выполнены с 2015 г., и в настоящее время ведется наблюдение за этими пациентами.
При использовании ромбовидного анастомоза необходимо помнить о ретракции проксимального отрезка duodenum, связанной с восстановлением проходимости кишки и снятием напряжения на мышечную оболочку кишечной стенки. Процесс ретракции растянут во времени, поэтому не следует ожидать его быстрого влияния на прочность наложенного соустья. Эти качества могут проявляться гораздо позже, после формирования рубцовых структур анастомоза, и вызвать только определенную степень его деконфигурации, но не изменить площади соустья, что оказывает существенное влияние на его функциональное состояние в последующие годы.
Со стороны дистального отрезка двенадцатиперстной кишки мы вправе ожидать противоположного эффекта. Здесь восстановление проходимости duodenum способствует развитию гладкомышечных структур кишечной стенки и восстановлению ее перистальтической активности, а следовательно, растяжимости этого отдела кишечной трубки. Поэтому тракционного воздействия с этой стороны на дуоденальное соустье не происходит. В связи с этим наложенный широкий дуоденальный анастомоз, попав в условия избыточной кишечной протяженности, обусловленной мобилизацией обоих атрезированных концов кишки, находит полноценные возможности для своего окончательного оформления с достаточным диаметром просвета с целью функционирования в последующие годы.
Таким образом, новым в нашей работе является признание определяющей роли мобилизации дистальной половины двенадцатиперстной кишки в протяженности наложения дуоденального анастомоза. Степень мобилизации кишки напрямую определяет протяженность дуоденального соустья. Наложению соустья, несомненно, помогает мобилизация проксимального отрезка атрезированной кишки по Кохеру.
Мобилизация левой половины двенадцатиперстной кишки, достигаемая путем пересечения связки Трейтца и опущения дуоденоеюнального перехода, позволяет сместить вправо нижний горизонтальный сегмент duodenum на 2 см. Такое перемещение дистального конца атрезированной кишки дает возможность наложить междуоденальное соустье в 1,5–2 см.
При создании широкого анастомоза происходит быстрый рост дистального гипоплазированного отрезка двенадцатиперстной кишки с восстановленной подковообразной формой, полученной в результате подшивания начального отдела тощей кишки к ножкам связки Трейтца под нижним краем поджелудочной железы (рисунок). Восстановление формы и функции дистальной половины duodenum происходит одновременно с приобретением нормального тонуса проксимальным фрагментом двенадцатиперстной кишки. Такое восстановление требует определенного времени, что необходимо учитывать при появлении перистальтической активности, восстановленной duodenum. В некоторых случаях этот период растянут по времени и составляет от 8 до 12 суток. Об этом следует всегда помнить, осуществляя парентеральное питание больного после восстановления проходимости двенадцатиперстной кишки.
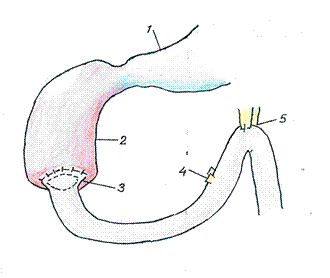
Схема восстановления проходимости двенадцатиперстной кишки операцией Kimura с нашими дополнениями при ее врожденной непроходимости: 1 – желудок; 2 – проксимальный конец атрезированной двенадцатиперстной кишки; 3 – ромбовидный анастомоз, восстанавливающий проходимость двенадцатиперстной кишки; 4– культи пересеченной связки Трейтца, оставленные на кишке; 5 – концы связки Трейтца подшиты к начальному отделу тощей кишки для восстановления подковообразной формы двенадцатиперстной кишки (наше дополнение к операции Kimura)
При таком резерве удлинения дистальной половины duodenum, осуществляемой за счет перемещения вправо сегмента кишки, мобилизованной рассечением связки Трейтца, вызывает удивление чрезвычайно редкое использование этого маневра в клинической практике. Ведь такое смещение позволяет с легкостью осуществить анастомозирование разобщенных участков, порой сократив общее время оперативного вмешательства и не создавая избыточного натяжения в зоне flexura duodenojejunalis. Это рассечение выполняют, как правило, после приема Вангенстина, растягивающего кишечную стенку после введения в просвет кишки под небольшим давлением физиологического раствора хлорида натрия с воздухом.
Практика показывает, что морфологическая структуризация дистального отрезка двенадцатиперстной кишки значительно опережает окончательное формирование наложенного дуоденального анастомоза. Гипертрофия гладкомышечных волокон подключенной дистальной половины duodenum происходит гораздо быстрее восстановления тонуса гладкомышечных структур проксимального фрагмента. Как только заканчивается мышечная реституция и дуоденогастральный рефлюкс достигает цифр 10 мл/кг в сутки, что обычно происходит в течение 8–12 суток после операции, постепенно начинает функционировать восстановленная двенадцатиперстная кишка. С этих пор может постепенно возрастать пероральное нутритивное питание.
Не лишним будет обозначить несколько технических нюансов. Рассечение стенки проксимального отрезка duodenum в поперечном направлении, т.е. параллельно ходу внутристеночных сосудов, и продольное рассечение стенки дистального фрагмента кишки на участке, равноудаленном от передней и задней ветвей верхней и нижней панкреатодуоденальных артерий, с помощью сваривания всех кишечных слоев при рассечении ее диатермокоагуляционным ножом с предотвращением выворачивания слизистой оболочки наружу создают условия, обеспечивающие сшивание кишечных краев с герметизмом и облегченной техникой накладываемых швов.
Самым главным в таком анастомозе является неадекватная толщина сшиваемых кишечных стенок приводящего и отводящего отрезков двенадцатиперстной кишки. Стенка приводящего конца кишки обычно толстая за счет гипертрофии мышечных волокон, а отводящего конца – истончена в результате «атрофии от бездеятельности» и применения приема Вангенстина. Приобретение нормального мышечного тонуса стенкой проксимального кишечного конца достигается при прекращении процессов гипертрофии и переходе мышечных структур в нормальное состояние трофики. В дистальном отделе процессы гипотрофии стенки, возникшие в результате отсутствия перистальтических активных движений, быстро наращивают свою морфологическую структуру и приводят к утолщению стенки и увеличению кишечного просвета. Гидравлическая дилатация кишки, возникающая после применения приема Вангенстина, сопровождающаяся не только увеличением площади кишечной стенки, но и ее истончением, требует высокой техники сшивания гипертрофированной стенки проксимального отрезка двенадцатиперстной кишки с истонченной стенкой ее дистального фрагмента.
Такое явное несоответствие толщины сшиваемых кишечных стенок требует от хирурга исключительной точности наложения швов, обеспечивающих герметизм и жизнеспособность сшиваемых стенок. Кроме этого, следует предусмотреть возможность расширения формируемого соустья при росте ребенка, поэтому рекомендуется использовать рассасывающийся шовный материал. Мы применяем обычно Vicryl 6/0, который позволяет до своего полного рассасывания обеспечить репаративную регенерацию рассеченных тканей. И, хотя при использовании нерассасывающейся нити (Prolen 6/0) мы рассчитываем на ее отторжение, но, как показывает практика, в некоторых случаях частично прорезавшаяся нить, фиксированная к кишечному краю своим узлом, еще длительное время удерживается в области анастомоза. Своими постоянными маятникообразными движениями она раздражает кишечную стенку, где в результате этого формируется избыточное разрастание рубцовой ткани, которая способствует удержанию такой нити в просвете соустья. При эндоскопии двенадцатиперстной кишки нам не раз приходилось сталкиваться с такой ситуацией и удалять сформированную проленовую петлю.
В связи с таким осложнением мы перешли в последние годы на методику наложения дуоденодуоденального анастомоза с помощью рассасывающихся викриловых швов. Методика наложения узловых швов имеет ряд серьезных негативных сторон (набухание и развязывание узлов, заполнение части кишечного просвета узлами и «усами» наложенных швов), отодвигающих их на вторую позицию по сравнению со способом непрерывно наложенного шва. Методика использования рассасывающейся нити в этом случае удачно сочетается с непрерывным характером наложения швов, что обеспечивает изящность ромбовидного анастомоза с максимальным зиянием просвета сформированного соустья.
Использование техники однорядного непрерывного вворачивающего шва с помощью атравматичной викриловой нити (6/0), постоянное отсасывание кишечного содержимого в зоне анастомоза через гастродуоденальный зонд, выведенный наружу через гастростому, а также опорожнение желудка через назогастальный зонд – вот те условия, которые обеспечивают гладкое течение ближайшего послеоперационного периода. Адекватно рассчитанное и проводимое парентеральное питание больного обеспечивает его витальное состояние на протяжении всего 8–12-суточного послеоперационного периода.
Выводы
В своих разработках мы стремились к достижению основной цели – наложению дуоденального анастомоза с широким просветом (до 1,5–2 см). Такое широкое соустье может быть создано при мобилизации проксимального сегмента двенадцатиперстной кишки по Кохеру и дистального фрагмента путем рассечения связки Трейтца. Такая мобилизация проксимального и дистального концов атрезированной duodenum навстречу друг другу позволяет создать избыток кишки, где возможно рассечение концов кишечных стенок до 1,5–2 см, что позволяет сформировать анастомоз между атрезированными концами duodenum с довольно большим радиусом окружности кишечного просвета. Это дает возможность не только значительно увеличить площадь образованного отверстия, но и обеспечить техническое исполнение соустья. В этих условиях можно в совершенстве наложить однорядный вворачивающий шов нерассасывающимся или рассасывающимся шовным материалом. Только такое предварительное взаимное перемещение концов атрезированной двенадцатиперстной кишки навстречу друг другу позволяет объективно оценить возможность их сшивания по методике Kimura.
В связи с этим двукратное увеличение разреза дистального конца двенадцатиперстной кишки не только облегчает технику наложения анастомоза, но позволяет в 4 раза увеличить площадь созданного просвета в анастомозе. Такая площадь сечения просвета соустья обусловливает длительную полноценную функцию, что и было подтверждено рядом выполненных хирургических вмешательств у больных как с истинной дуоденальной атрезией, так и с кольцевидной поджелудочной железой.
Стоит отметить, что мы не прибегаем к рутинному отсечению дуоденум от связки Трейтца. Этот маневр используется только в случае невозможности наложения широкого соустья.
Считаем анатомически обоснованным восстановление подковообразной конфигурации двенадцатиперстной кишки путем подшивания начальной петли тощей кишки к ножкам связки Трейтца. Мы совершенно не сомневаемся в том, что к настоящему времени нам пока не известны все особенности «поведения» двенадцатиперстной кишки в зависимости от ее двигательной активности. А она, несомненно, существует, и эта регуляторная функция duodenum должна быть обязательно восстановлена. Нельзя ликвидировать все связочные структуры кишечника, выполняющие функцию порционного поступления химуса при своем продвижении по кишечнику.
Эта публикация способствует лечению обструктивной патологии двенадцатиперстной кишки и ее поздним послеоперационным результатам. Длительное наблюдение за такими пациентами дает важную информацию о качестве жизни больных с этой врожденной аномалией.
Библиографическая ссылка
Чилибийский Я.И., Чепурной М.Г. МОДИФИКАЦИЯ ОПЕРАЦИИ KIMURA У ДЕТЕЙ С ВРОЖДЁННОЙ ДУОДЕНАЛЬНОЙ НЕПРОХОДИМОСТЬЮ // Современные проблемы науки и образования. 2021. № 6. ;URL: https://science-education.ru/ru/article/view?id=31233 (дата обращения: 23.05.2026).
DOI: https://doi.org/10.17513/spno.31233



