Ежегодно в мире проводится около 20 млн операций по поводу грыж [1]. Паховые грыжи (ПГ) составляют около 75% всех грыж брюшной стенки. По оценкам экспертов, только в США ежегодно проводится до 800 000 операций по поводу данной патологии. Заболеваемость ПГ у взрослых повышается с возрастом, особенно после 70 лет. Прогностический подсчет рисков развития ПГ указывает, что данная патология может затронуть так или иначе почти 25% мужчин и 2% женщин в течение их жизни. При этом на мужчин приходится почти 90% всех случаев заболевания, из которых две трети этих грыж являются косыми. При этом непрямая (косая) грыжа возникает чаще справа. Считается, что это связано с более медленным закрытием Processus vaginalis с правой стороны по сравнению с левой (прим.: лат. термин Processus vaginalis — это перитонеальный туннель, через который яички мигрируют в мошонку во время эмбриологического развития) [2]. Доля экстренного хирургического лечения ПГ в развитых странах составляет 2,5–7,7%, а в развивающихся странах может достигать 76,9%. Смертность при экстренном восстановлении паховой грыжи составляет от 1,7% до 7,0%, но в случаях некроза и резекции кишечника достигает 25% [1]. Высокая частота рецидивов паховых грыж только повышает актуальность проблемы. Так, например, после «традиционных» операций в отделениях общей хирургии рецидивы составляют от 10% до 30%, а в соответствии с метаанализом 16 международных рандомизированных клинических исследований (по данным РКИ, с изучением результатов 5295 операций) после пластики по Шолдайсу рецидивы достигают 6% (в среднем 3,6%); после протезирующей пластики по Лихтенштейну – 2,4% (в среднем 0,8%). [3] В некоторых клиниках, специализирующихся только на операциях грыжесечения, частота рецидивов в течение десятилетий не превышает 1%. [4] Несомненно, внедрение эндоскопических методик герниопластики, по мнению современных авторов, позволило снизить количество рецидивов. Например, в европейских странах кумулятивный процент подобных осложнений, рассчитанный для 5-летнего периода, в среднем составляет не более 3,7% [5]. Однако хирургические усилия могут быть нивелированы наличием различных хронических заболеваний. Например, избыточный вес (ИВ) способствует поражению коронарных артерий, развитию гипертонии, часто сопровождается диабетом и т.д. [6]. Ожирение, по мнению многих хирургов, является одним из основных факторов риска неблагоприятных исходов после операции [7]. Тем не менее, некоторые клиницисты считают это утверждение спорным. Так, T.D. Reid с соавт. [8] сообщили, что частота осложнений у пациентов с избыточным весом и ожирением не отличалась от частоты осложнений у пациентов с нормальным весом. В то же время в современной литературе о сравнительных исследованиях, посвященных влиянию избыточного веса на исход после пластики ПГ, сообщается крайне редко, что не удовлетворяет специалистов и требует всестороннего изучения данного вопроса, вызывает необходимость восполнения данного пробела. Широкое распространение рассматриваемой патологии и разнообразие методов ее хирургического лечения, безусловно, привели к тому, что в большинстве клиник постоянно совершенствуется свой подход к лечению ПГ. Многие предпочитают эндоскопические методики оперативного лечения, в то же время имеются приверженцы традиционных методов операций. При этом значительное количество практикующих хирургов придерживаются мнения, что каждая методика хороша в определенных обстоятельствах и нет универсальных способов пластики. Имеющаяся неудовлетворенность результатами операций побуждает специалистов к поискам новых методов и способов лечения грыж, а также к сравнительному изучению послеоперационных результатов.
Цель исследования – изучить результаты применения различных способов пластики паховых грыж и характер послеоперационных осложнений. Известно, что ведущим фактором в патогенезе паховых грыж является слабость мышечно-апоневротических тканей брюшной стенки на фоне повышенного внутрибрюшного давления. В связи с этим основными задачами в лечении ПГ были создание плотной тканевой защиты в местах формирования грыж и, по возможности, снижение внутрибрюшного давления. Кроме того, задачами данного исследования были сопоставление результатов различных способов пластики, изучение характера осложнений оперативного лечения у больных с выявленными факторами риска.
Материалы и методы исследования. В работе проанализирован опыт хирургического лечения 268 больных старше 18 лет, которым выполнена пластика паховой грыжи с января 2018 по сентябрь 2021 гг. Операции выполнены на трех клинических базах кафедры хирургии разными хирургами, при этом методологические подходы к тактике лечения, пластике грыж были одинаковыми (стандартизированными). Исследование было двунаправленным (ambidirectional study), а именно включало в себя: 1) ретроспективный анализ («случай – контроль», рандомизированный многоцентровый анализ); 2) проспективное наблюдение и лечение. Основной контингент пациентов – сельские жители с различной продолжительностью изучаемого заболевания.
Критериями включения в исследование были: наличие первичной косой паховой грыжи, грыжепластика по способу Лихтенштейна, Шолдайсу, герниопластика TAPP (от англ. «Trans Abdominal Pre-Peritoneal» – герниопластика трансабдоминальная преперитонеальная) и TAPP с ушиванием внутреннего пахового кольца. Все больные при поступлении в клинику имели информированное согласие на обследование и оперативное лечение.
Критериями исключения из исследования были: грыжи других локализаций, рецидивирующие паховые грыжи, иные способы пластики, не вошедшие в критерии включения. Ранжирование пациентов по массе тела проводили, основываясь на классификации ВОЗ, при этом рассчитывали индекс массы тела (ИМТ) в кг/м2. В соответствии с классификацией избыточного веса для Азиатского региона больные считались с недостаточным весом, если ИМТ был <18,5; с нормальным весом (18,5≤ ИМТ<23); с избыточным весом (23≤ИМТ<25); страдающие ожирением (если ИМТ≥25) и тяжелым ожирением (при ИМТ≥30 кг/м2). Статистический анализ проводился с помощью программ Statistica 10.0 и SPSS ver. 10.0. По результатам ввода данных выбраны: критерий хи-квадрат и t-критерий Стьюдента; p<0,05 считали статистически значимым.
Результаты исследования и их обсуждение. В исследование отобраны 268 больных, из них 46 (17%) женщин, 222 (83%) – мужчины. С нормальным ИМТ были 187 (69,8%) пациентов, с избыточным весом – 72 (26,9%), с ожирением – 9 (3,3%). Возрастной состав оперированных колебался от 18 до 84 лет. Лиц молодого возраста, в соответствии с градацией ВОЗ «от 18 до 44 лет», было меньше всех (11 человек). Практически у всех был зарегистрирован избыточный вес (ИМТ≥23). Кроме того, такой же вес имели 70 пациентов среднего возраста – «от 45 до 60 лет». Среди лиц старшей возрастной группы преобладали больные с нормальным весом. Старшая возрастная группа была представлена подгруппой среднего возраста – «45–60 лет» и пожилыми – «60–75 лет». Общее количество составило 187 человек, из них: 76 больных до 50 лет; 111 больных в возрасте 51 год и старше. В плановом порядке прооперированы 218 пациентов, что составило 81,3%. В экстренном порядке (ущемленные грыжи) операция выполнена у 50 человек, или 18,7% больных.
Средний возраст всех больных составил 59,2±10,6 года. Доля пациентов в возрасте 60 лет и старше в группе с высоким ИМТ была выше, чем в группе с нормальным весом, на 41,5% (p=0,001). Грыжи чаще располагались справа – у 153 (57,0%) больных, слева – у 115 (43,0%), в том числе двусторонняя грыжа наблюдалась у 17 (6,3%) человек (p=0,150). Средний период появления первых симптомов в анамнезе среди лиц с нормальным ИМТ составил 3,7±2,5 года, с высоким ИМТ – 2,2±1,3 года (при p=0,154). Так как большинство больных были направлены на госпитализацию в плановом порядке, предоперационная подготовка у них проводилась амбулаторно, под наблюдением врача поликлиники. При этом осуществлялись необходимые мероприятия для минимизации факторов, способствующих повышению внутрибрюшного давления: лечение доброкачественной гиперплазии предстательной железы, борьба с запорами и т.д. Выбор анестезиологического пособия зависел от методики оперативного вмешательства. При лапароскопической герниопластике использовалась общая анестезия, при открытых методах оперативного вмешательства – спинальная анестезия. В единичных случаях при высоком риске дачи наркоза (интубации), инфаркта, тромбоэмболии и иного у возрастных больных с тяжелой сопутствующей патологией со стороны сердечно-сосудистой и дыхательной систем применяли местную инфильтрационную анестезию.
Несмотря на разнообразие оперативных подходов, есть определенные критерии, соблюдение которых в современной хирургии паховых грыж обязательно. В первую очередь опирались на последние руководящие принципы международной «Группы Хирургии Грыж». [9]. Во всех случаях применялся сетчатый трансплантат, выполнялась пластика задней стенки пахового канала. Операции проводились отрытыми способами (по Лихтенштейну, Шолдайсу) и лапароскопически (по методике ТАРР). Операция ТАРР проводилась в двух вариантах: а) ТАРР без ушивания внутреннего пахового кольца; б) ТАРР с ушиванием внутреннего пахового кольца (ТАРР-УВПК). Видеолапароскопическая герниопластика не использовалась при ущемленных паховых грыжах. У лиц молодого возраста с целью сохранения оболочек семенного канатика и профилактики неблагоприятного воздействия на функцию яичка и сперматогенез оперативные вмешательства проводились по методике ТАРР или по Шолдайсу. Распределение по способам оперативного вмешательства представлено в таблице 1.
Таблица 1
Способы герниопластики при паховых грыжах
|
Способ герниопластики |
Общее количество наблюдений, n=268 (100%) |
|||||||
|
НВ |
ИВ |
О |
К-во операций |
|||||
|
Абс. |
% |
Абс. |
% |
Абс. |
% |
Абс. |
% |
|
|
ТАРР |
49 |
26,2 |
55 |
76,4 |
5 |
55,6 |
109 |
40,7 |
|
ТАРР-УВПК |
5 |
2,7 |
5 |
7,0 |
2 |
22,2 |
12 |
4,5 |
|
Способ Лихтенштейна |
106 |
56,7 |
10 |
13,8 |
2 |
22,2 |
118 |
44,0 |
|
Способ Шолдайса |
27 |
14,4 |
2 |
2,8 |
0 |
0 |
29 |
10,8 |
|
Итого |
187 |
100 |
72 |
100 |
9 |
100 |
268 |
40,7 |
|
НВ – больные с нормальным весом; ИВ – с избыточным весом; О – с ожирением |
||||||||
Анализ операций, выполненных за указанный выше период, выявил преобладание методик с применением сетчатого импланта. Как правило, использовали сетки-эндопротезы «Линтекс-эсфил» (из биоинертного монофиламентного полипропилена, с поверхностной плотностью 34 г/м2, размером 15х10 см, производитель «Линтекс», РФ). Исходя из утверждения современных авторов [10], что любая паховая грыжа является следствием растяжения или возникновения дефекта поперечной фасции, во всех случаях пластики по Лихтенштейну формировали внутреннее паховое кольцо путем наложения непрерывного шва (либо узловыми швами) на поперечную фасцию по Иоффе. В 90% случаев хирурги всех трех клиник отдали предпочтение классическому способу (рис. 1а). С помощью атравматичной иглы с тонкой синтетической нитью отверстие ушивалось обвивным швом до необходимого диаметра. Последними стежками прошивали и оболочку семенного канатика. Такая техника шва предотвращает повреждение нижней надчревной артерии, которая проходит на 0,5 см медиальнее внутреннего края глубокого пахового отверстия. В 10% случаев применяли модификацию с участием передней стенки влагалища прямой мышцы живота (рис. 1б).
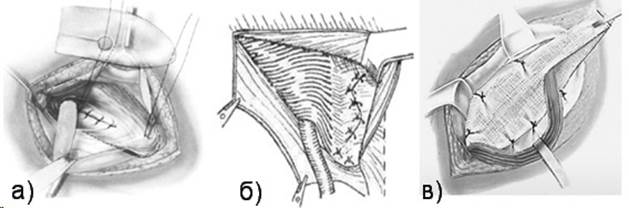
Рис. 1. Ушивание внутреннего пахового кольца (по Иоффе) и пластика сетчатым имплантом (по Лихтенштейну): а) с захватом краев поперечной фасции; б) в комбинации с методикой P.E. Postempski, с участием передней стенки влагалища прямой мышцы живота; в) завершающий этап операции – укладка сетчатого импланта и его фиксация
Учитывая, что при лапароскопической методике ТАРР внутреннее паховое кольцо является местом формирования рецидивных грыж, с целью уменьшения риска возникновения рецидива в случаях, когда диаметр данного кольца составлял 3 см и более, в нашем исследовании применяли интракорпоральное ушивание данного кольца (рис. 2), после чего накладывали и фиксировали сетчатый имплант.
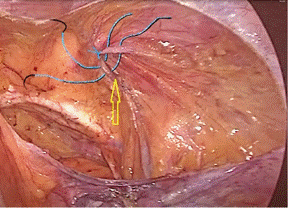
Рис. 2. Эндоскопическое ушивание внутреннего пахового кольца, ТАРР-УВПК (при необходимости возможно наложение до 3 швов – на рисунке они указаны схематично)
В процессе дальнейшего анализа лапароскопических операций выявлено, что при эндоскопической методике герниопластики, как и при способе Лихтенштейна, отдавалось предпочтение полипропиленовой сетке низкой плотности, которая хорошо адаптируется к тканям паховой области, легко укладывается при методике ТАРР и не дает выраженной реакции окружающих тканей на инородное тело.
При ущемленных грыжах лапароскопические методы оперативного лечения не использовались, так как технически трудно устранить ущемление и оценить степень жизнеспособности ущемленных органов визуально. В экстренных случаях отдавалось предпочтение пластике пахового канала по Шолдайсу. Большие, пахово-мошоночные ущемленные грыжи, без признаков воспаления грыжевого мешка оперировались по Лихтенштейну под прикрытием антибактериальной терапии. В раннем послеоперационном периоде в 16 (8,5%) клинических случаях развились осложнения. Характер и частота данных осложнений представлены в таблице 2.
Таблица 2
Осложнения при различных методах герниопластики паховых грыж
|
Характер осложнений |
Шолдайса
|
Лихтенштейна
|
ТАРР
|
ТАРР-УВПК
|
Всего* (НВ) |
Всего♦♦ (ИВ+О) |
||||||
|
ИВ и О (n=81) |
НВ |
ИВ + О |
НВ |
ИВ + О |
НВ |
ИВ + О |
НВ |
ИВ + О |
Абс |
% |
Абс |
% |
|
Отек мошонки |
1 |
– |
2 |
2 |
1 |
1 |
– |
– |
4 |
2,1 |
3 |
3,7 |
|
Серома |
1 |
1 |
3 |
4 |
– |
– |
– |
– |
4 |
2,1 |
5 |
6,2 |
|
Инфильтрат |
1 |
1 |
1 |
1 |
1 |
1 |
– |
1 |
3 |
1,6 |
4 |
4,9 |
|
Нагноение |
– |
1 |
1 |
2 |
– |
1 |
– |
– |
1 |
0,5 |
4 |
4,9 |
|
Задержка мочи |
1 |
1 |
2 |
1 |
1 |
1 |
– |
– |
4 |
2,1 |
3 |
3,7 |
|
Всего |
4 |
4 |
9 |
10 |
3 |
3 |
– |
1 |
16 |
8,5 |
19 |
23,4 |
|
*НВ – группа с нормальным весом (n=187); ♦♦ИВ и О – группа с избыточным весом и ожирением (n=81) |
||||||||||||
Анализ частоты и характера послеоперационных осложнений свидетельствует, что чаще всего регистрируются осложнения после открытых способов герниопластики. Причем среди лиц с избыточным весом и ожирением этих осложнений было больше. Характерно, что серома выявлялась достаточно часто при использовании сетчатого импланта (по Лихтентштейну), реже – без применения сетки. Это объясняется достаточной травматичностью данного оперативного вмешательств, избыточной подкожно-жировой клетчаткой у больных, а также тем, что эти операции проведены в экстренном порядке по поводу ущемленных грыж. Высокий риск осложнений в таких случаях заключается в нагноении операционной раны (1 зарегистрированный случай у пациентов с НВ, 4 случая – у больных с ИВ и О). В то же время у данной категории оперированных больных в течение последних 3 лет наблюдения рецидив паховой грыжи отсутствовал, в том числе и у больных с нагноением операционной раны. Активная хирургическая тактика лечения, направленная на широкое раскрытие раневой полости, санация раневой полости с использованием современных антисептиков, в том числе применение раневых сорбентов, позволили избежать удаления сетчатого трансплантата. Несомненно, лечение подобного осложнения увеличивает сроки пребывания больных в стационаре, но в ряде случаев позволяет избежать рецидива. Наименьшее количество осложнений было зафиксировано после лапароскопической герниопластики ТАРР и ТАРР-УВПК, в том числе у лиц с избыточным весом и ожирением. При этом общее число выявленных осложнений (в абсолютных цифрах) после открытых и лапароскопических операций в группах пациентов с ИВ по сравнению с НВ отличается незначительно. Однако в процентном выражении частота этих осложнений у лиц с ИВ и О почти в 3 раза превышает подобные показатели у лиц с НВ (23,4% против 8,5%). Полученные результаты были статистически обработаны с включением всех возможных факторов риска, которые могли бы повлиять на послеоперационный исход каждого конкретного больного. На основании полученных значений χ2 было подтверждено наличие статистической взаимосвязи между изучаемыми факторами риска и исходом при соответствующем уровне значимости (критерий хи-квадрат во всех случаях был равен или превышал значение 3,99, что больше критического значения 3,84; р=0,05).
Таким образом, из полученных данных следует, что наличие у больного избыточного веса или ожирения является одним из неблагоприятных факторов, способствующих развитию послеоперационных осложнений. Для сопоставления важности того или иного фактора риска послеоперационных осложнений в каждом конкретном случае в целях определения прогноза результатов после операции применяли специализированный «Калькулятор хирургических рисков ACS NSQIP», разработанный для больных с грыжами. Электронный калькулятор рекомендован Американским колледжем хирургов для широкого использования в практике. Расчет рисков осложнений проведен с учетом обновленных параметров (с 15 декабря 2020 г.), направленных на повышение достоверности результатов. Программа учитывает операцию (лапаротомия или лапароскопия, первичная или повторная и т.д.), возраст, пол, функциональный статус больного, экстренность поступления, анестезиологический риск по ASA, наличие выпота в брюшной полости, асцита, диабета, артериальной гипертензии, почечной патологии, избыточного веса, ожирения и т.д. Также он добавляет дополнительные коэффициенты риска геронтологическим больным. По результатам сопоставления данных, полученных с помощью калькулятора хирургических рисков, и результатов наблюдения за оперированными больными выявлен высокий уровень совпадения данных (со специфичностью и диагностической эффективностью до 98±3,2%). В качестве примера приводим два клинических случая и результаты расчета рисков повторной операции (по ACS NSQIP): один больной А., 48 лет, из группы НВ без осложнений, второй больной Б., 75 лет, из группы ИВ и О с послеоперационными осложнениями (рис. 3 и 4). Соотношение суммарного риска составило 1,35 к 2,97. Как видно, у второго больного с ИВ и инсулинозависимым диабетом повышение факторов риска осложнений связано с дополнительными геронтологическими факторами (рис. 5). На основании результатов исследования можно сделать заключение, что сочетание факторов риска развития различных послеоперационных осложнений, в том числе риска рецидива грыжи, с повторной госпитализацией (реадмиссией) и оперативным лечением больных в значительной степени зависит от возраста, избыточного веса оперированных больных.
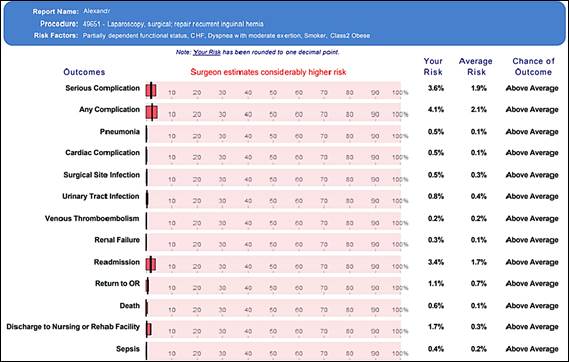
Рис. 3. Факторы риска послеоперационных осложнений больного А., 48 лет, с НВ
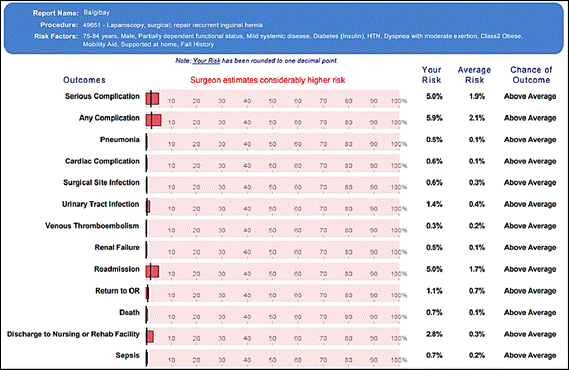
Рис. 4. Факторы риска послеоперационных осложнений больного Б., 75 лет, с ИВ
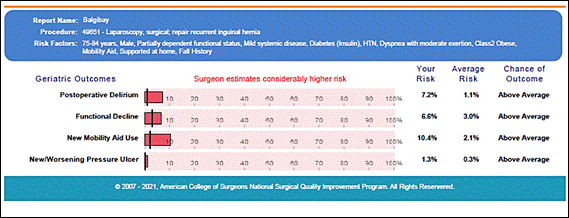
Рис. 5. Факторы риска послеоперационных осложнений больного Б., 75 лет, с ИВ (дополнительные гериатрические риски)
На наш взгляд, развитие жировой ткани (особенно на передней брюшной стенке, с развитием ожирения по абдоминальному типу), увеличение индекса массы тела запускают механизмы, ослабляющие мышечно-апоневротическую защиту в области пахового канала с повышением внутрибрюшного давления. Это в первую очередь приводит к слабости и расширению внутреннего пахового кольца. Применение современных способов лапароскопических герниопластик, таких как ТАРР, значительно улучшает результаты хирургического лечения ПГ, что подтверждается представленным исследованием. Однако частота осложнений и рецидивов, о которых свидетельствуют многие клиницисты, и представленная нами статистика вызывают определенную озабоченность. Не исключена возможность, что повсеместное применение ненатяжных способов герниопластики, эндоскопической укладки сетчатого импланта, даже с его надежной фиксацией, но без ушивания внутреннего пахового кольца, с последующим рецидивированием грыж в дальнейшем приведет к пересмотру обязательной хирургической тактики в пользу рекомендаций по ушиванию внутреннего кольца (по типу ТАРР-УВПК) у определенной категории больных, например с ИВ и О, тем более что поиск в этом направлении продолжается. Так, отдельные авторы указывают, что в течение предыдущих десятилетий было предложено более 50 новых открытых способов грыжесечения и что общее число методов и модификаций устранения паховых грыж приблизилось к 400 [11, 12], что, несомненно, свидетельствует об активизации поиска новых, более эффективных способов операций. Но, на наш взгляд, общее количество методик и модификаций намного превышает в.у. цифры, особенно после внедрения в практику лапароскопических операций. Так, например, значительный рост новых способов лечения ПГ подтверждают статистические данные при обращении к международной поисковой системе патентных документов PATENTSCOPE (Всемирной организации интеллектуальной собственности – ВОИС). Только за последние 20 лет зарегистрировано 184 патента, связанных с лечением паховых грыж (поиск проведен в https://patentscope.wipo.int, осуществлен по следующим ключевым словам: inguinal, hernia, repair). Однако новых способов, связанных с лапароскопическим ушиванием внутреннего пахового кольца, как показал анализ, практически нет. Имеют место лишь единичные работы, которые встречаются в периодических медицинских источниках с упоминанием так называемой модифицированной техники, состоящей из использования иглы с ниткой и игольчатого крючка для закрытия кольца грыжи и частичного преперитонеального рассечения для размещения сетки [13, 14]. За последнее десятилетие были разработаны всего несколько методов для улучшения результата лапароскопического лечения. Выявлено, что различные техники разнятся по своему подходу к паховой внутренней кольцу, методам зашивания и завязывания узлов, количеству портов, используемых в процедурах, и способу рассечения грыжевого мешка. Среди подобных публикаций считаем необходимым выделить опыт японской клиники «Iwase» по лапароскопическому закрытию широких по размеру (с отверстиями >3–4 см) паховых каналов [15]. Авторы предлагают три способа, которые заслуживают внимания и обсуждения в контексте рассматриваемой проблемы.
«Способ 1. Закрытие шва с помощью преперитонеальной фасции. Когда паховое кольцо составляет около 3–4 см и после рассечения брюшины остается достаточная преперитонеальная фасция или когда подвздошно-подвздошный тракт не может быть легко обнажен, преперитонеальная фасция аппроксимируется швами или непрерывными швами, чтобы закрыть отверстие грыжи.
Способ 2. Шовное закрытие поперечной апоневротической дуги и подвздошно-лобковых путей. Этот метод применяется, когда отверстие грыжи превышает 4 см или боковой треугольник увеличен, а также когда возможно приближение поперечной апоневротической дуги и подвздошно-подвздошного тракта. Не приближаясь к месту прохождения генитофеморального нерва или бокового бедренного кожного нерва, подвздошно-лобковый тракт обнажается и визуализируется в центре пахового кольца, 2–3 участка ушиваются для уменьшения размеров пахового кольца. Важно отметить, что ушивание должно проводиться поверхностно.
Способ 3. Ушивание сетки к поперечной апоневротической дуге и подвздошно-лобкового тракта. Когда отверстие грыжи превышает 4 см, но приближение поперечной апоневротической дуги и подвздошно-лобкового тракта структурно невозможно, сетка пришивается к отверстию грыжи с помощью фиксирующих (не сильно затянутых) швов».
Как известно, в 2018 г международная «Группа Хирургии Грыж» авторитетно засвидетельствовала, что не существует единой стандартной методики восстановления всех паховых грыж. По мнению авторов, на процесс принятия решений, ведущих к выбору методов лечения грыжи, должны влиять многие факторы, связанные со здоровьем пациента. При этом «в качестве первого выбора рекомендуется пластика с использованием сетки либо открытой процедурой, либо методом лапароэндоскопической пластики». Это направлено на устранение дефекта и основных причин развития паховой грыжи. Однако вопрос о критериях и необходимости лапароскопического полного закрытия или частичного ушивания внутреннего пахового кольца все же не получил должного освещения. Безусловно, указанные выше принципы не являются идеальными во всех клинических случаях и не предлагаются как абсолютная истина. По-прежнему основной проблемой оперативного лечения паховых грыж остается выбор оптимальной методики хирургического вмешательства с индивидуальным подходом к больному.
Выводы
Изучение результатов оперативного лечения ПГ показывает, что наименьшее количество осложнений наблюдается после лапароскопической герниопластики ТАРР и ТАРР-УВПК. Сопоставление факторов хирургических рисков (рассчитанных с использованием электронного калькулятора рисков ACS NSQIP) и результатов наблюдения за оперированными больными выявило высокий уровень совпадения данных (со специфичностью и диагностической эффективностью до 98%). У лиц с избыточным весом и ожирением частота послеоперационных осложнений почти в 3 раза превышает подобные показатели лиц с нормальным весом (23,4% против 8,5%). Вопрос о необходимости лапароскопического закрытия (полного или частичного ушивания) внутреннего пахового кольца, а также разработка четких показаний для этого требуют дальнейшего всестороннего изучения. Полученный в исследовании положительный опыт формирования внутреннего пахового кольца свидетельствует, что ТАРР-УВПК способствует снижению послеоперационных осложнений при эндоскопических методах оперативного вмешательства.
Библиографическая ссылка
Фурсов А.Б., Мендыбаев А.А., Коваленко Т.Ф., Исмагамбетова Б.А., Волчкова И.С., Фурсов Р.А., Хасенов Р.Е., Куспаев Е.Н., Исмаилов А.С. ЛАПАРОСКОПИЧЕСКАЯ ГРЫЖЕПЛАСТИКА ПО МЕТОДИКЕ ТАРР С УШИВАНИЕМ ВНУТРЕННЕГО ПАХОВОГО КОЛЬЦА И РИСКИ ПОСЛЕОПЕРАЦИОННЫХ ОСЛОЖНЕНИЙ // Современные проблемы науки и образования. 2021. № 6. ;URL: https://science-education.ru/ru/article/view?id=31223 (дата обращения: 12.05.2026).
DOI: https://doi.org/10.17513/spno.31223



