Атопический дерматит – мультифакторный генетически детерминированный хронический дерматоз с доминирующим значением в патогенезе иммунных нарушений. В 2018 году заболеваемость атопическим дерматитом в России составила 188,2 случая на 100000, однако распространенность дерматоза с каждым годом увеличивается как в детском возрасте, так и среди взрослого населения [1-3]. Этиология заболевания до конца не выяснена, и этот факт неоспоримо влияет на тактику ведения и лечения пациентов с атопическим дерматитом, что непосредственно ухудшает качество жизни пациента, его психосоматический статус и социальную адаптацию [4; 5].
Исследований, посвященных изучению коллагеновых и эластиновых волокон при атопическом дерматите, незначительное количество. Коллагеновые и эластиновые волокна структурно тесно связаны между собой в дермальном слое кожи. На сегодняшний день известно более 20 типов коллагеновых волокон [6]. По данным современных научных исследований, в коже первым образуется коллаген III типа, однако через некоторое время фибробластами синтезируется коллаген I типа, повторяя архитектонику своего предшественника [6]. Коллаген и эластин могут синтезироваться не только фибробластами, но и эндотелиальными и эпителиальными клетками [7]. Структура коллагена состоит из аминокислотных остатков оксилизина, оксипролина, глицина, в структуре эластина присутствуют глицин, валин, аланин, однако разрушаются коллагеновые волокна ферментативным путем с помощью протеиназ, а эластиновые волокна - при воздействии эластазы [7]. В эмбриогенезе в соединительной ткани может экспрессироваться генетическая информация, которая через последовательность реакций кодируется в аминокислотной последовательности коллагенового и эластинового волокна [7]. Каркас дермы формируют коллагеновые волокна I типа, за эластичность ответственен коллаген III типа и эластиновые волокна [8]. С возрастом увеличивается количество поперечных сшивок, которые резко снижают доступ коллагеназе для обновления волокон [7]. Выявлено, что волокна дермы своим электическим потенциалом влияют на заряд мембраны окружающих клеток кожи, формируют пути миграции клеток, кроме этого, коллаген может взаимодействовать с тромбоцитами через рецепторы к нему на поверхности клетки [7]. Коллагеновые и эластиновые волокна формируют экстрацеллюлярный матрикс, взаимодействующий с иммунными клетками [9]. Известно, что цитокины лимфоцитов и моноцитов являются активаторами для фибробластов дермы [9]. При длительном воспалительном процессе коллагеновые волокна замещаются волокнистой соединительной тканью с выраженной инфильтрацией фибробластами [7]. Однако отсутствие баланса между синтезом и разрушением волокон может способствовать либо усиленной гиперпродукции, либо их разрушению [7].
Существует теория аутоиммунного механизма развития атопического дерматита, обусловленная схожим строением между аллергенами и структурными белками организма человека. Иммунный патологический процесс запускается образованием иммунных комплексов на поверхности эндотелиальных клеток, базофилов и тучных клеток, расположенных в сосочковом слое дермы, при этом накапливаются метаболиты арахидоновой кислоты, серотонин, гистамин, поддерживающие неспецифические патологические реакции сосудов и воспалительный процесс в коже [4]. Таким образом, происходящим изменениям в коже присущи признаки иммунного неспецифического воспалительного процесса, при этом маркерами его остроты являются реактивные изменения в дерме и интенсивность фазы неспецифического воспаления. Аутоиммунные реакции при атопическом дерматите могут быть показателями тяжелого течения заболевания, однако на сегодняшний день их ведущая роль в патогенезе заболевания не доказана. Пептиды коллагеновых и эластиновых волокон могут являться аутоантигенами кожи, при наличии которых формируются аутоантитела, что характерно для аутоиммунных заболеваний соединительной ткани, однако при атопическом дерматите абсолютно не исследован это процесс [8]. Изучение показателей концентрации аутоантител к эластину и коллагену кожных покровов может расширить имеющиеся данные о патогенезе атопического дерматита и изменить тактику диагностики и терапии данного заболевания.
Цель исследования: исследовать концентрацию аутоантител к эластину в сыворотке крови у пациентов с атопическим дерматитом.
Материал и методы исследования. В исследовании участвовало 80 пациентов с ограниченной и распространенной формами атопического дерматита, получавших терапию на базе ГУЗ «Краевой кожно-венерологический диспансер» МЗ Забайкальского края. Локальный этический комитет ФГБОУ ВО «Читинская государственная медицинская академия» Минздрава России одобрил протокол исследования. Перед проведением исследования пациенты подписали добровольное информированное согласие на участие в нем.
Все включенные в исследование пациенты были разделены на две группы согласно возрасту: подростки от 13 до 18 лет (n=40), средний возраст 15,8±2,1 года, и взрослые (n=40) от 18 до 44 лет, средний возраст 31,8±6,9 года. В возрастных группах выделены две подгруппы согласно площади поражения кожи: ограниченная и распространенная форма дерматоза. Диагностику заболевания проводили, базируясь на критерии Hanifin и Rajka и шкале SCORAD [9; 10]. У всех пациентов стаж заболевания более 2 лет, средний стаж 11,3±6,8 года. Частота обострения заболевания от 2 до 4 раз в год, средняя частота обострений 2,9±0,6 раза в год. Контрольные группы составили 30 добровольцев согласно полу и возрасту, не имеющих аллергических и хронических заболеваний, без отягощенного наследственного анамнеза по кожным заболеваниям, без дерматологических проявлений патологических состояний и за один месяц до исследования не принимавших лекарственную терапию.
Для проведения исследования были сформированы критерии включения (подтвержденный документально диагноз атопического дерматита в анамнезе более 2 лет, подписанное добровольное информированное согласие на участие в исследовании, отсутствие сопутствующих острых и хронических заболеваний) и критерии исключения (хронические заболевания в анамнезе, вторичное инфицирование кожи, проведение системной и топической лекарственной терапии и/или общей узкополосной средневолновой ультрафиолетовой терапии за 2 месяца до начала исследования, беременность и лактация, продолжительность ремиссии атопического дерматита менее двух месяцев).
Лабораторные исследования были выполнены в НИИ Медицинской экологии, лаборатории экспериментальной и клинической биохимии и иммунологии ФГБОУ ВО «Читинская государственная медицинская академия» Минздрава России. Забор крови осуществлялся утром натощак у здоровых добровольцев и пациентов в стадии обострения и ремиссии дерматоза. Исследование аутоантител к эластину в сыворотке крови проводили методом ИФА с применением панели AEB337Hu ELISA Kit for Anti-Elastin Antibody (США).
Для статистической обработки данных использовали программу статистического анализа STATISTICA 6.1. Проверка на нормальность распределения показателей осуществлялась с применением критерия Шапиро-Уилка. Данные, не подчиняющиеся закону нормального распределения, проверялись непараметрическими статистическими методами. Анализ независимых выборок осуществляли с помощью U-критерия Манна-Уитни и Вилкоксона для парных признаков. Критический показатель уровня достоверности различий показателей равнялся р<0,05. Данные в статье представлены медианой и межквартильными интервалами Ме (25%; 75%).
Результаты исследования и их обсуждение. В контрольной группе подростков концентрация аутоантител к эластину в сыворотке крови составляет 20,11 (18,12; 21,19) пг/мл, у взрослых - 19,42 (17,64; 21,2) пг/мл (табл.).
Концентрация аутоантител к эластину (пг/мл) в сыворотке крови у пациентов с атопическим дерматитом, Ме (25%; 75%)
|
Форма атопического дерматита |
Стадия дерматоза
|
Объект исследования |
|
|
Подростки
|
Взрослые
|
||
|
Контрольная группа (n=15) |
20,11 (18,12; 21,19) |
19,42 (17,64; 21,2) |
|
|
Ограниченный кожный процесс (n=20)
|
Острая |
38,64 (29,4; 45,66) р1<0,00001 |
40,0 (32,71; 47,66) р1<0,001, р3=0,3 |
|
Ремиссия |
30,79 (26,76; 34,55) р1<0,00001, р2=0,03 |
36,63 (19,01; 56,13) р1<0,0001, р2=0,52, р3=0,14 |
|
|
Распространенный кожный процесс (n=20)
|
Острая |
57,74 (47,34; 65,67) р1=0,05 |
37,49 (32,96; 49,97) р1=0,05, р3=0,002 |
|
Ремиссия |
41,93 (32,01; 46,02) р1<0,00001, р2=0,0002 |
34,57 (20,41; 39,24) р1=0,06, р2=0,01, р3=0,05 |
|
Примечание: АтД – атопический дерматит; р1 – статистическая разница в сравнении с контролем; р2 – статистическая разница между стадиями дерматоза в одной возрастной группе; р3 – статистическая разница между стадиями дерматоза в разных возрастных группах.
У здоровых добровольцев аутоантитела образуются в низких концентрациях. Мы предполагаем, что они быстро элиминируются и не способны вызывать патологические реакции. Однако доказано, что у пациентов с атопическим дерматитом имеются генетически обусловленные нарушения в эпидермисе, что, на наш взгляд, может способствовать образованию более высоких концентраций аутоантител, чем в контрольной группе, которые могут участвовать в формировании клинической картины дерматоза.
При ограниченном атопическом дерматите независимо от возраста пациентов в период обострения концентрация аутоантител к эластину больше, чем в контрольной группе (табл.). Так, у подростков уровень аутоантител равен 38,64 (29,4; 45,66) пг/мл (р1<0,00001), что на 48% больше, чем у здоровых добровольцев. Это обусловлено патологическими изменениями в коже при атопическом дерматите. У взрослых с обострением ограниченного атопического дерматита концентрация аутоантител к эластину составляет 40,0 (32,71; 47,66) пг/мл (р1<0,001, р3=0,3), что практически в два раза превышает данные здоровых добровольцев. Выявленная разница между концентрациями аутоантител к эластину у пациентов и в контрольной группе может доказывать их непосредственное участие в патогенезе атопического дерматита (рис. 1).
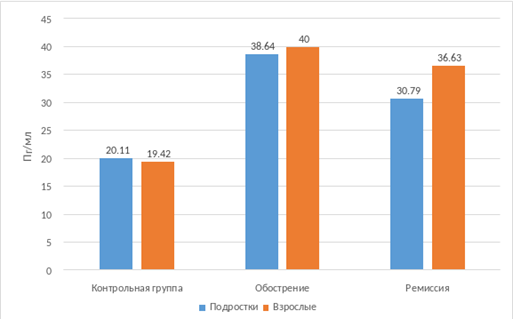
Рис. 1. Концентрация аутоантител к эластину при ограниченной форме атопического дерматита
У подростков с распространенным атопическим дерматитом в период обострения концентрация аутоантител к эластину в сыворотке крови составляет 57,74 (47,34; 65,67) пг/мл (р1=0,05), что в 2,8 раза больше показателей контроля и в 1,5 раза значений в группе с ограниченным процессом (табл.). Такая динамика может быть обусловлена большой площадью кожи, вовлеченной в патологический процесс, и выраженными воспалительными проявлениями заболевания.
В ремиссию уровень снижается до 41,93 (32,01; 46,02) пг/мл (р1<0,00001; р2=0,0002), превышая данные контроля в 2 раза. У взрослых концентрация аутоантител к эластину в период обострения при распространенном атопическом дерматите составляет 37,49 (32,96; 49,97) пг/мл (р1=0,05; р3=0,002), что в 2 раза превышает данные контрольной группы, однако в ремиссию количество аутоантител снижается незначительно до 34,57 (20,41; 39,24) пг/мл (р2=0,01). Мы предполагаем, что выявленная динамика концентрации аутоантител к эластину в сыворотке крови свидетельствует об их активном участии в формировании аутоиммунных процессов в патогенезе атопического дерматита (рис. 2).
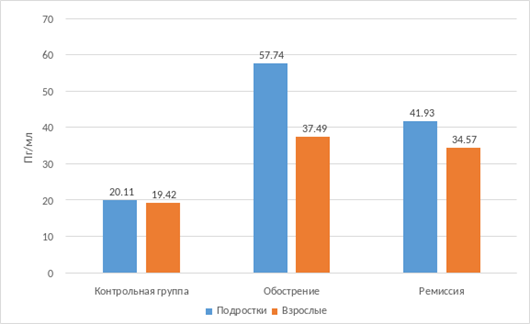
Рис. 2. Концентрация аутоантител к эластину при распространенной форме атопического дерматита
Выявлено, что у подростков и взрослых при распространенной форме дерматоза концентрация аутоантител к эластину превышает показатели в группе пациентов с ограниченным кожным процессом, что, очевидно, связано с разной площадью поражения кожного покрова. У пациентов даже при отсутствии клинических проявлений заболевания концентрация аутоантител к эластину остается выше показателей здоровых добровольцев, что может свидетельствовать о формировании аутоиммунных механизмов в патогенезе атопического дерматита.
Выводы. Нами показано, что концентрация аутоантител к эластину у подростков и взрослых с диагнозом «атопический дерматит» больше, чем в контрольных группах. Определено, что увеличение концентрации аутоантител к эластину происходит в стадии обострения дерматоза. Уменьшение показателя наблюдается при регрессе кожных проявлений заболевания, однако концентрация аутоантител к эластину не снижается до контрольных значений.
Учеными разных стран в гистологически доказано, что у пациентов с атопическим дерматитом при отсутствии клинических проявлений в период ремиссии вокруг сосудов происходит накопление иммунных клеток, что свидетельствует о постоянном воспалительном процессе в коже. Выявленная перманентная высокая концентрация аутоантител к эластину может свидетельствовать о формировании аутоиммунного процесса при атопическом дерматите.
В современных научных источниках атопический дерматит представлен как аллергическая реакция реагинового типа, однако остается открытым вопрос о торпидности некоторых пациентов к антигистаминным препаратам. Классическим примером аллергической реакции первого типа является крапивница, проявляющаяся мономорфными морфологическими воспалительными элементами, однако если рассматривать атопический дерматит как аллергическую реакцию первого типа, то как объяснить абсолютный полиморфизм высыпаний? В современных литературных источниках на этот вопрос нет ответа, однако, на наш взгляд, в основе патогенеза атопического дерматита могут лежать аутоиммунные реакции, которые способствуют формированию разных клинических симптомов заболевания.
Таким образом, мы предполагаем, что образование аутоантител к эластину является одним из звеньев аутоиммунного механизма патогенеза атопического дерматита, что может подтверждать аутоиммунную теорию развития заболевания. Не исключено, что синтез аутоантител к эластину может быть одним из факторов формирования перманентного хронического течения заболевания. Кроме этого, учитывая разную динамику уровня аутоантител к эластину у подростков и взрослых, можно предположить, что данные аутоантитела могут принимать участие в образовании морфологических элементов кожи, характерных для разной возрастной клинической картины дерматоза.
Библиографическая ссылка
Кибалина И.В., Фефелова Е.В., Цыбиков Н.Н. ИССЛЕДОВАНИЕ КОНЦЕНТРАЦИИ АУТОАНТИТЕЛ К ЭЛАСТИНУ В СЫВОРОТКЕ КРОВИ У ПАЦИЕНТОВ С АТОПИЧЕСКИМ ДЕРМАТИТОМ // Современные проблемы науки и образования. 2021. № 5. ;URL: https://science-education.ru/ru/article/view?id=31116 (дата обращения: 18.05.2026).
DOI: https://doi.org/10.17513/spno.31116



