Синдром врожденной односторонней ретиноцефальной сосудистой мальформации, также известный как синдром Уайберн-Мейсона, является редким ненаследственным заболеванием из группы факоматозов, которое проявляется артериовенозными мальформациями (АВМ), преимущественно головного мозга и сетчатки глаза [1-3]. Рацемозная гемангиома представляет собой доброкачественное артериовенозное соустье сосудов сетчатки и встречается как компонент этого синдрома.
Во Франции и континентальной Европе заболевание известно как синдром Бонне–Дешома–Бланка, в английской литературе – синдром Уайберн-Мейсона. В 1937 г. Бонне, Дешом и Блан были первыми, кто установил связь между ретинальными и интракраниальными АВМ, а в 1943 г. доктор Р. Уайберн-Мейсон подробно описал это заболевание [2, 4]. C тех пор в литературе описано около 160 случаев.
Точные факторы риска и этиология синдрома в настоящее время неизвестны. Заболевание является спорадическим. Полагают, что ангиогенез нарушается на 7-й неделе гестационного срока, что приводит к формированию мальформаций в головном мозге и по пути миграции клеток [1, 5, 6].
В 2001 г. рядом авторов была предложена классификация церебро-лицевого артериовенозного метамерного синдрома (CAMS) исходя из фенотипической экспрессии, согласно которой синдром Уйберн-Мейсона является 2-м типом CAMS: поражение коры головного мозга, промежуточного мозга, зрительной хиазмы, зрительного нерва, сетчатки, клиновидной кости, верхней челюсти и щеки [6].
В 1973 г. Archer с соавторами выделили 3 степени АВМ в зависимости от поражения: I степень характеризуется артериовенозной связью с аномальным капиллярным сплетением, тогда как поражения II степени не имеют капиллярного ложа; при поражении III степени различие между артериями и венами становится невозможным [7].
Глазные проявления заболевания носят обычно односторонний характер, хотя в литературе встречались описания случаев двустороннего поражения [1, 7]. При отсутствии осложнений эта патология может быть случайной находкой. Зависимости от пола и расы не выявлено.
АВМ различаются по размеру и расположению, обычно находятся в среднем мозге и ипсилатеральной сетчатке. Орбитальные АВМ могут проявляться в виде частичного птоза, также могут наблюдаться пульсирующий или интермиттирующий экзофтальм, выраженное расширение конъюнктивальных сосудов, нарушение подвижности глазного яблока [1, 2].
Потеря зрения возникает вторично по отношению к наличию и локализации артериовенозных мальформаций в сетчатке или орбите. Зрение может варьировать от нормального до отсутствия светоощущения и зависит от сопутствующих офтальмологических осложнений: кровоизлияния в сетчатку, гемофтальма, отслоения сетчатки, окклюзии вен с кистозным макулярным отеком (КМО) и/или развитием неоваскулярной глаукомы, отека диска зрительного нерва и/или его атрофии [1, 3, 7].
Турбулентный поток, высокий внутрисосудистый объем и артериолярное давление на венозной стороне артериовенозной мальформации сетчатки могут привести к повреждению стенки сосуда, тромбозу и окклюзии. Авторы некоторых исследований также допускают, что компрессия центральной вены сетчатки из-за массового воздействия артериовенозной мальформации на зрительный нерв дополнительно приводит к турбулентности и тромбозу центральной вены сетчатки (ЦВС) [3, 8, 9].
Несмотря на то что синдром Уайберн-Мейсона классифицируется как один из факоматозов, кожные проявления встречаются не так часто, как при других факоматозах, за редким исключением случаев небольшой ангиомы лица над областью тройничного нерва [1, 10].
Неврологические симптомы могут включать судороги, головные боли, гемипарез, нарушение зрения, невралгию черепно-мозговых нервов, гидроцефалию [1, 2].
Внутричерепные (интракраниальные) АВМ выявляют с помощью методов нейровизуализации: компьютерной томографии (КТ), магнитно-резонансной томографии (МРТ), магнитно-резонансной ангиографии (МРА) или церебральной артериографии. Катетерная ангиография считается «золотым стандартом» для анализа точной ангиоархитектоники поражения в центральной нервной системе.
Артериовенозные мальформации сетчатки обычно диагностируются с помощью офтальмоскопии: выявляют расширенные и значительно извитые, переплетенные в виде «клубка червей» сосуды сетчатки, калибр артерий и вен часто неразличим. В дополнение могут потребоваться флюоресцентная ангиография, ультразвуковая и оптическая когерентная томография (ОКТ), а также, при необходимости, экзофтальмометрия.
Дифференциальную диагностику необходимо проводить с синдромом Стерджа–Вебера, болезнью фон Гиппель-Линдау, вазопролиферативной опухолью, кавернозной гемангиомой сетчатки и другими факоматозами.
В литературе описаны случаи самопроизвольной инволюции АВМ, в ходе которой происходят облитерация и склероз аномальных ретинальных сосудов [7, 11].
АВМ сетчатки могут осложняться ретинальными кровоизлияниями (28,1%), окклюзиями вен сетчатки (17,5%), кровоизлиянием в стекловидное тело (10%) и вторичной глаукомой (вторичной по отношению к неоваскуляризации или повышенному эписклеральному венозному давлению). Ишемия сетчатки, приводящая к неоваскулярной глаукоме, связана с плохим прогнозом. Также может произойти механическое сжатие зрительного нерва, что приведет к постепенной или полной слепоте. Сообщалось также об отеке и отслоении сетчатки.
Единого подхода к лечению синдрома Уайберн-Мейсона нет. Пациенты должны находиться под динамическим наблюдением нейрохирурга и офтальмолога.
Лечение глазных проявлений заболевания симптоматическое и зависит от клинических проявлений [11]. Пациентам с неоваскуляризацией для предотвращения развития неоваскулярной глаукомы требуется фотокоагуляция сетчатки [3, 9, 12]. При гемофтальме может быть выполнена витрэктомия Pars plana [1, 7]. В последнее время накопился опыт успешной терапии кистозного макулярного отека с помощью интравитреальных инъекций анти-VEGF препаратов [8, 9, 13].
Цель исследования: оценить особенности диагностики глазных проявлений редкого врожденного синдрома Уайберн-Мейсона, его осложнения в виде тромбоза центральной вены сетчатки с кистозным макулярным отеком и тактику его лечения на примере клинического случая.
Клинический случай
В Тамбовский филиал ФГАУ «НМИЦ «МНТК “Микрохирургия глаза” им. акад. С.Н. Федорова» Минздрава России обратилась пациентка О., 44 лет, с жалобами на резкое снижение зрения правого глаза и искажение изображений в течение месяца, возникшие на фоне полного благополучия. До появления жалоб полного офтальмологического обследования не проходила. Соматически здорова.
Данные обследования: максимально корригированная острота зрения правого глаза составила 0,2, левого глаза – 1,0; внутриглазное давление (Ро) при пневмотонометрии составило 19,8 мм рт. ст. и 20,8 мм рт. ст. соответственно; переднезадний размер глаз при биометрии – 23,37 мм и 23,40 мм соответственно.
По данным компьютерной периметрии правого глаза определялись расширение слепого пятна и абсолютные скотомы в нижней половине центрального поля зрения; на левом глазу скотом выявлено не было. На правом глазу индексы MD и PSD составили 3,0 дБ и 3,13 Дб соответственно. На левом глазу индексы MD и PSD составили 0,22 дБ и 2,11дБ соответственно.
Объективно передний отрезок и стекловидное тело обоих глаз были без изменений, зрачковые реакции сохранены. При биомикроскопии заднего отрезка левого глаза патологических изменений не выявлено. При биомикроскопии заднего отрезка правого глаза: диск зрительного нерва бледно-розового цвета, его границы слегка стушеваны, перипапиллярной и по всему глазному дну множественные полиморфные геморрагии; в макулярной зоне отек с геморрагиями; отмечаются выраженная извитость и расширение сосудов во всех квадрантах; от области диска зрительного нерва в верхней и нижней половинах сетчатки большое количество толстых, сплетенных в «клубок» петель сосудов с артериовенозными анастомозами; по верхне- и нижневисочным аркадам видны облитерированные сосуды; перипапиллярно на 3 часах визуализируется невус хороидеи (рис. 1).
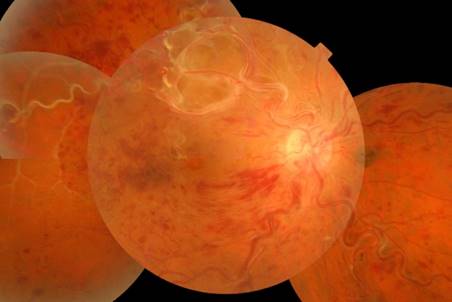
Рис. 1. Фотография глазного дна до лечения: аномальные извитые сосуды с артериовенозными анастомозами, полиморфные геморрагии
При проведении оптической когерентной томографии в макулярной области и в области сосудистых петель выявлены следующие изменения: диффузное утолщение с гипорефлективными пространствами в наружных слоях сетчатки; небольшое количество субретинальной жидкости; в наружных слоях сетчатки видны кистозные изменения, захватывающие несколько ее слоев (рис. 2).
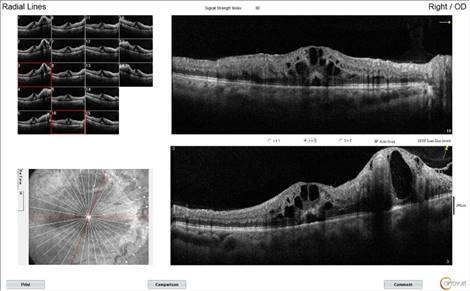
Рис. 2. Данные оптической когерентной томографии, выполненной через макулу, до лечения: отмечается утолщение интраретинальной области; кистозные изменения захватывают несколько ее слоев в самой макуле и в зоне патологически измененных сосудов
Пациентке была выполнена магнитно-резонансная томография головного мозга в сосудистом режиме, на которой не было выявлено АВМ. От дообследования орбиты женщина отказалась.
На основании результатов обследования поставлен диагноз: Тромбоз центральной вены сетчатки, кистозный макулярный отек, синдром Уайберн-Мейсона, изолированная глазная форма правого глаза.
Пациентке была проведена антиангиогенная терапия с целью купирования макулярного отека. Для достижения его регресса потребовались 3 интравитреальные инъекции ранибизумаба с интервалом 1–1,5 месяца. Техника проведения инъекций стандартная. На фоне проведенной терапии пациентка отмечала улучшение зрения и исчезновение искажений. Через 5 месяцев от начала лечения максимально корригированная острота зрения правого глаза составила 0,7. Офтальмоскопически: диск зрительного нерва правого глаза бледно-розового цвета с четкими границами; в макулярной области полная резорбция отека; уменьшение количества и размеров ретинальных геморрагий во всех сегментах; четко визуализируются аномальные сосуды: извитые, расширенные, местами полностью облитерированные, с «полосами сопровождения» из фиброзной ткани (рис. 3).
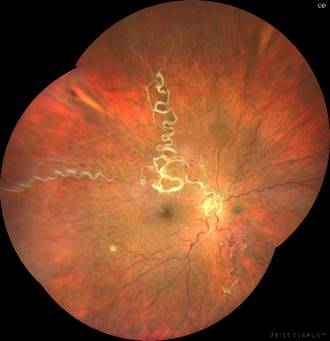
Рис. 3. Фотография глазного дна после лечения: резорбция отека; уменьшение количества геморрагий
По данным спектральной ОКТ отмечается явная положительная динамика: снижение толщины внутренних слоев сетчатки, уменьшение количества интраретинальных кист, восстановление фовеолярного профиля. На фоне проводимой терапии отмечается уменьшение «напряжения» в аномальных сосудистых петлях, их расположение стало более плоским за счет уменьшения отека подлежащей сетчатки. Сохраняются локальный тракционный отек сетчатки за счет патологически измененных сосудов и натяжения со стороны стекловидного тела, уплотнение гиалоидной мембраны, выраженные неровности ретинальной поверхности (рис. 4).
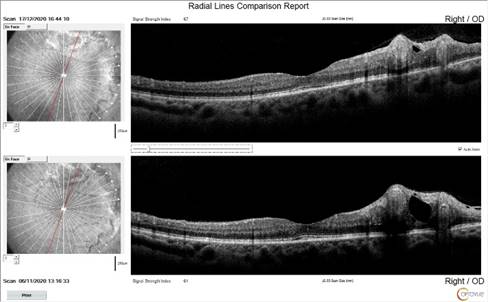
Рис. 4. Данные оптической когерентной томографии после лечения: регресс отека внутренних слоев сетчатки, уменьшение количества интраретинальных кист, восстановление фовеолярного профиля
В настоящий момент пациентка находится под наблюдением.
Заключение
Клинический случай интересен ввиду редкости данной патологии. Рацемозная гемангиома представляет собой прямое артериовенозное соустье ретинальных сосудов (минуя капиллярную сеть), что и привело к развитию острого нарушения кровообращения в центральной вене сетчатки и, как следствие, к развитию кистозного макулярного отека. Диагностическими критериями являются методы ретинальной визуализации: офтальмоскопия, оптическая когерентная томография. Применение интравитреальных инъекций анти-VEGF препаратов блокирует сосудистый эндотелиальный фактор и приводит к регрессу отека. Для улучшения зрения у данной пациентки потребовались 3 инъекции ранибизумаба. Необходимо дальнейшее наблюдение ввиду опасности развития неоваскуляризации и рецидива КМО, что потребует продолжения лечения.
Библиографическая ссылка
Халеева Д.В., Яблокова Н.В., Гойдин А.П. СИНДРОМ УАЙБЕРН-МЕЙСОНА: РЕДКИЙ ФАКОМАТОЗ, ОСЛОЖНЕННЫЙ ТРОМБОЗОМ ЦЕНТРАЛЬНОЙ ВЕНЫ СЕТЧАТКИ С КИСТОЗНЫМ МАКУЛЯРНЫМ ОТЕКОМ // Современные проблемы науки и образования. 2021. № 3. ;URL: https://science-education.ru/ru/article/view?id=30903 (дата обращения: 07.05.2026).
DOI: https://doi.org/10.17513/spno.30903



