Сегментарные резекции и устранение дефектов костей, особенно в детской практике, являются наисложнейшими задачами в хирургии. Основными причинами возникновения значимых дефектов (по данным авторов, более 6 см) [1, 2] длинных трубчатых костей являются такие процессы, как неопластические образования [3], остеомиелиты [3], врожденные ложные суставы костей голени и костей предплечья [4], последствие открытых переломов костей [4]. Неопластические процессы костей составляют около 6% всех опухолей, встречающихся в детской практике, при этом поражение нижних конечностей происходит в 57% случаев [5, 6].
В настоящее время описаны различные методики устранения таких дефектов костей: ротационная артропластика, тотальное эндопротезирование суставов с замещением дефекта костей, метод дистракционного остеогенеза, использование массивных алло- и аутотрансплантатов с возможным микрохирургическим швом сосудов. Особенностью таких реконструктивных вмешательств у детей является не только восстановление целостности и опороспособности пораженного сегмента, но и возврат полноценной функции конечности с перспективой ее роста. Методом выбора является микрохирургическая пересадка кровоснабжаемого фрагмента малоберцовой кости в позицию дефекта (МПКФМБ) длинных трубчатых костей. И, хотя процент осложнений составляет более 50% (ложные суставы в позиции кость – трансплантат, инфицирование послеоперационных ран, невропатии), в случаях замещения значимых дефектов, особенно с вовлечением в патологический процесс суставных отделов кости, альтернатив для пациентов детского возраста нет.
После восстановления целостности кости встает вопрос о восстановлении длины и устранении сопутствующих деформаций конечности. Эта проблема, по данным разных авторов, в среднем отмечается в 69% случаев [7]. Применение таких методик, как временный гемиэпифизеодез порций зон роста и одномоментная коррекция деформаций при помощи накостного остеосинтеза, дистракционный остеосинтез аппаратами внешней фиксации, позволяет решать проблемы коррекции деформаций и удлинения пораженного сегмента. Сроки выполнения данных видов вмешательств зависят от степени гипертрофии ранее пересаженного аутотрансплантата. По данным авторов, такой период составляет около 5 лет [8].
В литературе имеются единичные данные о проведении удлинения конечностей после ранее проведенной МПКФМБ. Так, McCullough [9] в своей работе отмечала только 2 пациентов (при разновеликости более 7,5 см бедра и более 6 см голени), которым было выполнено удлинение методом дистракционного остеосинтеза, а также 1 пациента, которому был выполнен эпифизеодез зон роста контралатеральной конечности при укорочении 3,5 см. Tan описал серию из 11 пациентов в возрасте от 2,1 до 10,8 года, которым была выполнена МПКФМБ при врожденном ложном суставе костей голени [10]. Отдаленными результатами данных вмешательств стали неравенство длин нижних конечностей не более 1,9 см; наличие деформаций пораженного сегмента. Erni в своей серии (10 пациентов) случаев замещения дефектов костей при врожденном ложном суставе костей голени описал только 1 пациента, у которого отмечалось разница в длине нижних конечностей более 11,0 см. Данных о проведенных реконструктивных вмешательствах, направленных на устранение неравенства длин конечностей в данной серии, так же как в работах других авторов, описано не было [11].
Тем самым проблема устранения неравенства длин нижних конечностей у детей после МПКФМБ остается актуальной. Отсутствуют данные о рекомендуемых сроках их выполнения, не разработаны показания к применению того или иного метода в зависимости от величины укорочения и состояния пораженного сегмента, индексы фиксации и остеосинтеза при применении дистракционного остеогенеза и действия при развитии возможных осложнений.
Отделение костной патологии ФГБУ «НМИЦ детской травматологии и ортопедии имени Г.И. Турнера» занимается лечением таких патологий, как: врожденные ложные суставы костей различных локализаций, последствия острого гематогенного остеомиелита, доброкачественные образования костей. В период с 2013 по 2020 гг. в отделении общей костной патологии совместно с отделением реконструктивной хирургии кисти и микрохирургии были пролечены всего лишь 8 пациентов, которым была выполнена МПКФМБ. Дальнейшие удлинение и коррекция деформаций нижних конечностей были проведены только 3 пациентам. Всем пациентам неравенство длин нижних конечностей было устранено методом дистракционного остеогенеза, сроки созревания дистракционных регенератов не имели особенностей.
Целью нашего исследования было выявить особенности коррекции деформаций и удлинения после ранее проведенной микрохирургической пересадки кровоснабжаемого фрагмента малоберцовой кости в позицию дефекта бедренной кости у пациента с последствием острого гематогенного остеомиелита.
Материалы и методы исследования
Нами использовались такие методы, как: анамнестический (сбор анамнеза заболевания) и стандартный ортопедический осмотр с определением длин сегментов и амплитуды движения в суставах нижних конечностей; рентгенологический (определение величины дефекта, длины сегмента, наличия деформаций длинных трубчатых костей, индекса фиксации и остеосинтеза), в том числе компьютерно-томографический, электрофизиологический (элетромиография, резовазография).
Результаты исследования и их обсуждение
Пациент (мальчик, 7 лет) в возрасте 4 лет перенес острый гематогенный остеомиелит левой бедренной кости. Через 5 месяцев от начала заболевания отмечалось обострение воспалительного процесса, и после выполненной секвестрэктомии сформировался дефект левой бедренной кости. В течение последующих 3 лет лечился консервативно, ходил в шинно-кожаном аппарате на левую нижнюю конечность с посадкой на седалищный бугор и компенсацией укорочения.
Жалобы пациента при первичном поступлении в клинику отмечались на укорочение левой нижней конечности на 10,5 см и затруднения при ходьбе. При проведении комплексного обследования выявлено наличие антекурвационно-варусной деформации и дефекта левой бедренной кости (рис. 1).
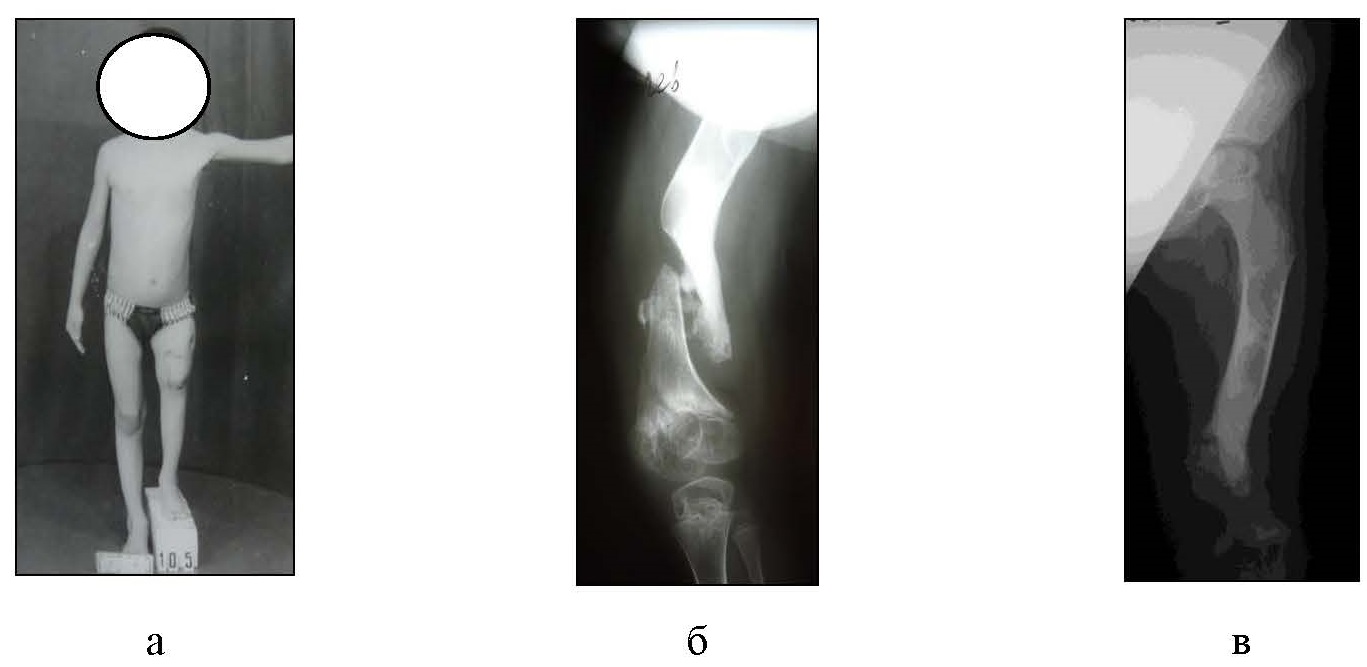
Рис. 1. Фотография (а) и рентгенограммы (б, в) левого бедра больного до оперативного лечения
С целью формирования достаточной длины межфрагментного диастаза левой бедренной кости было принято решение первым этапом наложить стержневой аппарат внешней фиксации на левое бедро, путем дистракции достичь необходимой величины диастаза (10,0 см) и выполнить замещение дефекта левой бедренной кости посредством аутотрансплантации фрагмента малоберцовой кости при помощи микрохирургической техники. Особенностей послеоперационного ведения, а также осложнений выявлено не было. Консолидация фрагментов на границе кость – трансплантат была достигнута в течение 5 месяцев после ранее перенесенного оперативного вмешательства, выполнен демонтаж аппарата внешней фиксации. В послеоперационном периоде пациенту были рекомендованы проведение курсов лечебной физкультуры, физиотерапии и ходьба в шинно-кожаном аппарате для разгрузки левой нижней конечности.
В процессе динамического наблюдения отмечено формирование укорочения левой нижней конечности на 10 см, обусловленного гипофункцией дистальной метаэпифизарной зоны роста левой бедренной кости вследствие воздействия на нее воспалительного процесса. В возрасте 13 лет пациент был госпитализирован в стационар института. При поступлении: ходит самостоятельно, хромая на левую нижнюю конечность и опираясь на передний отдел левой стопы. Укорочение левой нижней конечности составило 10 см за счет бедренной кости, движения с левом тазобедренном и левом коленном суставах в пределах нормы. По данным рентгенографии отмечаются зона повышенной минерализации в области ранее проведенного оперативного вмешательства, вальгусно-антекурвационная деформация левой бедренной кости, пострезекционный дефект левой малоберцовой кости протяженностью около 16 см (рис. 2). По данным электромиографии отмечались умеренное снижение общего электрогенеза мышц нижних конечностей, асимметрия амплитуды электрогенеза мышц со снижением слева на 15–17% по сравнению с правой стороной. Выражены сегментарная дисфункция регуляции на уровне L2-S2, умеренная сегментарная дисфункция регуляции мотонейронов поясничного утолщения спинного мозга, умеренное снижение функциональной сократительной способности мышц левого бедра. Данные реовазографии свидетельствовали о вазомоторных реакциях в обеих голенях в ответ на ухудшение биомеханики левой нижней конечности из-за ее укорочения. При этом отмечалась нестабильность периферической гемодинамики в правой голени компенсаторного характера, обусловленная перегрузкой правой нижней конечности.
Пациенту было выполнено удлинение левой бедренной кости путем установки аппарата внешней фиксации на левое бедро с фиксацией коленного сустава, остеотомии левой бедренной кости на двух уровнях. Период дистракции составил 60 дней, период фиксации – 300 дней, индекс остеосинтеза – 20 дней/см. Сосудистой и неврологической недостаточности в период дистракции и фиксации не отмечалось. После выполненного демонтажа АВФ с левой голени пациент восстановил амплитуду движения в левом коленном суставе с амплитудой сгибания до 130о.
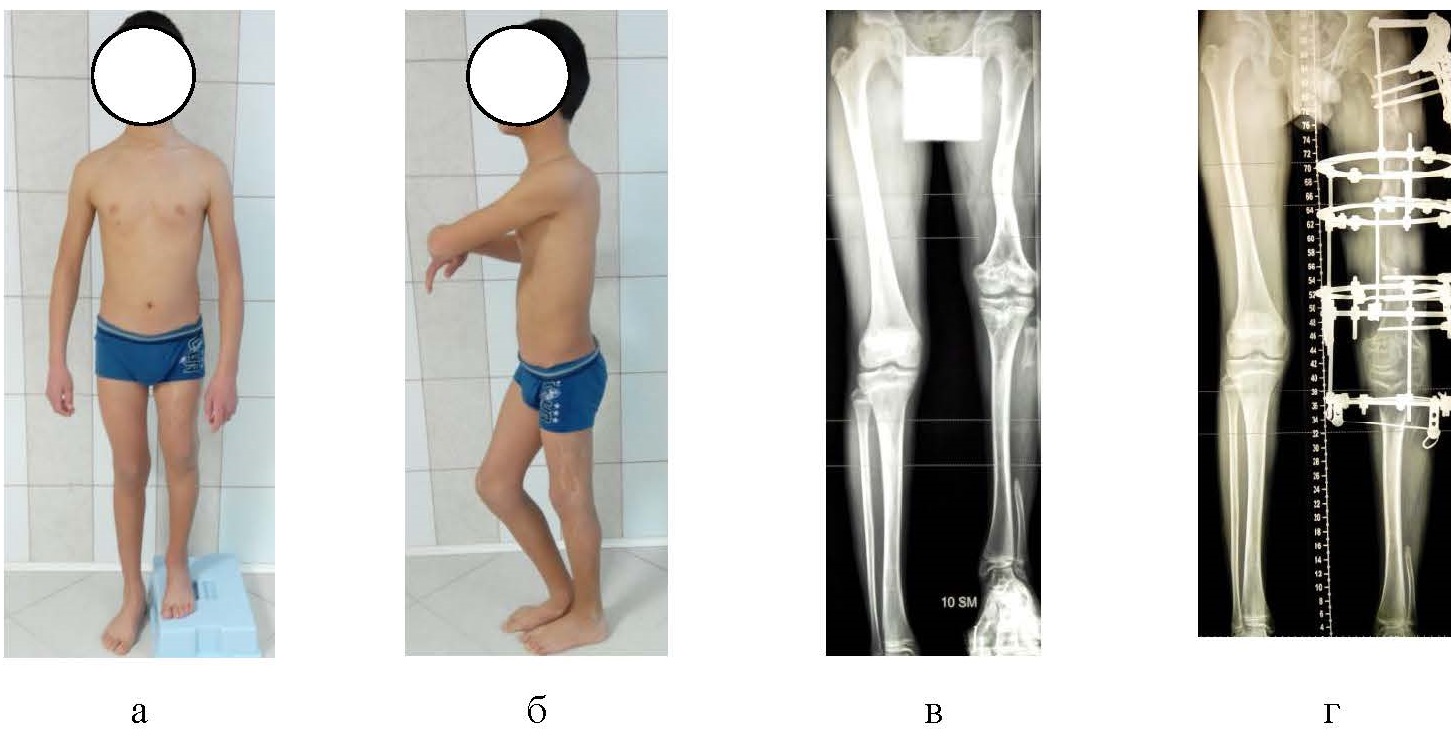
Рис. 2. Фотографии (а, б) и рентгенограммы нижних конечностей больного до (в) и после (г) восстановления длины левой нижней конечности
В возрасте 17 лет в связи с нарастающим укорочением левой нижней конечности пациент вновь был госпитализирован в стационар института. При поступлении предъявляет жалобы на укорочение левой нижней конечности, нарушение походки. Ходит самостоятельно, хромая и нагружая левую нижнюю конечность полностью. При осмотре укорочение левой нижней конечности 5 см, сгибание в левом коленом суставе до 130°. Рентгенологически на фоне дефицита длины левой нижней конечности отмечена хорошая перестройка аутотрансплантата левой малоберцовой кости, находящегося в позиции имевшего места дефекта левой бедренной кости, с приобретением им поперечных размеров, практически не отличающихся от поперечных размеров реципиентной кости (рис. 3).

Рис. 3. Фотографии и рентгенограммы нижних конечностей больного через 9 лет после устранения дефекта левой бедренной кости и через 3 года после удлинения левого бедра
Повторно было выполнено удлинение левой бедренной кости: установка аппарата внешней фиксации на левое бедро, остеотомия левой бедренной кости на двух уровнях. С целью сохранения амплитуды движения в левом коленном суставе в период второго удлинения фиксацию коленного сустава не проводили. Период дистракции составил 30 дней, период фиксации – 514 дней, индекс остеосинтеза – 102,8 дней/см. Сосудистой и неврологической недостаточности в период дистракции и фиксации не отмечалось. Длительный период фиксации обусловлен семейными обстоятельствами, из-за которых пациент не имел возможности поступить в стационар института для снятия аппарата внешней фиксации, а от снятия аппарата в лечебном учреждении по месту жительства отказывался. По данным рентгенологического метода исследования дистракционные регенераты левой бедренной кости находились в III-Б – IV стадии формирования. Суммарное удлинение левого бедра после устранения его дефекта, сформировавшегося на фоне острого гематогенного остеомиелита, составило 20 см. Пациент рекомендованное консервативное лечение в виде лечебной физкультуры и укладок с целью поддержания амплитуды движения в коленном суставе не проводил, что привело к ограничению сгибания в левом коленном суставе до 35° (рис. 4).
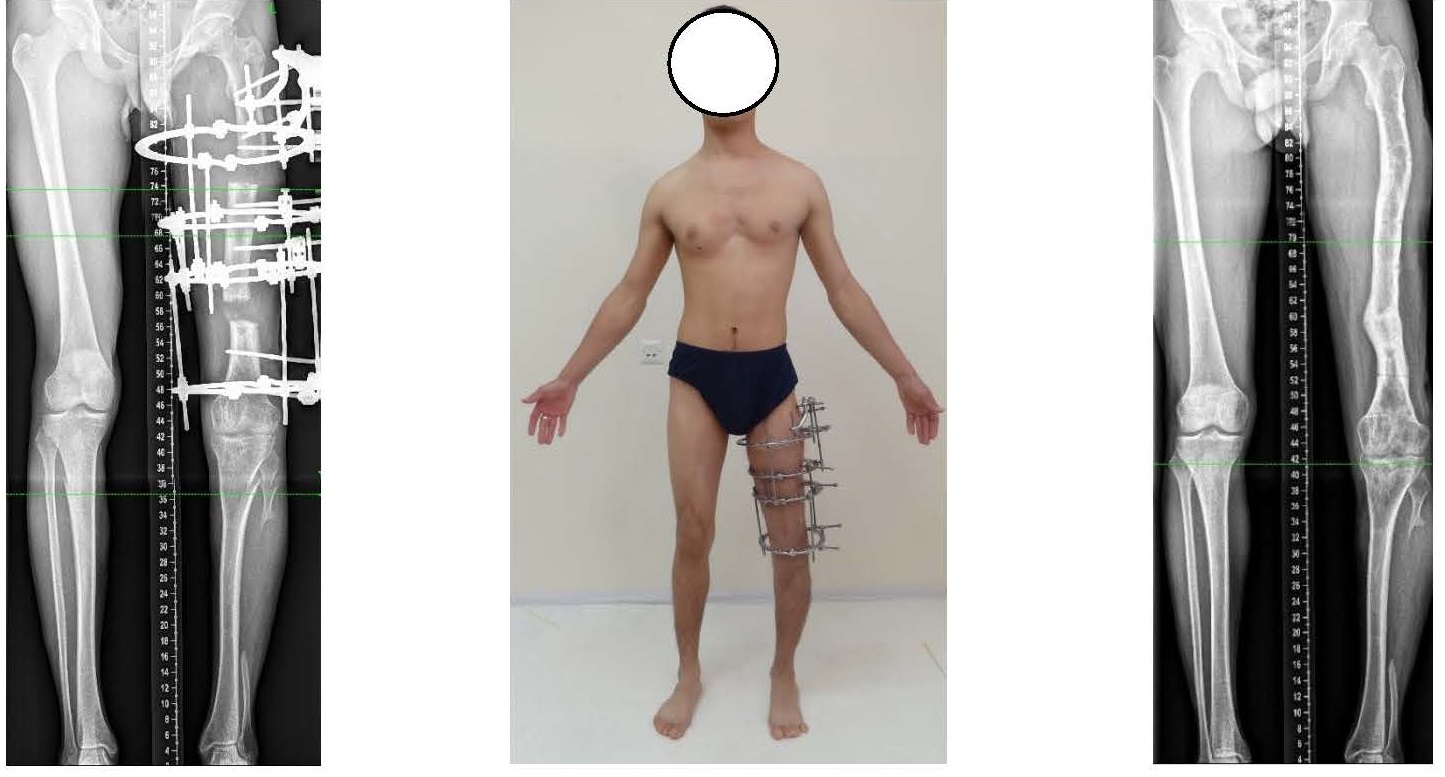
Рис. 4. Фотография и рентгенограмма нижних конечностей больного после восстановления длины левой нижней конечности и рентгенограмма нижних конечностей после снятия дистракционного аппарата
Заключение. Представленный случай демонстрирует вариант устранения дефекта и восстановления длины пораженного сегмента нижней конечности после перенесенного гематогенного остеомиелита. Использование микрохирургической пересадки кровоснабжаемого фрагмента малоберцовой кости в позицию дефекта бедренной кости обеспечило опороспособность пораженной нижней конечности, а трансформация малоберцовой кости в результате осевой нагрузки позволила сократить сроки реабилитации и социализации пациента путем удлинения конечности методом дистракционного остеосинтеза за счет пораженного сегмента.
Библиографическая ссылка
Гаркавенко Ю.Е., Захарьян Е.А., Зубаиров Т.Ф., Поздеев А.П., Долгиев Б.Х., Сосненко О.Н., Поздеев А.А., Белоусова Е.А., Чигвария Н.Г. МИКРОХИРУРГИЧЕСКАЯ АУТОТРАНСПЛАНТАЦИЯ ФРАГМЕНТА МАЛОБЕРЦОВОЙ КОСТИ ПРИ ЛЕЧЕНИИ ДЕФЕКТОВ КОСТЕЙ У ДЕТЕЙ – ВОЗМОЖНОСТИ ДАЛЬНЕЙШЕЙ РЕКОНСТРУКТИВНОЙ ХИРУРГИИ // Современные проблемы науки и образования. 2021. № 2. ;URL: https://science-education.ru/ru/article/view?id=30624 (дата обращения: 18.04.2026).
DOI: https://doi.org/10.17513/spno.30624



