Рак ободочной кишки является третьим по распространенности в общей структуре злокачественных новообразований в мире и представляет собой актуальную клиническую проблему для общественного здравоохранения [1, 2]. Значительный процент данной онконаправленной нозологии диагностируется хирургами ургентных отделений при оперативном лечении обтурационной кишечной непроходимости. При этом следует отметить, что локализация опухоли при возникновении кишечной непроходимости выявляется до 30% случаев в правых отделах ободочной кишки [3–5].
Оперативное лечение пациентов с обтурационной кишечной непроходимостью опухолевого генеза является одной из трудноразрешимых задач для хирургов общего профиля [6], поскольку необходимо: 1) устранить причину кишечной непроходимости и такого грозного осложнения, как перитонит; 2) выполнить адекватное хирургическое лечение с соблюдением всех правил абластики, что в значительное мере влияет на медиану выживаемости больных в послеоперационном периоде [4, 7, 8].
В условиях экстренной хирургической помощи выполнение данных задач (включая предупреждение септических осложнений, радикализм и абластику) часто становится труднорешаемой с формальной точки зрения проблемой [9, 10]. Этим обусловлен длительный научный поиск, направленный на комплексное решение проблемы неотложного оперативного лечения пациентов с кишечной непроходимостью опухолевого генеза [10]. Улучшение непосредственных и отдаленных результатов лечения осложненного рака правых отделов толстой кишки в аспекте разработки и внедрения патогенетически обоснованного алгоритма периоперационного ведения и совершенствования операционной техники является, несомненно, актуальной задачей.
Цель работы. Улучшить результаты лечения острой кишечной непроходимости, обусловленной раком правых отделов ободочной кишки, путем выполнения мезоколонэктомии с расширенной лимфодиссекцией и реализации оптимизированного протокола периоперационного ведения пациентов.
Материалы и методы исследования. Дизайн исследования построен по принципу ретроспективно-проспективного исследования 157 пациентов, оперированных по поводу обтурационной кишечной непроходимости вследствие опухоли правой половины ободочной кишки в период с января 2013 г. по август 2018 г. Все пациенты были госпитализированы и пролечены на базе ургентных хирургических отделений ГБУЗ «Городская клиническая больница № 13 Департамента здравоохранения города Москвы» и клиники GMS г. Москвы.
Для включения пациента в проводимое нами исследование были определены следующие критерии: ургентная госпитализация в хирургический стационар с клиникой обтурационной толстокишечной непроходимости; информированное согласие пациента на статистическую обработку персональных данных; подтверждение данных за толстокишечную непроходимость по данным лучевых методов диагностики (КТ, рентгенографии органов брюшной полости) на дооперационном этапе; верифицированный интраоперационно диагноз «опухоль правой половины ободочной кишки».
В исследование не входили пациенты с локализацией опухолевого процесса вне правых отделов ободочной кишки.
На этапе ретроспективного анализа нами проанализирована 81 история болезни пациентов с диагнозом «опухоль правых отделов ободочной кишки», все пациенты оперированы в период с января 2013 г. по июнь 2015 г. Данная группа пациентов была определена нами как группа сравнения. В данной группе мы установили факторы риска развития осложнений. Не менее важными стали выявление причин несоблюдения (или разночтений в трактовке) принципов «радикальности» оперативных вмешательств, а также анализ показаний к выполнению D2 лимфодиссекции. Определены причины, отягощающие течение послеоперационного периода пациентов, препятствующие реализации fast-track технологий. На основании полученных нами данных и согласно разработанному нами алгоритму с учетом теоретически выявленных погрешностей лечения в группе сравнения была выстроена нулевая гипотеза об отсутствии различий у пациентов, пролеченных в данной группе.
Суть алгоритма заключалась в адаптации протокола ускоренной реабилитации пациентов, поступающих в экстренном порядке с клиникой кишечной непроходимости, и применении методики расширенной общеизвестной лимфаденэтомии (D3) и мезоколэктомии у всех пациентов, которым планировалось выполнение радикальной операции.
В связи с вышеизложенным предложенный алгоритм внедрен в клиническую практику у больных с опухолевыми поражениями правых отделов ободочной кишки, что и ознаменовало второй – проспективный – этап исследования.
С июля 2015 г. по август 2018 г. оперированы 76 пациентов, таким образом, сформирована основная клиническая группа, в которой лечение пациентов осуществлялось согласно разработанному (на основании выявленных при ретроспективном анализе ошибок и рисков) алгоритму, направленному на улучшение непосредственных и отдаленных результатов лечения.
С целью уменьшения системной ошибки при проведении оперативных вмешательств нами оперирован 151 пациент, что составило 96,2% от общего числа, оперативная техника была унифицирована, все врачи операционных бригад обладали высоким опытом выполнения оперативных вмешательств на ободочной кишке, что подразумевало исключение влияния данного фактора на результаты статистического анализа.
Для первичной математико-статистической обработки полученных данных использованы методы описательной статистики, такие как расчет мер изменчивости и мер центральной тенденции. W-критерий Шапиро–Уилка применяли для оценки нормальности распределения. Сравнение двух несвязных групп по качественному признаку проводили с использованием критерия χ2 Пирсона.
При формировании пула данных для статистической обработки нами исследовались и вносились в карту статанализа следующие параметры: пол, возраст, индекс массы тела – ИМТ; сопутствующие заболевания; оценка риска на основании оценки физического статуса пациента по шкале ASA; локализация опухоли в ободочной кишке; данные инструментальных методов исследования (заключение рентгенографии органов брюшной полости или заключение КТ и данные о сосудистой структуре ободочной кишки); данные об осложненном течении опухоли (наличие кровотечения, перфорации, перитонита, ишемии толстой кишки); описание хирургического лечения (тип и объем хирургического лечения, объем лимфодиссекции, данные об архитектонике сосудов). Помимо этого, фиксировались: продолжительность операции; объем кровопотери; тип анастомоза; интраоперационные осложнения. В послеоперационном периоде учитывались сроки пребывания в стационаре, послеоперационные осложнения и исход госпитализации.
Важным фактором, влияющим на прогноз, по нашему мнению, являлись данные патолого-морфологического исследования интраоперационного материала, а именно: тип и степень дифференцировки опухоли, информация о краях резекции, количество и локализация вовлеченных и исследованных лимфоузлов, стадия опухолевого процесса по классификации TNM.
Следует отметить, что обе клинические группы были полностью сопоставимы по полу, возрасту, сопутствующей патологии и ИМТ.
Результаты исследования и их обсуждение. При анализе полученных результатов нами выявлено, что длительность кишечной непроходимости более 3 суток и степень компенсации ОКН статистически значимо оказывали влияние на сроки проведения оперативного лечения (p<0,05).
Наличие декомпенсированной кишечной непроходимости обусловливало более короткий срок до проведения оперативного лечения (в течение первых суток от момента поступления в стационар) по сравнению с пациентами с субкомпенсированной кишечной непроходимостью: 12,5±4 ч при декомпенсации против 57,6±34 ч у пациентов с клиникой субкомпенсированной кишечной непроходимости.
Следует отметить положительный результат от консервативных мероприятий, проводимых пациентам с субкомпенсированной кишечной непроходимостью: создавались условия для полноценного предоперационного обследования, коррекции сопутствующей коморбидной патологии, однако в значительной мере удлинялся период предоперационного пребывания в стационаре (в некоторых случаях последний достигал 7 суток).
Важно подчеркнуть тот факт, что у пациентов с клиникой декомпенсированной кишечной непроходимости, но без признаков перитонита, которым начинали проводить симптоматическое дооперационное консервативное лечение, в 35% случаев отмечалась положительная динамика, значительно уменьшающая тяжесть состояния и смягчающая риски. Данное обстоятельство позволило перевести их в группу пациентов с субкомпенсированной кишечной непроходимостью, что улучшило их прогноз.
У пациентов в группе сравнения при ретроспективном анализе выявлено среднее количество удаленных лимфатических узлов – 10,2±4,6. При этом следует подчеркнуть, что исследование препарата в соответствии с рекомендациями Британского Королевского общества патологов не выполнялось, т.е. характеристика лимфатического коллектора представлялась без картирования. Количественное соотношение удаленных лимфатических узлов в зависимости от их порядка выглядело следующим образом – (5,30) узла первого порядка и (3,40) узла второго порядка. При исследовании препаратов с расширенной лимфодиссекцией (n=9) выявлено (5,70) лимфоузла первого порядка, (4,80) – второго порядка, (1,20) – третьего порядка.
В группе, где проводилась D3 лимфодиссекция, медиана количества удаленных лимфатических узлов была выше, чем в группе с D2 лимфодиссекцией (11,70 и 8,70 соответственно), однако различия статистически не значимы (p>0,05). Медиана найденных пораженных лимфоузлов у пациентов с III–IV стадиями основного заболевания составила 2,70.
Наиболее тяжелым осложнением на дооперационном этапе являлось наличие перитонита, данное осложнение наблюдалось у 8 пациентов (9,9%) – отмечались признаки тяжелых органных дисфункций. Данным пациентам также проводилась консервативная терапия, направленная на максимально быструю коррекцию водно-электролитных нарушений в рамках предоперационной подготовки, которая варьировала в диапазоне от 47 до 154 мин с момента госпитализации в хирургический стационар, медиана составила 131,2 мин.
Важным элементом консервативной терапии являлась декомпрессия кишечника в предоперационном периоде. Так, постановка очистительной клизмы проводилась 73 пациентам (90,1%) с последующим рентгенологическим контролем органов брюшной полости для оценки динамики признаков острой кишечной непроходимости.
Однако эффективность постановки очистительной клизмы составила только 56,2% и отмечалась у 41 пациента. Причинами отсутствия эффекта стали невозможность удержания содержимого клизмы за счет сниженного тонуса сфинктера у 15 (20,5%) пациентов, усиление болевого синдрома у 10 (13,7%) пациентов и техническая невозможность проведения исследования у 7 (9,6%) пациентов.
Анализ интраоперационных осложнений выявил, что в группе сравнения у 3 (50%) пациентов произошла перфорация опухоли вследствие чрезмерной тракции за нее при мобилизации правой половины ободочной кишки. В 1 случае (16,7%) в ходе операции возникло интраоперационное осложнение в виде кровотечения из сосудов ствола Генле, потребовавшее тщательного выделения данной анатомической зоны для поиска и остановки кровотечения, что удлинило время операции и увеличило интраоперационную кровопотерю до 450 мл. Также у 2 пациентов (33,3%) при мобилизации кишки с опухолью произошло вскрытие паратуморозного абсцесса.
При мультифакторном анализе факторов риска развития интраоперационных осложнений, связанных с особенностями лечения, статистически значимых факторов выявить не удалось (p>0,05).
У 23 (28,4%) пациентов диагностированы различного рода осложнения в послеоперационном периоде. Характер и количество осложнений представлены на рисунке.
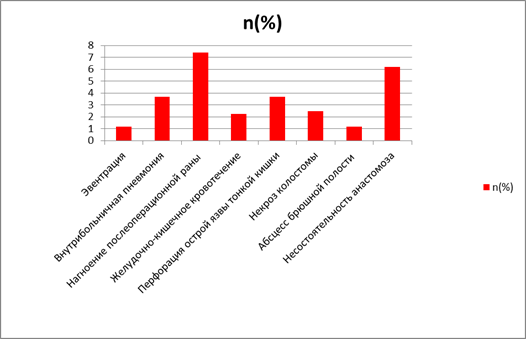
Частота возникновения послеоперационных осложнений
Чаще всего возникали инфекционные осложнения со стороны послеоперационной раны, брюшной полости и госпитальные пневмонии. Большее количество осложнений отмечено у пациентов с декомпенсированной кишечной непроходимостью – 16 (30,2%) против 7 (40%), однако различия статистически не значимы (p>0,05). В основном это были пациенты с признаками органных дисфункций и клиникой перитонита при поступлении. Показатель послеоперационной летальности в группе сравнения составил 19,8% (n=16).
Анализ послеоперационных осложнений, а также летальности выявил коррелирующую закономерность в зависимости от увеличения времени до начала развития острой кишечной непроходимости и госпитализации пациента. Так, у пациентов с длительностью заболевания более 5 суток до момента поступления он составил 53,8% (n=7), для пациентов с длительностью 4 и 3 суток он составил 30% и 14,3% соответственно (n=3 и n=4). У пациентов, поступавших в период до 2 суток от начала заболевания, послеоперационная летальность составляла 6,7% (n=2). Следует также отметить, что наибольшую частоту послеоперационных осложнений и летальности мы наблюдали у пациентов старше 75 лет –14 (60,9%) и 9 (56,3%) соответственно. Это связано с тем, что наличие органной недостаточности, особенно при перитоните, для столь пожилых пациентов является трагичной ситуацией, которую, несмотря на своевременное оперативное лечение, на современном этапе развития службы анестезиологии и реаниматологии решить практически невозможно.
При анализе выявлено увеличение послеоперационной летальности до 16% у пациентов с симптоматическими операциями, что закономерно объясняется исходной тяжестью состояния пациентов, затруднявшей выполнение радикального вмешательства. Летальность у пациентов данной категории с учетом необходимости выполнения радикальной операции составила 21%.
Основными причиной летальности стали прогрессирующие явления органной недостаточности с преобладанием сердечно-сосудистой и дыхательной недостаточности у 7 (43,8%) пациентов, тромбоэмболия ветвей легочной артерии у 3 (18,8%) пациентов, прогрессирующий послеоперационный перитонит у 5 (31,3%) и острое нарушение мозгового кровообращения у 1 (6,3%) пациента.
Средняя продолжительность госпитализации пациентов основной группы составила 11 дней по сравнению с 14 днями пациентов группы сравнения. При этом повторные госпитализации пациентов в течение 30 дней после операции составили 4% и являются приемлемыми в контексте мировой научной литературы, даже для плановой колоректальной хирургии.
Следует подчеркнуть, что в результате внедрения разработанного алгоритма удалось улучшить качество предоперационной подготовки, увеличить количество расширенных радиальных вмешательств у экстренных пациентов, уменьшить количество послеоперационных койко-дней, при этом количество интра- и послеоперационных осложнений не увеличилось.
Выводы. Следует отметить, что предложенная методика выполнения D3 лимфодиссекции позволяет увеличить количество удаленных лимфатических узлов, не ухудшая непосредственные результаты лечения пациентов, а применение разработанного алгоритма периоперационного ведения пациентов дает возможность скорректировать преморбидный фон больных для увеличения количества радикальных операций, снизить болевой синдром после операции, ускорить время восстановления нормальных функций жизнедеятельности. Считаем, что данный алгоритм непосредственно увеличивает общее число успешных результатов лечения, это позволяет рекомендовать его для широкого клинического применения.
Библиографическая ссылка
Башанкаев Б.Н. ОПЫТ ЛЕЧЕНИЯ БОЛЬНЫХ С ТОЛСТОКИШЕЧНОЙ НЕПРОХОДИМОСТЬЮ ПРАВЫХ ОТДЕЛОВ ОБОДОЧНОЙ КИШКИ ОПУХОЛЕВОГО ГЕНЕЗА В УСЛОВИЯХ УРГЕНТНОГО ХИРУРГИЧЕСКОГО СТАЦИОНАРА // Современные проблемы науки и образования. 2021. № 2. ;URL: https://science-education.ru/ru/article/view?id=30558 (дата обращения: 29.04.2026).
DOI: https://doi.org/10.17513/spno.30558



