Экзостозная хондродисплазия составляет 16–43% среди всех случаев опухолей, опухолеподобных и диспластических заболеваний костей. Деформации костей предплечья с различной степенью выраженности и функциональными ограничениями верхней конечности при данной патологии формируются почти в 80% случаев. По данным разных авторов, в 80–90% наблюдений у детей с этой патологией развивается локтевая косорукость. В клинической картине у пациентов преобладают укорочение (в большей степени локтевой кости) и деформация костей предплечья, функциональные ограничения конечности, а также различные нейроциркуляторные расстройства и болевой синдром в результате местного раздражения или сдавления экзостозом окружающих мышц, сухожилий, сосудов или нервов. Прогрессирование деформации костей предплечья может приводить к нарушению соотношений в области плечелучевого сочленения в виде децентрации, подвывиха или вывиха головки лучевой кости и нестабильности лучезапястного сустава [1, 2].
В литературных источниках нами найдены три классификации, отражающие деформации костей предплечья, сформировавшиеся на фоне множественной экзостозной хондродисплазии. Согласно классификации локтевой косорукости А.П. Поздеева, Л.Ю. Ходжаевой, существуют 5 степеней локтевой косорукости, характеризующиеся выраженностью ульнарной девиации кисти, функциональными ограничениями конечности, величиной укорочения предплечья, состоянием плечелучевого сочленения [1, 2].
В зарубежной литературе наиболее широко распространена классификация Masada и K. Ono (1989), дополненная A.R. Jo, S.T. Jung (2017 г.), в основе которой лежит взаимосвязь локализации костно-хрящевого экзостоза и состояния плечелучевого сочленения (рис. 1) [2, 3].
1 тип: костно-хрящевые экзостозы расположены в дистальном отделе локтевой кости без вывиха головки лучевой кости.
IIА тип: наличие вывиха головки лучевой кости на фоне костно-хрящевого экзостоза проксимального метафиза лучевой кости, укорочение локтевой кости.
IIВ тип: костно-хрящевые экзостозы расположены в дистальном отделе локтевой кости в совокупности с вывихом головки лучевой кости, с укорочением локтевой кости.
III тип: костно-хрящевые экзостозы расположены в дистальном отделе лучевой кости, без вывиха головки лучевой кости и укорочения локтевой кости.
IV тип: костно-хрящевые экзостозы расположены в дистальном отделе обеих костей предплечья:
IVA тип: костно-хрящевые экзостозы расположены в дистальном отделе обеих костей предплечья, без наличия вывиха головки лучевой кости.
IVB тип: костно-хрящевые экзостозы расположены в дистальном отделе обеих костей предплечья в сочетании с вывихом головки лучевой кости.
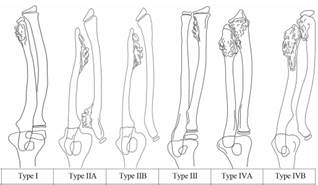
Рис. 1. Расширенная классификация деформаций предплечья A.R. Jo, S.T. Jung (2017)
Цель данного исследования – проанализировать результаты хирургического лечения детей с деформациями предплечья, сформировавшимися на фоне экзостозной хондродисплазии.
Материалы и методы исследования. Нами были проанализированы результаты хирургического лечения деформаций предплечья у группы пациентов (n=112) с диагнозом «Экзостозная хондродисплазия» в возрасте от 2 до 17 лет в период с 2004 по 2019 гг. В 95,5% случаев была диагностирована множественная экзостозная хондродисплазия, в 4,5% случаев локтевая косорукость (укорочение и деформация локтевой кости) развилась на фоне солитарного костно-хрящевого экзостоза в дистальном отделе локтевой кости. Все пациенты были разделены на три возрастные группы: от 2 до 6 лет (n=32); от 7 до 12 лет (n=42); от 13 до 17 лет (n=38). Преобладали пациенты возраста 7 лет и старше (75,8% случаев).
В комплекс диагностических методов исследования входили: сбор анамнеза, изучение жалоб пациента; оценка состояния нейромышечного аппарата по результатам ЭНМГ (электронейромиографии), выполненной как на дооперационном этапе, так и в отдаленном периоде наблюдения, с обязательной консультацией невролога; оценка функционального состояния верхней конечности (ротационных движений предплечья, амплитуды движений в смежных суставах – локтевом, лучезапястном). Ограничение амплитуды ротационных движений предплечья оценивалось нами как умеренно выраженное до 60°, выраженное – до 120° и резко выраженное – более 120°, вплоть до полного их отсутствия.
Исследования включали также рентгенографию костей предплечий в двух стандартных проекциях (переднезадней, боковой); компьютерную томографию костей предплечий. Оценка результатов лучевых методов исследования, определение типа деформации костей предплечья в дооперационном и послеоперационном периодах проводились в соответствии с референтными линиями и углами для костей предплечья (Л.Н. Соломин, Е.А. Щепкина, П.Н. Кулеш, РНИИТО им. Р.Р. Вредена, 2012 г.) [4].
После обработки результатов исследования с применением лучевых методов нами были выделены наиболее часто встречающиеся варианты деформаций костей предплечья (в зависимости от уровня и плоскости расположения)[2].
1. Деформации костей предплечья во фронтальной плоскости:
1.1. Варусная деформация локтевой кости на границе средней и верхней трети (45% наблюдений); в средней трети (21%).
1.2. Варусная деформация лучевой кости в средней трети (20%).
2. Деформации костей предплечья в сагиттальной плоскости:
2.1. Рекурвационная деформация локтевой кости на границе средней и верхней трети (42%); средней трети и нижней трети (15%).
Важно отметить, что наиболее часто встречалось сочетание варусной и рекурвационной деформации на границе верхней и средней трети (65,2% случаев). В 68,6% наблюдений у пациентов имели место децентрация и подвывих головки лучевой кости. Вывих головки лучевой кости наблюдался в 31,4% случаев.
Также в дополнение к уже предложенной классификации (A.R. Jo, S.T. Jung, рис. 2) нами были выявлены два типа сложных многоплоскостных деформаций костей предплечья, сочетающих в себе варусно-рекурвационную, торсионную деформации и вывих головки лучевой кости (рис. 2):
– Vа тип: наличие незначительных костно-хрящевых экзостозов в дистальных отделах костей предплечья, укорочение костей предплечья и спиралевидная деформация костей предплечья с вывихом головки лучевой кости;
– Vб тип: наличие массивных костно-хрящевых экзостозов в дистальных отделах костей предплечья, укорочение костей предплечья и спиралевидная деформация костей предплечья с вывихом головки лучевой кости.
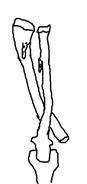

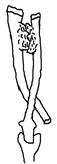
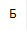
Рис. 2. Спиралевидная (торсионная) деформация костей предплечья:
А – тип деформации Vа; Б – тип деформации Vб
В ходе анализа клинико-рентгенологического материала мы определили ряд абсолютных показаний к хирургическому лечению деформаций предплечья:
1) наличие укорочения локтевой кости более 13 мм;
2) деформация костей предплечья, более чем на 5° превышающая физиологическую норму;
3) резко выраженное ограничение ротационных движений;
4) порочное положение кисти, затрудняющее функции верхней конечности;
5) подвывих, вывих головки лучевой кости;
6) нарушение соотношений суставных поверхностей костей лучезапястного сустава, приводящее к его нестабильности;
7) сдавление костно-хрящевым экзостозом сосудисто-нервных пучков.
Предоперационное планирование хирургического вмешательства осуществлялось с учетом взаимосвязи локализации костно-хрящевого экзостоза и состояния плечелучевого сочленения (A.R. Jo, S.T. Jung, 2017 г.), а также уровня, варианта деформации костей предплечья и состояния амплитуды ротационных движений предплечья.
Таким образом, в зависимости от типа деформации (по классификации A.R. Jo, S.T. Jung) нами были выполнены следующие варианты оперативных вмешательств.
Хирургическое лечение при I типе деформации
1. Резекция костно-хрящевого экзостоза локтевой кости в межкостном промежутке в нижней трети (n=10, в 11,2% случаев).
2. Наложение аппарата внешней фиксации (АВФ), остеотомия локтевой кости на вершине деформации, удлинение локтевой кости (n=22, в 4,6% случаев) (рис. 4).
3. Резекция костно-хрящевого экзостоза локтевой кости в межкостном промежутке, наложение АВФ, остеотомия локтевой кости на вершине деформации, удлинение локтевой кости (в 10,1% случаев, n=9) (рис. 4).
4. Наложение АВФ, остеотомия локтевой кости на вершине деформации, корригирующая остеотомия лучевой кости на вершине деформации, удлинение локтевой кости (23,5% случаев, n=21).
Хирургическое лечение IIа типа деформации
При данном варианте деформации первым этапом выполнялась резекция костно-хрящевых экзостозов костей предплечья (n=1), после чего вторым этапом, после проведенного восстановительного лечения, осуществлялись наложение АВФ, коррекция деформации и удлинение локтевой кости, низведение лучевой кости.
Хирургическое лечение при IIб типе деформации
Наложение АВФ, остеотомия локтевой кости на вершине деформации, удлинение локтевой кости, низведение лучевой кости были выполнены в 2,24% случаев (n=2). При резко выраженном ограничении ротационных движений предплечья предварительно первым этапом выполнялась резекция костно-хрящевого экзостоза дистального отдела локтевой кости.
Хирургическое лечение при III типе деформации
Хирургическое лечение заключалось в резекции костно-хрящевого экзостоза дистального отдела лучевой кости (в 6,72% случаев, n=6).
Хирургическое лечение при IVа типе деформации
Хирургическое лечение разделялось на два этапа: первым этапом выполнялась резекция костно-хрящевых экзостозов костей предплечья в дистальном отделе в межкостном промежутке, после чего вторым этапом, не ранее чем через 3 месяца, выполнялись наложение АВФ, остеотомия локтевой кости на вершине деформации, при наличии деформации – корригирующая остеотомия лучевой кости, удлинение локтевой кости. Данный вариант этапного хирургического лечения был выполнен в 10,08% случаев (n=9). При умеренно выраженном или выраженном ограничении ротационных движений предплечья резекция костно-хрящевых экзостозов, наложение АВФ, остеотомия костей предплечья на вершине деформации выполнялись одновременно (в 3,36% случаев, n=3).
Хирургическое лечение при IVб типе деформации
1. При умеренно выраженном или выраженном ограничении ротационных движений накладывали АВФ, выполняли остеотомию локтевой кости на вершине деформации с последующим ее удлинением и низведением лучевой кости (в 3,36% случаев, n=3)
2. При массивных экзостозах первым этапом выполнялась резекция костно-хрящевых экзостозов в дистальном отделе предплечья, далее, вторым этапом, после проведенного восстановительного лечения методом дистракционного остеосинтеза осуществлялись удлинение локтевой кости и низведение лучевой кости (в 6,72% случаев, n=6)
Хирургическое лечение при Va типе деформации
При данном типе деформации выполняются следующие этапы: остеотомия локтевой кости, коррекция многоплоскостной деформации с фиксацией интрамедуллярной спицей; после производятся остеотомия лучевой кости, коррекция многоплоскостной деформации с фиксацией интрамедуллярной спицей, изогнутой в виде крючка, в месте ее выхода из проксимального отдела лучевой кости; наложение АВФ; удлинение локтевой кости, низведение изогнутой в виде крючка спицей лучевой кости в (n=1) (рис. 3, 4).
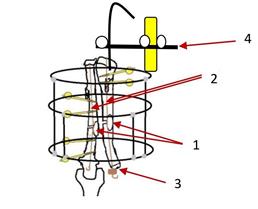
Рис. 3. Схема операции: наложение АВФ на предплечье, остеотомия локтевой и лучевой кости, устранение многоплоскостной деформации, низведение лучевой кости: стрелка № 1 – места остеотомий, стрелка № 2 – места проведения спиц, стрелка № 3 – площадка из аллокости, стрелка № 4 – фиксация спицы в АВФ
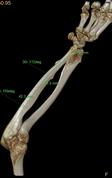
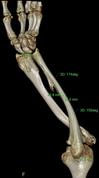
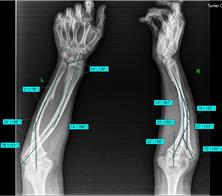
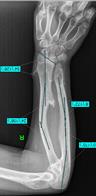

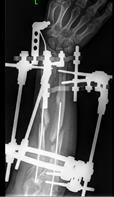
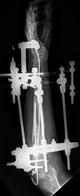


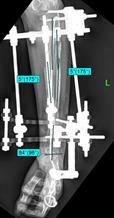
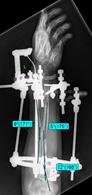
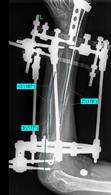

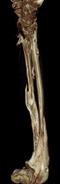
Рис. 4. Клинический пример: Пациентка К., 16 лет. Va тип деформации (с двух сторон):
А – рентгенограммы и КТ предплечий до операции; Б – рентгенограммы левого предплечья интраоперационно: одномоментно устранена варусно-рекурвационная и спиралевидная (торсионная) деформация костей предплечья; В – рентгенограммы левого предплечья через 2 месяца после начала дистракции: устранен вывих головки лучевой кости, удлинена локтевая кость; Г – рентгенограммы и КТ левого предплечья через 5,5 месяца (на момент снятия АВФ)
Хирургическое лечение при Vб типе деформации
Первым этапом выполнялась резекция костно-хрящевых экзостозов в дистальном отделе костей предплечья, вторым этапом использовалась методика, применяемая при устранении Vа типа деформации (рис. 3).
Во всех случаях остеотомия костей предплечья осуществлялась с формированием несвободного костного лоскута (фрагмент патента № 2106826 «Способ удлинения костей». Авторы: А.П. Поздеев, О.А. Даниелян).
В зависимости от варианта деформации нами применялись следующие методики хирургических вмешательств: резекция костно-хрящевых экзостозов костей предплечий (n=29, в 29,6% случаев); остеотомия локтевой кости, фиксация в АВФ (n=34, в 34,7% случаев); остеотомия локтевой кости, низведение головки лучевой кости, фиксация в АВФ (n=8, в 8,16% случаев); остеотомия локтевой и лучевой костей, фиксация в АВФ (n=31, в 31,62% случаев). Одномоментная коррекция деформации костей предплечья была выполнена 59 пациентам. 14 пациентам коррекция деформации проводилась при помощи универсального репозиционного узла Орто-СУВ.
Результаты исследования и их обсуждение. При оценке эффективности проведенного хирургического лечения наиболее значимое улучшение функции верхней конечности (ротационных движений) отмечалось у пациентов (в 28,42% случаев, n=29), которым была выполнена резекция костно-хрящевого экзостоза (в среднем на 30° по сравнению с дооперационными значениями). У всех остальных пациентов (в 71,54% случаев, n=73), которым проводилось лечение методом компрессионно-дистракционного остеосинтеза, отмечалось снижение амплитуды ротационных движений, в среднем на 4–8°. Более выраженное ограничение ротационных движений (8º) отмечалось в проспективной группе («коррекция деформации при помощи аппарата Орто-СУВ»). Это связано с более длительным сроком стабилизации в аппарате внешней фиксации: в среднем 180 дней, по сравнению с группой без применения аппарата Орто-СУВ – в среднем 143 дня. В 85,7% случаев (n=12) это были пациенты с IVa и IVб типами деформаций (согласно классификации деформаций предплечья A.R. Jo, S.T. Jung). И лишь в 14,3% случаев (n=2) это были пациенты с I типом деформаций, в то время как среди пациентов, которым выполнялась одномоментная коррекция деформации, преобладал I тип деформации (в 81,3% случаев), и в 18,7% случаев это были пациенты с IIа и IVa типами деформаций. Таким образом, основной областью применения универсального репозиционного узла Орто-СУВ у наших групп пациентов были наиболее выраженные и сложные деформации костей предплечья, степень которых не позволяла выполнить одномоментную коррекцию деформации костей предплечья непосредственно в операционной. В процессе оценки результатов лечения нами замечено, что монтаж двух раздельных модулей аппарата внешней фиксации на локтевую и лучевую кости позволяет сохранять амплитуду ротационных движений на весь период фиксации в аппарате. Это, в свою очередь, способствует увеличению амплитуды ротационных движений в отдаленном периоде (в среднем на 5º). В 90% случаев у пациентов (после одномоментной коррекции) на момент снятия аппарата внешней фиксации присутствовала деформация локтевой/лучевой кости (в среднем 5°). У пациентов, которым выполнялось устранение деформации при помощи универсального репозиционного узла Орто-СУВ, точность коррекции достигала 90% и выше, остаточная деформация (на момент снятия) костей предплечья в данной группе пациентов составила в среднем 1°. Таким образом, в нашей группе пациентов были получены «хорошие» анатомические и функциональные результаты в 55,6% случаев, у 40,2% пациентов – «удовлетворительные»; в 4,2% – «неудовлетворительные». В группу с «неудовлетворительными» результатами вошли пациенты, у которых отсутствовал эффект (функциональный/анатомический) от проведенного лечения или отмечалось ухудшение в той или иной степени выраженности: осталась неизменной / увеличилась степень деформации костей предплечья в послеоперационном периоде; ухудшилось функциональное состояние верхней конечности. В группу осложнений вошли: нейроциркуляторные расстройства (невропатии, парез), которые наблюдались в 4,9% случаев; в 2,94% случаев отмечались замедленная консолидация / ложный сустав; в 0,98% случаев произошел перелом костной мозоли после снятия аппарата с потерей достигнутой коррекции оси конечности. Средний возраст пациентов с послеоперационными осложнениями составил 10 лет.
В ходе проведенного ретроспективного анализа отечественных и зарубежных источников литературы (информационная база PubMed) отмечено, что хирургический метод лечения деформаций предплечья является единственно эффективным. При ретроспективном анализе было выявлено, что наиболее популярными методами хирургического лечения служат: постепенное удлинение локтевой кости монолатеральным аппаратом внешней фиксации («Orthofix») [5–7]; резекция костно-хрящевых экзостозов [8–10]; корригирующая остеотомия лучевой кости [11–13]; временный гемиэпифизеодез дистальной зоны роста лучевой кости [14].
Средний возраст пациентов во время оперативного вмешательства, по данным авторов, составил 9 лет. Среди авторов существуют две точки зрения в отношении сроков проведения хирургического лечения. Одни из них выступают за раннее начало хирургического лечения (с 4–5 лет), другие авторы не согласны с этой точкой зрения и считают, что наиболее целесообразно начинать хирургическое лечение после окончания костного роста. Они объясняют это тем, что будет выполнено наименьшее количество оперативных вмешательств с отсутствием в дальнейшем рецидивов деформации. Но эта точка зрения имеет свои минусы, так как на фоне длительно существующей и прогрессирующей деформации костей предплечья могут развиться грубые нарушения соотношений суставных поверхностей в смежных суставах, нарушения нервно-мышечной системы и кровотока [5, 7, 8].
В ходе ретроспективного анализа мы оценили эффективность различных вариантов хирургического лечения по данным научных медицинских статей (информационной базы PubMed) с 1984 по 2018 гг. В ходе проведенного анализа результатов различных вариантов хирургического лечения мы выявили, что из 649 проведенных оперативных вмешательств в 5,5% случаев получены «отличные» результаты; в 33,5% – «хорошие»; в 23% – «удовлетворительные»; в 38% – «неудовлетворительные» результаты. В группу «неудовлетворительных» результатов входили все рецидивы или неустраненные деформации предплечья, выраженные контрактуры в смежных суставах, наличие болевого синдрома в послеоперационном периоде. Из всех предложенных методик хирургического лечения наиболее широко используемой являлось постепенное удлинение локтевой кости АВФ автономно или в сочетании с резекцией костно-хрящевого экзостоза, остеотомией лучевой кости (фиксацией пластиной) [5].
R. D’Ambrosi и иные в анализе группы из 15 пациентов, которым были выполнены оперативные вмешательства, такие как удлинение, корригирующие остеотомии костей предплечья, указали, что, несмотря на минимальное улучшение функции, внешний вид конечности был заметно улучшен [7].
Wessel и иные сообщают о результатах применения гексапода при коррекции деформации костей предплечья. В результате во всех случаях (5) была постепенно устранена деформация костей предплечья, в одном случае – низведена головка лучевой кости при помощи гексапода без нейроциркуляторных расстройств [15].
Заключение. Наиболее часто встречающимися деформациями костей предплечья в нашем исследовании были варусная и рекурвационная деформации на границе верхней трети и средней трети (в 65% случаев). Использование АВФ (аппарата внешней фиксации) в сочетании с остеотомией костей предплечья на вершине деформации позволяет в значительной степени восстановить анатомическую ось предплечья, устранить косметический дефект предплечья. Использование универсального репозиционного узла Орто-СУВ дает возможность повысить точность восстановления физиологической оси конечности. Резекция костно-хрящевых экзостозов, ограничивающих ротационные движения, позволяет наиболее значимо улучшить функцию предплечья (ротационных движений) – в среднем на 30°. Неблагоприятные исходы и осложнения обусловлены различными нейроциркуляторными расстройствами со стороны верхней конечности, нарушением формирования костной мозоли и несоблюдением врачебных рекомендаций (по поводу охранительного режима). Многообразие вариантов деформаций предплечья у детей на фоне экзостозной хондродисплазии требует дифференцированного подхода к выбору конкретной методики хирургического вмешательства.
Библиографическая ссылка
Поздеев А.П., Белоусова Е.А., Сосненко О.Н. ОПЫТ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ДЕФОРМАЦИЙ ПРЕДПЛЕЧЬЯ У ДЕТЕЙ С ЭКЗОСТОЗНОЙ ХОНДРОДИСПЛАЗИЕЙ // Современные проблемы науки и образования. 2020. № 5. ;URL: https://science-education.ru/ru/article/view?id=30235 (дата обращения: 10.06.2026).
DOI: https://doi.org/10.17513/spno.30235



