Заболевания суставов – мультидисциплинарная медицинская проблема, касающаяся любого человека независимо от возраста, пола и места проживания. Особо она актуальна в педиатрии. Так, юношеский артрит (ЮА) – одно из наиболее частых и самых инвалидизирующих ревматических заболеваний детей. На территории РФ ее распространенность достигает 62,3 на 100 тыс. детского населения до 18 лет [1, 2, 3]. Как известно, основным клиническим проявлением заболевания является артрит с большим количеством вариантов поражения сустава(-ов). Артриты сопровождаются болью, припухлостью, увеличением в объеме, деформацией (дефигурацией), нарушением движений (функции) и местной гипертермией. Чаще у детей поражаются крупные и средние суставы (коленные, голеностопные, лучезапястные, локтевые, тазобедренные), реже – шейный отдел позвоночника, челюстно-височные суставы. Клиника заболевания полиморфна и сопровождается поражением других органов и систем. Традиционно диагноз ЮА выставляется на основании клинических проявлений, наличия признаков артрита, рентгенологических и ультразвуковых данных, показателей крови и результатов биохимических лабораторных исследований [2, 4].
Объективизация процессов, происходящих в суставе и окружающих тканях, решается с помощью различных визуализационных методов. Современные рентгенологические, ультразвуковые (УЗИ), магнитно-резонансные методы (МРТ) достигли значительных успехов и входят практически во все диагностические рекомендации по лечению ЮА.
Рентгенологический метод наравне с клинической картиной часто имеет определяющее значение для раннего выявления и выделения ведущих клинических синдромов. В то же время он позволяет оценить лишь уже текущий процесс с существенными изменениями: выявляет остеопороз, деструктивные изменения костных структур, изменение суставной щели, целостность суставных поверхностей костей и др. При исследовании необходимо также исследовать симметричные суставы. Однако исследование несет лучевую нагрузку для ребенка. Отмечают, что вторичным структурным изменениям в костях и суставах предшествует рентгенонегативный период, что отражается на ранней диагностике при суставном синдроме [5].
Компьютерная томография (КТ) и МРТ – более затратные исследования и требуют четких диагностических целей. МРТ может обеспечить многопозиционную визуализацию всех компонентов сустава (хрящевой ткани, коллатеральных связок), обнаружить косвенно воспалительный процесс, степень выраженности воспалительных изменений в полости сустава (синовит) и в периартикулярных тканях (теносиновит), кисты и эрозии. Данные, полученные при МРТ, могут помочь на ранней стадии заболевания. Тем не менее МРТ недостаточно широко применяется, в том числе и из-за отсутствия четких диагностических критериев заболевания. Отсутствуют централизованные валидированные исследования, стандартизованные протоколы проведения МРТ у детей с суставным синдромом [6, 7].
Более щадящий метод диагностики – ультразвуковое исследование. УЗИ дает возможность обследовать разные элементы сустава, большое число компонентов костно-мышечной системы за относительно короткое время в режиме реального времени, что важно в клинике. Дети хорошо переносят исследование, без психологического и физического дискомфорта. Отсутствуют нежелательные эффекты самого метода. УЗИ позволяет проводить динамическое наблюдение. Под контролем УЗИ возможно осуществлять и лечебные манипуляции [8]. В то же время метод зависит от компетентности исследователя, трудно стандартизируется.
Известно, что заболевания суставов сопровождаются типовым патофизиологическим процессом – воспалением. Одним из основных критериев любого воспаления является повышенная температура. Измерение локальной кожной температуры с помощью инфракрасного тепловидения не нашло широкого распространения в клинической практике, но и современные методы визуализации также не дают ответа на оценку топики, начала и степени воспалительного процесса. Поэтому представляется актуальным применение нового метода измерения температуры тканей – микроволновой радиотермометрии (РТМ), основанной на измерении интенсивности собственного электромагнитного излучения внутренних тканей организма в диапазоне сверхвысоких частот. Преимущества метода РТМ: скорость измерений, стабильность данных, неинвазивность, полное отсутствие лучевой нагрузки и, как следствие, абсолютная безвредность и безболезненность метода, возможность многократного повторения [9-11].
По нашему мнению, данный метод перспективен для использования в различных областях медицины, а также в детской ревматологии для диагностики (в том числе ранней) заболеваний суставов у детей, в том числе ювенильного артрита. Работ по измерению глубинной температуры у здоровых детей мы в доступной литературе не нашли. Есть только отдельные исследования, посвященные применению РТМ в артрологии и вертебрологии [12-14]. В данной работе мы приводим исследование в одной возрастной группе детей. Коленный сустав выбран как один из самых поражаемых. Сустав сложен и обеспечивает возможность выполнения ротационных, сгибательно-разгибательных и минимальных боковых движений, также содействует правильному перераспределению веса тела на стопы. Из-за нагрузок часто повреждается.
Цель исследования: определить глубинную и кожную температуры в проекции коленных суставов у здоровых детей 8–12 лет для сравнительного анализа с больными ювенильным артритом такого же возраста, возможной ранней диагностики и оценки динамики лечения.
Материалы и методы исследования
Дети исследовались в Проблемной научной лаборатории физических методов диагностики и лечения Ростовского государственного медицинского университета и на базе детского санаторного оздоровительного лагеря «Мир» на берегу Таганрогского залива Ростовской области (х. Красный Десант) в 2018–2019 гг. В исследовании принимали участие девочки (n=22, возраст 10,0±0,3 года) и мальчики (n=21, возраст 10,1±0,3 года). В детской клинике РостГМУ также были обследованы в динамике лечения дети от 6 до 17 лет (n=43), находящиеся там с диагнозом «ювенильный идиопатический артрит» с различной продолжительностью текущего обострения, клинической картиной и тяжестью процесса.
Микроволновая радиотермометрия (РТМ) проводилась на компьютеризированном диагностическом комплексе РТМ-01-РЭС (Москва) с двухканальным радиодатчиком, который предназначен для измерения интегральной (глубинной и кожной) радиояркостной температуры в глубине тканей, в зависимости от области исследования. Глубина обнаружения температурных аномалий – до 5–7 см в зависимости от влагосодержания тканей. При наличии патологии интенсивность излучения этой области изменяется, что позволяет осуществлять топическую диагностику на ранних стадиях заболевания. Диагностические критерии метода РТМ: абсолютная величина температуры; градиент температур, измененных в области патологического очага и в симметричных областях, возможность визуализации поля температур для большей наглядности и упрощения интерпретации медицинским персоналом [10, 11].
Методика исследования: области коленных суставов, бедра и голени адаптировались к температуре помещения (23–26°С) в течение 5–7 минут [15]; постановка радиодатчика (всего 9) проводилась по определенной схеме: коленные суставы спереди, по очереди – зона справа, далее зона слева с симметричной оценкой температуры. Кожная температура регистрировалась в той же проекции, что и внутренняя, практически одномоментно. Общее время исследования двух коленных суставов – около 10 минут.
Морфологические ориентиры: центральная зона (зона 5) – коленная чашечка; нижние 3 постановки (зоны 7–9) – проекция сустава (рис. 1).
Для статистического анализа результатов использовали пакет модулей программ STATISTICA 12.0 (StatSoft, США) и Microsoft Office Excel 2010. Проверка на нормальность проводилась согласно критерию Шапиро–Уилка. При коэффициенте значимости р≥0,05 принимали нулевую гипотезу о том, что выборка подчиняется нормальному закону и для парного сравнительного анализа возможно применение параметрического t-критерия Стьюдента. Если выборка не подчинялась нормальному закону распределения (р<0,05), то применялся критерий Манна–Уитни. В таблицах представлены: Ме – медиана, [Q1, Q3] – интерквантильный интервал (25% и 75% перцентили).
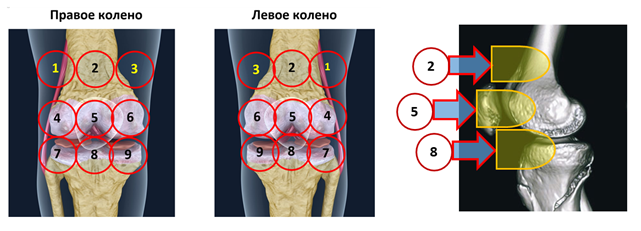
Рис. 1. Схема исследования и постановок радиодатчика, глубина измерения температуры методом РТМ передней области коленных суставов
Результаты исследования и их обсуждение. На 1-м этапе после исследования, раздельно у мальчиков и девочек, были проанализированы данные глубинной и кожной температур по правому и левому коленному суставу, а также данные по Tmax и Tmin среди 9 зон измерений. Установлено, что глубинная температура в правом и левой коленных суставах у детей колеблется в пределах 33,2–35,2°С. Статистический анализ установил, что при сравнении глубинных температур по 9 зонам измерений левого и правого коленных суставов между мальчиками и девочками в возрасте 8–12 лет достоверной разницы не отмечено; также ее не отмечено между Tmax и Tmin.
Однако при сравнении глубинной температуры в проекции суставной щели (зоны 7–9) в обоих суставах отмечается тенденция к более высокой температуре у девочек. Глубинная температура в целом у девочек и у мальчиков более низкая в зонах над коленной чашечкой и над самой чашечкой (зоны 2 и 5). Также нет достоверной разницы между глубинной температурой при сравнении левого и правого сустава раздельно у девочек и мальчиков. Однако отмечается тенденция к более высокой температуре в правом суставе с внутренней стороны в большей степени у девочек, чем у мальчиков.
При анализе показателей температуры кожи (колебания 32,2–34,1°С) и полей температуры кожи установлено, что она практически повторяет рисунок глубинных температурных полей и у мальчиков, и у девочек. На коже во всех сравниваемых постановках Tmax и Tmin практически одинаковы независимо от пола.
Полученные на 1-м этапе исследования данные позволили провести статистическое объединение данных глубинных и кожных температур, Tmax и Tmin коленных суставов у мальчиков и девочек 8–12 лет в одну группу (возраст 10,1±0,2 года). В то же время температурные поля, как глубинные, так и кожной температуры, левого и правого суставов, с учетом вышеуказанных тенденций, желательно сравнивать для выявления термоасимметрии раздельно. Это связано также с тем, что при олигоартрите боль и отечность сначала появляются только в одном суставе, через несколько месяцев поражается симметричный сустав с противоположной стороны. При дальнейшем течении заболевания важнейшим клиническим признаком ЮИА является симметричность поражения суставов [1, 2].
На 2-м этапе исследования мы объединили показатели глубинной и кожной температуры у мальчиков и девочек в одну группу (n=43). Показатели температуры у детей 8–12 лет представлены в таблице 1.
Таблица 1
Глубинная и кожная температуры коленных суставов у детей 8–12 лет, °С
|
Сустав |
Глубинная температура суставов |
|||||||||
|
Номер постановки радиодатчика над суставом |
||||||||||
|
1 |
2 |
3 |
4 |
5 |
6 |
7 |
8 |
9 |
||
|
Левый |
Me |
34,3 |
33,5 |
34,4 |
34,3 |
33,6 |
34,2 |
34,4 |
34,0 |
34,0 |
|
Q1 |
33,8 |
33,1 |
33,7 |
33,9 |
33,1 |
33,5 |
33,5 |
33,4 |
33,4 |
|
|
Q3 |
34,9 |
34,0 |
34,8 |
34,8 |
34,1 |
34,8 |
34,7 |
34,6 |
34,6 |
|
|
Правый |
Me |
34,3 |
33,6 |
34,6 |
34,2 |
33,7 |
34,3 |
34,2 |
34,2 |
34,2 |
|
Q1 |
33,9 |
33,2 |
34,2 |
33,7 |
33,0 |
33,6 |
33,8 |
33,6 |
33,6 |
|
|
Q3 |
34,8 |
34,2 |
35,0 |
34,9 |
34,2 |
34,8 |
34,8 |
34,6 |
34,8 |
|
|
р |
0,77 |
0,8 |
0,09 |
0,86 |
0,87 |
0,67 |
0,96 |
0,67 |
0,08 |
|
|
Температура кожи |
||||||||||
|
Левый |
Me |
33,4 |
32,4 |
33,3 |
33,3 |
32,6 |
33,1 |
33,2 |
32,8 |
33,0 |
|
Q1 |
32,6 |
31,6 |
32,4 |
32,5 |
31,8 |
32,4 |
32,4 |
32,3 |
32,3 |
|
|
Q3 |
34,1 |
32,7 |
33,7 |
33,8 |
33,2 |
33,6 |
33,7 |
33,4 |
33,4 |
|
|
Правый |
Me |
32,7 |
32,5 |
33,4 |
32,8 |
32,9 |
33,2 |
32,9 |
33,1 |
33,2 |
|
Q1 |
31,9 |
31,7 |
32,9 |
32,1 |
31,7 |
32,4 |
32,3 |
32,2 |
32,5 |
|
|
Q3 |
33,3 |
32,8 |
33,9 |
33,7 |
33,4 |
33,8 |
33,5 |
33,5 |
33,8 |
|
|
р |
0,006* |
0,6 |
0,15 |
0,03* |
0,92 |
0,66 |
0,09 |
0,64 |
0,14 |
|
Примечание: * различия статистически значимые при р≤0,05
Из таблицы видно, что внутренняя температура правого и левого суставов статистически не различается. При анализе температуры кожи отмечена более высокая температура в левом суставе в зонах 1 и 4, которые соответствуют внешней поверхности сустава.
Клиническая оценка данных температуры по цифровым показателям довольно затруднительна. Поэтому визуальная оценка полученных данных по температурным полям дает моментальное представление о термоасимметрии и распределении температур по изотермам, которые представлены на рисунке 2а. В усредненной термограмме (рис. 2б) отчетливо видно практически горизонтальное расположение прямых, соединяющих симметричные зоны правого и левого суставов, что также может дать представление о температурной аномалии при патологии. Поля разницы усредненных глубинных температур (рис. 2в) у здоровых детей указанного возраста практически симметричны и разница температур по 7 зонам постановки составляет всего 0,1°С, кроме зон 3 и 9 внутренней поверхности правого сустава, где она составляет 0,3°С.
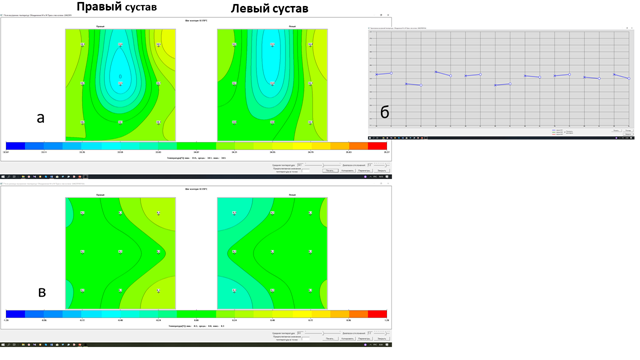
Рис. 2. Глубинная (усредненная, n=43) температура коленных суставов: поля глубинной температуры (а), термограмма глубинной температуры (б), поля разницы глубинных температур (в)
На рисунке 3 представлены усредненные поля температуры кожи (а), термограмма температуры кожи (б), из которых видна незначительная термоасимметрия в зонах 1 и 4 левого сустава и в зоне 3 правого сустава. Максимально «холодное» место на коже и слева, и справа находится над коленной чашечкой в зоне 2.
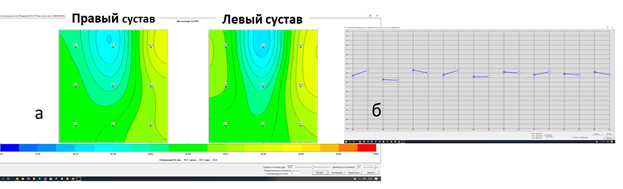
Рис. 3. Температура (усредненная, n=43) кожи: поля (а) и термограмма температуры кожи (б)
При исследовании 9 зон в коленном суставе выявляются t min и t max температуры, которые достоверно различаются между собой как в правом, так и в левом суставах. В таблице 2 представлены значения максимальной и минимальной глубинной и кожной температуры в проекции левого и правого коленных суставов. Достоверной разницы этих температур между правым и левым суставом не установлено.
Таблица 2
Максимальная и минимальная глубинная и кожная температуры в проекции левого и правого коленных суставов у детей 8–12 лет, °С
|
Температура/сустав |
Ме |
Q1 |
Q3 |
р1 |
р2 |
||
|
Глубинная |
Левый сустав |
t min |
33,2 |
32,7 |
33,7 |
<0,0001* |
0,79 |
|
t max |
34,8 |
34,4 |
35,2 |
0,87 |
|||
|
Правый сустав |
t min |
33,3 |
32,8 |
33,7 |
<0,0001* |
||
|
t max |
34,8 |
34,4 |
35,2 |
||||
|
Ме |
Q1 |
Q3 |
р1 |
р2 |
|||
|
Кожная |
Левый сустав |
t min |
32,2 |
31,5 |
32,6 |
<0,0001* |
0,86 |
|
t max |
33,6 |
33,1 |
34,2 |
0,84 |
|||
|
Правый сустав |
t min |
32,1 |
31,4 |
32,7 |
<0,0001* |
||
|
t max |
33,8 |
33,0 |
34,1 |
||||
Примечание: * различия статистически значимы при р≤0,05; Р1 – уровень значимости между минимальным и максимальным значением; Р2 – уровень значимости между левым и правым суставом
Закономерностей распределения t max среди зон в проекции сустава не выявлено. В то же время t min в 40–50% выявляется в зонах 2 и 5, на коленной чашечке и выше нее.
ΔТ= t max – t min глубинной температуры в норме равно 1,5–1,6°С, а кожи – 1,4–1,7°С.
Учитывая ограниченность статьи, мы приводим два примера заболевания ювенильным артритом. Данные по динамике кожной температуры также не включены в данные примеры.
Пример 1. Больная Т...а, 11 лет; диагноз: ювенильный идиопатический артрит, полиартикулярный вариант, без поражения глаз, серонегативный, степень активности II1, рентгенологическая стадия II, функциональный класс II; болеет 9 лет (на момент обследования РТМ).
Родилась от четвертой нормально протекавшей беременности (токсикоз 1-го триместра), четвертых срочных родов. Раннее физическое и психомоторное развитие без особенностей. Из перенесенных заболеваний – редкие острые респираторные инфекции, детскими инфекционными заболеваниями не болела; аллергический анамнез и наследственность по ревматическим заболеваниям не отягощены.
Девочка больна с июня 2009 г., когда родители стали отмечать изменение походки, появились боли и отечность в коленных и голеностопных суставах. До 2016 г. наблюдалась в ОДКБ г. Астрахани. В ноябре 2016 г. поступила в педиатрическое отделение клиники РостГМУ, где была проведена терапия с положительным эффектом. В ноябре 2018 г. девочка перенесла отит, на фоне заболевания правый коленный сустав стал отечным, движения болезненны (боли отмечались в покое и ночью), появилась субфебрильная температура. В декабре 2018 г. пациентка вновь поступила в клинику РостГМУ.
При объективном осмотре правый и левый коленные суставы увеличены в объеме, отечны, болезненны при движениях; голеностопные суставы не увеличены, слегка болезненны при ходьбе, утренняя скованность продолжительностью до 30 мин. ВАШ 6 баллов. При поступлении в анализах крови: СОЭ 35 мм/ч, лейкоциты 9,67 х 109/л, СРБ 30 мг/л.
Первое исследование РТМ 26.12.2018 г. через 2 месяца обострения (рис. 4, иссл. № 1). На поле глубинной температуры – видная температурная асимметрия, повышение t min и t max по сравнению с нормой, увеличением ΔТ до 2,6°С в левом суставе и 1,8°С в правом. Асимметрия повышения температур в суставах особенно четко видна на термограмме (рис. 4б). При клиническом описании можно выделить холодное поле над левой коленной чашечкой и повышение температуры в периартикулярных областях.
УЗИ коленных суставов: признаки умеренно выраженного артрита, двусторонний подкапсульный синовит, умеренно выраженный супрапателлярный и задний бурситы, мелкая киста Беккера правого коленного сустава, умеренно выраженный супрапателлярный бурсит левого коленного сустава. По данным рентгенограммы: структурных и костных изменений не выявлено.
Больная получала комплексную терапию, включающую нестероидные анальгетики, фолиевую кислоту, метотрексат, бетаметазона дипропионат (дипроспан) в правый коленный сустав. Стойкой положительной динамики не наблюдалось, однако девочка отмечала уменьшение болевого синдрома в коленных суставах. В феврале 2019 г. в связи с выраженными болями в правом коленном суставе и голеностопных суставах (СОЭ 24 мм/ч, лейкоциты 8,0 х 109/л, СРБ менее 6 мг/л, ВАШ 6 баллов), неэффективностью стандартной терапии, прогрессирующим течением заболевания, наличием критериев неблагоприятного прогноза была начата терапия: этанерцепт (энбрел) 30 мг п/к по схеме 1 раз в неделю.
Второе исследование РТМ 20.02.2019 г. через 4 месяца от начала обострения (рис. 4, иссл. № 2). На РТМ продолжает отмечаться глубинная температурная асимметрия; некоторая положительная динамика имеется в левом суставе, где ΔТ снизилась до 2,1°С, в правом оставалась 1,8°С. Асимметрия глубинной температуры в суставах на термограмме (рис. 4б) увеличилась. При клиническом описании можно выделить усиление периартикулярного воспаления в правом суставе и в районе медиальных надмыщелков в просвете сустава с обеих сторон (9-я зона).
С каждым последующим плановым введением препарата отмечалась стойкая положительная динамика (уменьшение суставного синдрома, СОЭ 6 мм/ч, лейкоциты 5,45 х 109/л, СРБ менее 6,0 мг/л, ВАШ 1 балл), утренняя скованность до 5 минут, пассивные движения в полном объеме. Проведено 9 инфузий препарата. По данным УЗИ коленных суставов – признаки умеренно выраженного двустороннего подкапсульного синовита правого коленного сустава.
Третье исследование РТМ 15.04.2019 г. (через 6 месяцев от начала обострения (рис. 4, иссл. № 3). Как мы видим, несмотря на клиническое улучшение, воспалительный процесс в суставах остается без существенной динамики. Регистрируется некоторое уменьшение термоасимметрии, появились симметричные температурные явления во 2-й, 5-й, 7-й и 8-й зонах; сохраняются периартикулярные изменения и повышение температуры в районе медиальных надмыщелков. ΔТ в левом суставе вновь увеличилась до 2,7°С, а в правом – до 2,5°С. Отмечается симметризация процесса в суставе (иссл. № 3, термограмма).
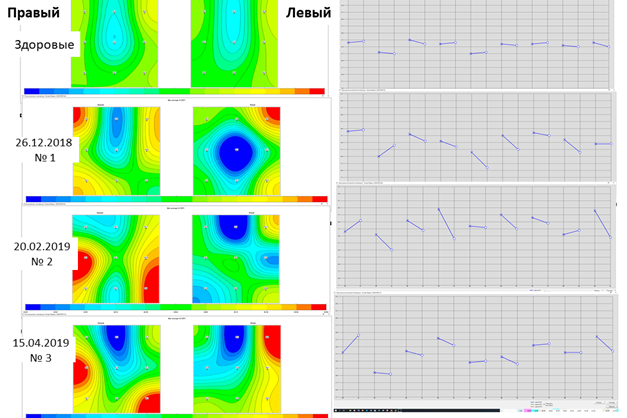
Рис. 4. Больная Т….а, 11 лет. Глубинная температура коленных суставов: поля глубинной температуры (а), термограмма глубинной температуры (б)
Пример 2. Больная Тя…о, 11 лет; диагноз: ювенильный идиопатический артрит, полиартикулярный вариант с поражением глаз (увеит в стадии ремиссии), степень активности 1, рентгенологическая стадия II, функциональный класс I; болеет около 2 лет (на момент нашего первого обследования).
Родилась от второй нормально протекавшей беременности, вторых срочных родов. Раннее физическое и психомоторное развитие без особенностей. Отмечались острые респираторные инфекции, скарлатина в 7 лет, ветряная оспа в 9 лет. Аллергический анамнез и наследственность по ревматическим заболеваниям не отягощены.
Больна с октября 2018 г., когда после острой кишечной инфекции впервые появились боли и отечность правого коленного сустава. В педиатрическом отделении РостГМУ наблюдается с апреля 2019 г. При поступлении – полиартикулярный синдром с поражением локтевых, коленных, голеностопных суставов; движения в них ограничены и болезненны; беспокоила утренняя скованность продолжительностью до 20 мин. В общем анализе крови СОЭ 53 мм/ч, лейкоциты 7,83 х 109/л. Данные УЗИ коленных суставов: утолщение гиалинового хряща, наличие суставного выпота в полости сустава, наличие включений, киста Беккера правого коленного сустава.
Первое исследование РТМ 24.04.2019 г. через 6 месяцев от начала заболевания (рис. 5, иссл. № 1). Отмечается глубинная термоасимметрия как минимальной, так и максимальных температур. ΔТ увеличена до 2,8°С в левом суставе и нормальная – 1,4°С в правом. В правом суставе (зоны 7–9) отмечается снижение температуры, а в левом – повышение в проекции полости сустава (зона 8).
Пациентке был назначен метотрексат в дозировке 15 мг п/к в неделю. На фоне терапии стойкой положительной динамики не отмечалось, но имело место уменьшение болевого синдрома в коленных суставах, ВАШ 3 балла.
Второе исследование РТМ 13.05.2019 г. через 3 недели от начала лечения (рис. 5, иссл. № 2). Термоасимметрия сохраняется. Отмечается временная температурная мозаичность в суставах: снижение t max и ΔТ с 2,8 до 1,5°С в левом суставе. В правом суставе, наоборот, повышение ΔТ с 1,4 до 2,2°С.
Повторно ребенок госпитализирован в феврале 2020 г. Была начата терапия препаратом адалимумаб (хумира) п/к в дозе 30 мг, по схеме 1 раз в 2 недели (17 инфузий). После проведения инфузий в динамике отмечалось уменьшение суставного синдрома (периодические боли при ходьбе в правом коленном суставе (ВАШ 3 балла)), исчезла утренняя скованность, увеличился объем движений; СОЭ 10 мм/ч, лейкоциты 5,32 х 109/л. По данным УЗИ коленных суставов – признаки умеренно выраженного супрапателлярного бурсита правого коленного сустава.
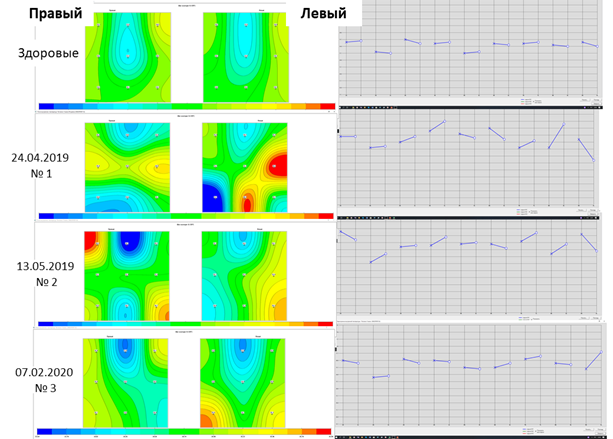
Рис 5. Тя….о, 11 лет. Глубинная температура коленных суставов: поля глубинной температуры (а), термограмма глубинной температуры (б)
Третье исследование РТМ 07.02.2020 г. спустя 9 месяцев после выписки и после лечения (рис. 5, иссл. № 3). Отмечается значительная положительная динамика по данным РТМ. Практически восстановилась симметрия (рис. 5б, иссл. № 3) и нормализовалась ΔТ в правом суставе до 1,3 и в левом до 1,7°С. Отмечается незначительное повышение глубинной температуры в левом суставе в районе медиальных надмыщелков (зона 9).
Как мы видим, температурные глубинные аномалии не совпадают полностью с клинической картиной и в большей степени зависят от продолжительности заболевания. Отмечаются мозаичность и летучесть воспалительного процесса.
Работ по применению РТМ в артрологии чрезвычайно мало. Так, в работе [14] использовался метод РТМ, позволивший отразить субклиническое воспаление синовиальной оболочки у больных остеоартрозом коленных суставов с использованием ультразвука в качестве референтного метода. Было установлено, что метод может отражать неклинически выраженное воспаление сустава.
В работе [13] определяли глубинную температуру в определенных точках 10 выбранных суставов. Рассчитывался определенный производный балл из данных выбранных суставов. Он коррелировал с клиническими, лабораторными и ультразвуковыми показателями активности ревматоидного артрита и позволял различать стадии активности заболевания, отражать изменения активности заболевания, вызванные лечением. Авторы указывают также на необходимость многоцентровых исследований.
РТМ отличается от других методов тем, что исследуются отклонения не в анатомическом строении внутренних тканей и косвенных признаках воспаления, деструкции и ином, а отклонения от нормальных процессов метаболизма. Они в случае воспалительных процессов влияют на распределение температур во внутренних тканях и часто предшествуют структурным изменениям. Метод РТМ отвечает современным принципам медицины: 1) предсказательности, 2) превентивности, 3) участия пациента в лечебном процессе и 4) персонификации. Последний принцип очень важен и рассматривается как интегральный подход, включающий индивидуальный выбор стратегии лечения. Важно, что метод безопасен и не имеет противопоказаний.
Процесс теплопередачи при патологии от глубинных тканей к коже нуждается в дополнительных исследованиях. Перспективы дальнейшей разработки метода РТМ в артрологии заключаются в работах по соответствию локальной температуры в суставе(-ах) общим клиническим проявлениям, биохимическим и иммунологическим изменениям, в сопоставлении показателей РТМ с данными визуализации. Необходимо накопление клинического материала для формирования групповой «нормы» показателей, которая зависит от возраста и пола. Применение комплекса РТМ возможно для оценки эффективности различных методов и схем лечения.
Выводы
1. Глубинная температура в правом и левой коленных суставах у здоровых детей 8–12 лет в зависимости от зоны измерения колеблется в пределах 33,2–35,2°С, кожная температура – в пределах 32,2–34,1°С.
2. ΔТ= t max – t min глубинной температуры в норме составляет 1,5–1,6°С, а кожи – 1,4–1,7°С; нет достоверной разницы между глубинными, кожными, t min и t max температурами по 9 зонам левого и правого коленных суставов между мальчиками и девочками.
3. Для клинического сравнительного анализа здоровых мальчиков и девочек данного возраста с больными детьми возможно статистическое объединение данных глубинных, кожных температур, t min и t max обоих коленных суставов.
4. Температурное поле кожи в норме практически повторяет рисунок глубинных температурных полей; наиболее низкая температура отмечается над коленной чашечкой в зоне 2; клиническая визуальная оценка данных по температурным полям дает моментальное представление о термоасимметрии.
5. Микроволновая радиотермометрия позволяет у детей с ювенильным идиопатическим артритом (коленные суставы) оценить термоасимметрию глубинной и кожной температур по полям и полям разницы температур, термограммам глубинной и кожной температур, t min и t max на разных этапах заболевания в проекции соответствующих морфологических структур сустава.
Библиографическая ссылка
Тараканов А.В., Лебеденко А.А., Ладанова Е.С., Тараканова Т.Д. ПЕРСПЕКТИВЫ ПРИМЕНЕНИЯ МИКРОВОЛНОВОЙ РАДИОТЕРМОМЕТРИИ КОЛЕННЫХ СУСТАВОВ У ДЕТЕЙ ПРИ ЮВЕНИЛЬНОМ ИДИОПАТИЧЕСКОМ АРТРИТЕ // Современные проблемы науки и образования. 2020. № 5. ;URL: https://science-education.ru/ru/article/view?id=30099 (дата обращения: 26.04.2026).
DOI: https://doi.org/10.17513/spno.30099



