В качестве самостоятельной нозологической единицы болезнь Блаунта впервые была описана Erlacher в 1922 г. [1], затем подробно изучена Blount [2]. Автором же первых сообщений в отечественной литературе являлся Биезинь Александр Петрович [3]. Причины, вызывающие спонтанное локальное нарушение функционирования заднемедиальной части проксимальной зоны роста большеберцовой кости и, как следствие, возникновение деформации, остаются не до конца изученными [4]. Часть авторов относят болезнь Блаунта к группе локальных физарных дисплазий [5, 6], в то время как другие рассматривают ее как субэпифизарную остеохондропатию большеберцовой кости [3, 7, 8]. Заболевание характеризуется определенной стадийностью, с течением времени в области поражения возникают депрессия медиального мыщелка большеберцовой кости и парциальный синостоз зоны роста.
Болезнь Эрлахера–Блаунта–Биезиня характеризуется развитием многоплоскостной деформации голени, включающей в себя варусный, внутриторсионный и, в меньшей степени, антекурвационный компоненты [9]. Также определяются нарушение походки и относительное укорочение конечности при одностороннем поражении. В большинстве случаев выявляются компенсаторная вальгусная деформация дистального отдела бедренной кости, нестабильность связочного аппарата коленного сустава. При отсутствии лечения деформация прогрессирует, нарушается нормальное взаимоотношение компонентов коленного сустава, что приводит к ранним дегенеративно-дистрофическим изменениям [4, 10, 11].
В зависимости от возраста, в котором манифестирует деформация, выделяют 3 формы: инфантильная (1–3 года), ювенильная (4–10 лет), подростковая (11 лет и старше). Одни авторы предпочитают не выделять ювенильную форму, считая ее поздно манифестировавшей или ранее не диагностированной инфантильной [7, 12], однако другие, напротив, объединяют ювенильную и подростковую формы в так называемую группу с поздним началом [13]. С учетом клинико-рентгенологических характеристик, с нашей точки зрения, выделение двух основных форм – инфантильной и подростковой – является наиболее целесообразным. Для инфантильной формы в большей степени характерны двустороннее поражение, более выраженная степень деформации, преобладание пациентов женского пола [14].
Общепринятой для инфантильной формы болезни Блаунта является классификация, предложенная в 1952 г. Langenskiöld [15, 16]. В зависимости от рентгенологических изменений в области проксимального эпиметафиза большеберцовой кости выделяют 6 стадий заболевания. В литературе первые четыре стадии условно относят к ранним, при которых возможно полное восстановление, а V и VI стадии – к поздним, когда имеются выраженная депрессия медиального мыщелка, «раздвоение» зоны роста, частичное, а затем и полное синостозирование ее медиальной порции [17].
С точки зрения ряда авторов, выполнение проксимальных корригирующих остеотомий большеберцовой кости является предпочтительным и позволяет достичь оптимальных результатов, особенно возрасте 4 лет и младше [7, 18, 19]. Такие операции позволяют одномоментно устранить все компоненты деформации, обеспечивают высокую точность коррекции, единовременно «разгружают» медиальную часть эпифиза, однако являются весьма травматичными и имеют определенный риск осложнений. Описаны такие осложнения, как парез малоберцового нерва, сосудистые нарушения, компартмент-синдром, замедленная консолидация, инфекционные осложнения, а также рецидивы деформации [20–22].
История клинически применимых методик управляемого роста берет начало от создания W. Blount в 1949 г. металлических скобок, которые использовались с целью обратимого воздействия на ростковую зону [13]. В результате модификации метода, предложенной Stevens в 2007 г., временный гемиэпифизеодез (управляемый рост) получил широкое распространение и на сегодняшний день многими авторами признан методом лечения «первой линии», позволяющим эффективно корригировать осевые деформации нижних конечностей при функционирующих зонах роста, а также имеющим такие преимущества, как малоинвазивность и относительная безопасность [23–25]. Несмотря на это, имеются публикации, свидетельствующие о значительной частоте неудовлетворительных результатов лечения среди пациентов с болезнью Блаунта с помощью данной методики [26–28].
Таким образом, в литературе отсутствуют данные об однозначных преимуществах того или иного метода лечения пациентов с ранними стадиями инфантильной формы болезни Блаунта.
Цель работы – ретроспективная сравнительная оценка результатов применения методики управляемого роста и корригирующих остеотомий при лечении пациентов с ранними стадиями инфантильной формы болезни Блаунта.
Материалы и методы исследования
Проведен ретроспективный анализ результатов лечения 23 пациентов с болезнью Блаунта, получавших лечение в НИДОИ им. Г.И. Турнера в период с 2000 по 2019 гг. В исследование были включены пациенты с инфантильной формой заболевания и I–IV стадиями по Langenskiöld (без рентгенологических признаков парциального синостоза). Обязательным условием было подписанное информированное согласие родителей ребенка (или опекунов) на участие в клиническом исследовании и проведение операции.
Группу 1 составили 13 детей (17 конечностей), при лечении которых использовался метод управляемого роста. Группу 2 составили 10 пациентов (13 конечностей), которым выполнялась остеотомия с одномоментной коррекцией деформации.
В таблице 1 представлено распределение пациентов по полу, возрасту и форме заболевания.
Таблица 1
Распределение пациентов по полу, возрасту и форме заболевания
|
|
Группа 1 (13 детей, 17 конечностей) |
Группа 2 (10 детей, 13 конечностей) |
|
|
Пол |
Мужской |
5 |
4 |
|
Женский |
8 |
6 |
|
|
Возраст на момент операции (лет) |
6,5 (2,8–12,8) |
4 (2,8–8,5) |
|
|
Форма заболевания |
Односторонняя |
6 |
4 |
|
Двусторонняя |
7 |
6 |
|
Были проанализированы следующие показатели:
- значения референтных линий и углов (РЛУ): девиация механической оси (ДМО), механический латеральный дистальный угол бедренной кости (мЛДБУ), механический медиальный проксимальный угол большеберцовой кости (мМПрББУ), механический латеральный дистальный угол большеберцовой кости (мЛДББУ), анатомический задний проксимальный большеберцовый угол (аЗПрББУ), анатомический передний дистальный большеберцовый угол (аПДББУ) [29] до и после операции, в конце периода коррекции деформации (только для группы 1), в отдаленном послеоперационном периоде либо перед последующим оперативным вмешательством;
- период коррекции деформации (с момента операции до удаления пластины) и скорость ее коррекции (группа 1);
- количество и характер осложнений;
- количество и сроки возникновения рецидивов деформации;
- количество пациентов, которым было необходимо повторное хирургическое лечение.
Результаты исследования были обработаны с использованием методов статистического анализа. В полученных вариационных рядах были рассчитаны средние арифметические величины (М), стандартные отклонения (SD). Использовались парный и двухвыборочный t-критерии Стьюдента при сравнении средних показателей, рассчитанных для связанных (внутригрупповых) и несвязанных (межгрупповых) выборок, соответственно. Полученные значения t-критерия Стьюдента были проанализированы в сравнении с критическими значениями. Различия показателей считали статистически значимыми при уровне значимости p<0,01.
Результаты исследования и их обсуждение
Группа 1. Результаты лечения пациентов в группе 1 представлены в таблицах 2, 3. Период коррекции составил в среднем 17,8±5,9 месяца. За это время среднее значение мМПрББУ в данной группе увеличилось на 11,2±8,9° и составило 84,4±11,6° (скорость коррекции – 0,62° на месяц эпифизеодеза). Значение ДМО составило 11,1±31,9 мм кнутри.
Таблица 2
Результаты лечения пациентов в группе 1 (в конце периода коррекции)
|
Показатель |
Группа 1 (13 человек, 17 сегментов конечностей) |
|
Предшествующие операции (человек) |
1 |
|
Период коррекции (месяцев) |
17,8+5,9 |
|
Результаты коррекции (по мМПрББУ) |
|
|
нормокоррекция (85–90º) |
2 (11,8%) |
|
гиперкоррекция (мМПрББУ >90º) |
7 (41,2%) |
|
недостаточная коррекция (мМПрББУ <85º) |
4 (23,5%) |
|
отсутствие коррекции |
1(5,9%) |
|
прогрессирование деформации во время периода коррекции |
3 (17,6%) |
|
Осложнения со стороны металлоконструкции |
4 (23,5%) |
|
перелом винта |
3 |
|
миграция винта |
1 |
Таблица 3
Референтные линии и углы в группе 1 до и после лечения
|
Показатель |
Нормальные значения |
До операции |
После коррекции |
P |
|
Фронтальная плоскость |
||||
|
ДМО |
0±9,7 мм кнутри |
42,6±26,2 мм кнутри |
11,1±31,9 мм кнутри |
<0,01 |
|
мЛДБУ |
85–90º |
88,4±4,6° |
88,6±3,8° |
>0,01 |
|
мМПрББУ |
85–90º |
73,2±10,1° |
84,4±11,6° |
<0,01 |
|
мЛДББУ |
86–92º |
93±3,7° |
90,7±4,8° |
>0,01 |
|
Сагиттальная плоскость |
||||
|
аЗПрББУ |
77–84º |
83,3±6,4º |
83±5,1° |
>0,01 |
|
аПДББУ |
78–82º |
86,8±4,2º |
83,7±4,3º |
>0,01 |
Примечание. ДМО – девиация механической оси; мЛДБУ – механический латеральный дистальный угол бедренной кости; мМПрББУ – механический медиальный проксимальный угол большеберцовой кости; мЛДББУ – механический латеральный дистальный угол большеберцовой кости; аЗПрББУ – анатомический задний проксимальный большеберцовый угол; аПДББУ – анатомический передний дистальный большеберцовый угол.
Нормокоррекция по мМПрББУ (85–90º) была достигнута в 11,8% случаев. Запланированная гиперкоррекция со средней величиной 5,3° (3–8°) в свою очередь имела место среди 41,2% пациентов. Неудовлетворительные результаты наблюдались в 47% случаев. Прогрессирование варусной деформации, в среднем на 4º, отмечалось в 17,6% случаев (3 человека), из них в 2 случаях – вследствие осложнений, связанных с установленной металлоконструкцией. В 4 случаях (23,5%) определена неполная коррекция деформации, что в 2 случаях было обусловлено также переломом металлоконструкции. У одного пациента мы наблюдали отсутствие эффекта от временного гемиэпифизеодеза.
Всем пациентам с неудовлетворительными результатами лечения (8 сегментов конечностей) было проведено либо запланировано последующее хирургическое вмешательство: в 4 случаях рекомендовано выполнение корригирующих остеотомий, в 3 случаях – повторная установка восьмиобразных пластин, в 1 случае – резекция зоны синостоза с последующим определением тактики лечения.
Результаты лечения пациентов с нормо- и гиперкоррекцией (9 случаев) оценивались в сроки от 6 до 24 месяцев после удаления восьмиобразной пластины. Среднее значение мМПрББУ в данной группе составило 88,3±3,9°, ДМО – 1,3±8,2 мм кнаружи. Рецидив деформации выявлен в 2 случаях в сроки 8 и 18 месяцев.
Таким образом, учитывая обследование в отдаленные сроки после операции, цель лечения была достигнута в 41,2% случаев.
Группа 2. Результаты лечения пациентов в группе 2 представлены в таблицах 4 и 5. Коррекция варусной деформации осуществлялась одномоментно. В 1 случае после выполнения корригирующей остеотомии осуществлялась фиксация аппаратом Илизарова, в остальных случаях – спицами Киршнера с последующей гипсовой иммобилизацией.
Таблица 4
Результаты лечения пациентов в группе 2
|
Показатель |
Нормальные значения |
Группа 2 10 пациентов (13 сегментов конечностей) |
|
Предшествующие операции (человек) |
2 |
|
|
мМПрББУ |
85–90º |
94,9±5,4º |
|
Результаты коррекции |
|
|
|
нормокоррекция |
3 (53,8%) |
|
|
гиперкоррекция |
10 (46,2%) |
|
|
недостаточная коррекция |
0 |
|
|
Осложнения |
2 (15,4%) |
|
|
невропатия малоберцового нерва |
1 |
|
|
субэпидермальные пузыри |
1 |
|
|
Рецидивы деформации |
1 |
|
|
Необходимость в последующих хирургических вмешательствах (корригирующая остеотомия) (человек) |
1 |
|
Таблица 5
Значения референтных линий и углов в группе 2 до и после операции
|
Показатель |
Нормальные значения |
До операции |
После коррекции |
p-критерий |
|
Фронтальная плоскость |
||||
|
ДМО |
0±9,7 мм кнутри |
77,4±21,1 мм кнутри |
– |
– |
|
мЛДБУ |
85–90º |
93,4±4° |
– |
– |
|
мМПрББУ |
85–90º |
66,8±9,8° |
94,9±5,4º |
<0,01 |
|
мЛДББУ |
86–92º |
95,6±6,3° |
90,6±3,5° |
>0,01 |
|
Сагиттальная плоскость |
||||
|
аЗПрББУ |
77–84º |
87,5±7,8º |
84,1±4,7° |
>0,01 |
|
аПДББУ |
78–82º |
86,7±5,5º |
84±5,7° |
>0,01 |
Примечание. ДМО – девиация механической оси; мЛДБУ – механический латеральный дистальный угол бедренной кости; мМПрББУ – механический медиальный проксимальный угол большеберцовой кости; мЛДББУ – механический латеральный дистальный угол большеберцовой кости; аЗПрББУ – анатомический задний проксимальный большеберцовый угол; аПДББУ – анатомический передний дистальный большеберцовый угол.
Среднее значение мМПрББУ после операции в данной группе увеличилось на 17,5±10,7º и составило 94,9±5,4º. Выполнение панорамной рентгенографии нижних конечностей и измерение ДМО в раннем послеоперационном периоде не проводились.
Нормокоррекция одномоментно была достигнута в 23,1% случаев. Гиперкоррекция по мМПрББУ, составившая в среднем 5,7º (от 2 до 12º), в свою очередь имела место в 76,9% случаев. Случаев неполной коррекции деформации не наблюдалось. Осложнения, требующие консервативного лечения, мы отмечали у 2 пациентов (невропатия малоберцового нерва и субэпидермальные пузыри).
Период наблюдения в данной группе составил от 6 до 82 месяцев. Среднее значение мМПрББУ – 87,1±7,7º, ДМО – 2±4 мм кнаружи. Рецидив деформации был выявлен у 1 пациента через 4 года после операции. В остальных случаях значения РЛУ находились в пределах нормальных величин.
Значения референтных линий и углов, достигнутых в результате лечения в группах 1 и 2, представлены в таблице 6.
Таблица 6
Значения референтных линий и углов в группах 1 и 2 после операции
|
Показатель |
Нормальные значения |
Группа 1 |
Группа 2 |
Р |
|
Фронтальная плоскость |
||||
|
ДМО |
0±9,7 мм кнутри |
11,1±31,9 мм кнутри |
– |
– |
|
мЛДБУ |
85–90º |
88,6±3,8° |
– |
– |
|
мМПрББУ |
85–90º |
84,4±11,6° |
94,9±5,4º |
<0,01 |
|
мЛДББУ |
86–92º |
90,7±4,8° |
90,6±3,5° |
>0,01 |
|
Сагиттальная плоскость |
||||
|
аЗПрББУ |
77–84º |
83±5,1° |
84,1±4,7° |
>0,01 |
|
аПДББУ |
78–82º |
83,7±4,3º |
84±5,7° |
>0,01 |
ДМО – девиация механической оси; мЛДБУ – механический латеральный дистальный угол бедренной кости; мМПрББУ – механический медиальный проксимальный угол большеберцовой кости; мЛДББУ – механический латеральный дистальный угол большеберцовой кости; аЗПрББУ – анатомический задний проксимальный большеберцовый угол; аПДББУ – анатомический передний дистальный большеберцовый угол.
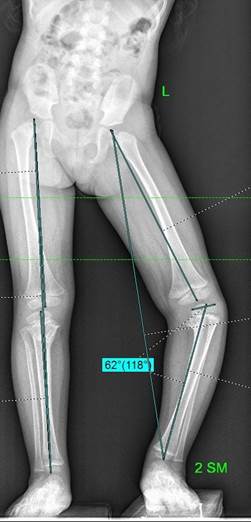
Полученные нами средние значения РЛУ в группе 1 (управляемый рост) в конце периода коррекции соответствуют нижней границе нормы (мМПрББУ – 84,4±11,6º, ДМО – 11,1±31,9 мм кнутри). Однако, учитывая важное биомеханическое значение достижения полной коррекции деформации с выведением механической оси конечности в нейтральное положение или на латеральный мыщелок большеберцовой кости, цель лечения не может считаться достигнутой (рис. 1). Можно провести аналогию с хирургическим лечением артроза медиальных отделов коленного сустава, когда его целью является выведение механической оси на точку Фуджисава. Она является анатомическим ориентиром, расположенным на механической оси нижней конечности на плоскости большеберцовой кости в латеральном мыщелке на расстоянии 62% от общей ширины тибиального плато, что является наилучшим расположением для скорректированной механической оси конечности при хирургическом лечении гонартроза [30].
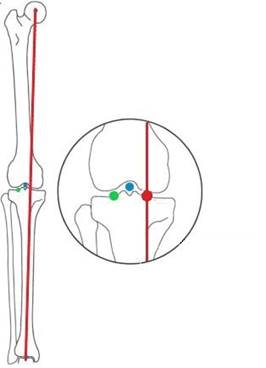
Рис. 1. Схематическое изображение результатов лечения в группе 1, где красная линия – механическая ось конечности; красная точка – среднее значение ДМО, полученное в группе 1 (11,1±31,9 мм кнутри); зеленая точка – оптимальная (целевая) ДМО при лечении болезни Блаунта (точка Фуджисава); голубая точка – нулевое значение ДМО
Многими авторами подчеркивается важное биомеханическое значение создания небольшого вальгусного отклонения пораженного сегмента конечности, так называемой гиперкоррекции [5, 15, 22]. При этом вопрос конкретной величины (по данным литературы, значения варьируют от 3о до 20о [7]), ее влиянии на частоту рецидивов и как таковой необходимости в гиперкоррекции остается предметом дискуссий [20].
Одним из важных вопросов также является неоднозначность в интерпретации результатов «неполной» коррекции деформации при использовании методики управляемого роста (4 конечности, 23,5%). С одной стороны, полученные к концу периода коррекции значения не входят в диапазон нормальных величин, с другой – эффект от временного гемиэпифизеодеза имел место быть: среднее значение мМПрББУ в данной подгруппе увеличилось на 12,5º и составило 70,3±2,9º. Скорость коррекции – 0,81º на месяц эпифизеодеза, что сопоставимо с аналогичным значением в подгруппе пациентов с «гиперкоррекцией» – 0,83º на месяц эпифизеодеза. При отсутствии признаков синостозирования возможна повторная установка восьмиобразной пластины с целью окончательной коррекции, при их наличии – с целью снижения темпов прогрессирования деформации до окончания костного роста.
Неудовлетворительные результаты коррекции описаны с частотой от 11 до 66% [26, 31, 32]. Heflin et al. наблюдали неполное восстановление механической оси в 22% случаев. При этом среди пациентов до 4 лет лечение методом управляемого роста дало отличные результаты, авторы наблюдали рецидив деформации лишь у 1 пациента [23].
По данным литературы, частота имплант-ассоциированных осложнений при лечении пациентов с болезнью Блаунта методом управляемого роста составляет от 0 до 50% [19, 26, 32]. Мы наблюдали 4 осложнения (23,5%) со стороны металлоконструкции (3 перелома метафизарного винта и 1 миграция эпифизарного винта), в 2 случаях это привело к неполной коррекции деформации, в 1 – к прогрессированию деформации, в 1 – к потере достигнутой коррекции.
Выявлены такие факторы риска неудовлетворительных результатов лечения (включая осложнения со стороны металлоконструкции), как избыточная масса тела, тяжелая степень деформации, использование титановых пластин, неполное прилегание пластины к кости [23, 32, 33]. Влияние возраста ребенка на результат лечения на настоящий момент не доказано, хоть и отмечается некоторыми авторами [23, 28].
Постулаты применения корригирующих остеотомий среди пациентов с инфантильной формой болезни Блаунта были сформулированы еще на ранних этапах изучения заболевания. Например, Blount писал, что небольшая гиперкоррекция, достигаемая во время операции при стадиях I–IV, обеспечит полное излечение пациента [5]. В своем диссертационном исследовании С.В. Филатов описывал лучшие результаты лечения у детей от 3 до 7 лет, у которых гиперкоррекция составляла от 5о до 15о [7]. Ferriter и Shapiro выявили, что частота рецидивов среди пациентов, оперированных в возрасте старше 4,5 лет, значимо превышает аналогичный показатель среди пациентов до 4,5 лет [8].
Эти данные подтверждаются и современными публикациями. Sabharwal et al. cчитают, что метафизарная остеотомия остается фундаментальным методом лечения для детей старше 3 лет, начиная с III стадии заболевания, а также на I–II стадиях при отсутствии эффекта от консервативного лечения [18]. Хирургическое восстановление оси конечности до 4 лет, по мнению Janoyer, обеспечивает полное выздоровление в 80% случаев [10]. Herring отмечает необходимость достижения вальгусного отклонения механической оси минимум на 5о для достижения оптимального результата [12].
Таким образом, исходя из обзора литературы основными принципами успешного хирургического лечения являются следующие: ранние стадии заболевания (до появления признаков синостоза), ранний возраст пациента (от 3 до 7 лет, с наилучшими результатами в возрасте до 4 лет), а также полное восстановление оси конечности c созданием легкой гиперкоррекции [5, 7, 22]. Cама же величина гиперкоррекции не оказывает существенного влияния на результат лечения, главным является создание условий для разгрузки медиальной части эпиметафиза большеберцовой кости. Eamsobhana et al. проанализировали отдаленные результаты лечения 65 пациентов со II стадией по Langenskiold [20]. Авторы статьи пришли к выводу, что различия в частоте возникновения рецидивов в группах с нормокоррекцией (бедренно-большеберцовый угол (ББУ) после операции составил 7–13º) и гиперкоррекцией (ББУ более 13º) статистически не значимы. Наши результаты подтверждают, что соблюдение данных принципов приводит к хорошим результатам.
Заключение
Применение корригирующих остеотомий при лечении ранних стадий инфантильной формы болезни Блаунта имеет ряд преимуществ перед временным гемиэпифизеодезом, а именно: более высокая частота положительных результатов, более высокая точность коррекции деформации, меньшая частота рецидивов. Однако результаты данного исследования носят предварительный характер и могут быть пересмотрены по мере дальнейшего накопления клинического материала.
Клинический пример № 1
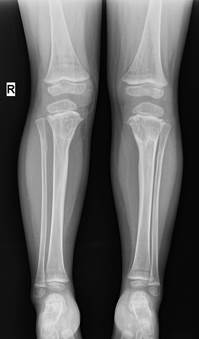
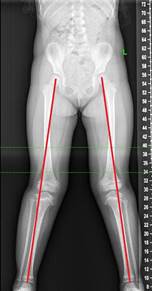
Пациентка Ш., 3 года 2 месяца, госпитализирована в плановом порядке с диагнозом: «болезнь Блаунта с двух сторон, инфантильная форма». Из анамнеза известно, что деформация была отмечена с рождения, девочка получала консервативное лечение. Ранее не оперирована. Нарастание деформации родители ребенка заметили вскоре после начала самостоятельной ходьбы.
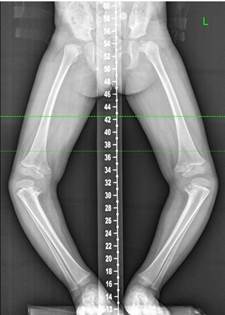
Клиническое обследование и анализ рентгенограмм (рис. 2а) свидетельствовали о том, что у ребенка имела место варусная деформация голени с двух сторон на фоне изменений в области проксимального эпиметафиза, соответствующих III–IV стадии по Langenskiöld. Данные РЛУ до операции были следующие: ДМО – 20 мм кнутри с двух сторон; мЛДБУ справа – 90º, мЛДБУ слева – 86º; мМПрББУ справа – 79º, мМПрББУ слева – 76º; мЛДББУ справа – 93º, мЛДББУ слева – 91º; аЗПрББУ справа – 80º, аЗПрББУ слева – 83º; аПДББУ справа – 88º, аПДББУ слева – 87º.
 а
а 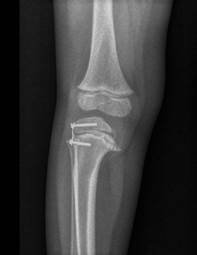 б
б
 в
в  г
г
 д
д
Рис. 2. Клинический пример № 1, пациентка Ш., 3 года 2 месяца: а – рентгенограмма нижних конечностей до операции; б – после установки восьмиобразной пластины; в – после удаления металлоконструкций (через 14 месяцев); г, д – внешний вид и рентгенограмма нижних конечностей через 12 месяцев после окончания периода коррекции
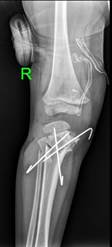
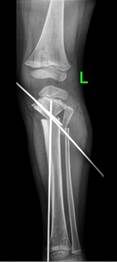
Выполнено оперативное лечение в объеме: временный гемиэпифизеодез латеральной порции проксимальной зоны роста большеберцовой кости восьмиобразной пластиной с двух сторон (рис. 2б). Период коррекции составил 14 месяцев, металлоконструкции были удалены. Достигнуты следующие параметры референтных линий и углов (рис. 2в): ДМО справа – 14 мм кнаружи, ДМО слева – 10 мм кнаружи; мЛДБУ справа – 85º, мЛДБУ слева – 85º; мМПрББУ справа – 94º, мМПрББУ слева – 95º; мЛДББУ справа – 87º, мЛДББУ слева – 86º; аЗПрББУ справа – 80º, аЗПрББУ слева – 85º; аПДББУ справа – 85º, аПДББУ слева – 83º.
Через 12 месяцев после удаления пластин (рис. 2 г, д) значения референтных линий и углов сохраняются в пределах нормальных величин.
Клинический пример № 2
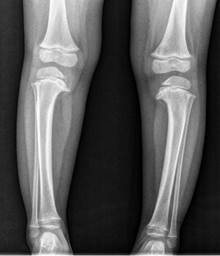
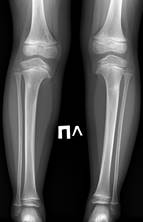
Пациентка Б., 3 года 1 месяц, проходила лечение в клинике Института по поводу болезни Блаунта с двух сторон, инфантильная форма. Деформация впервые была отмечена с рождения, получала консервативное лечение. В возрасте 1 года 4 месяцев девочка начала самостоятельно ходить, после чего родители отметили прогрессирование деформации. При поступлении пациентка предъявляла жалобы на хромоту, деформацию нижних конечностей, а также на периодические боли в коленных суставах после длительной ходьбы.
Клиническое обследование и анализ рентгенограмм (рис. 3 а, б) свидетельствуют, что у ребенка имеется многоплоскостная (варусная, антекурвационная и внутриторсионная) деформация голени с двух сторон. Рентгенологические изменения соответствуют II стадии по Langenskiöld. Данные РЛУ до лечения были следующими: ДМО справа – 90 мм кнутри, слева – 70 мм кнутри; мЛДБУ справа – 92º, мЛДБУ слева – 98º; мМПрББУ справа – 58º, мМПрББУ слева – 62º; мЛДББУ справа – 95º, мЛДББУ слева – 87º; аЗПрББУ справа – 77º, аЗПрББУ слева – 95º; аПДББУ справа – 92º, аПДББУ слева – 90º.
|
|
|
|
а |
б |
|
|
|
|
в |
г |
|
|
|
|
д |
е |
Рис. 3. Клинический пример № 2, пациентка Б., 3 года 1 месяц: а – рентгенограмма нижних конечностей до операции; б – внешний вид ребенка до операции; в – интраоперационные рентгенограммы; г, д – рентгенограмма нижних конечностей и внешний вид ребенка через 6 месяцев после оперативного вмешательства на правой нижней конечности и перед операцией на левой; е – рентгенограмма нижних конечностей через 12 месяцев после проведенного лечения
Выполнено оперативное лечение в объеме: корригирующая остеотомия костей правой голени в верхней трети, остеосинтез тремя спицами. Иммобилизация циркулярной гипсовой повязкой от верхней трети бедра до пальцев стопы на протяжении 7 недель. Достигнуто сращение правой большеберцовой кости. Через 6 месяцев выполнено аналогичное оперативное вмешательство на левой нижней конечности.
Одномоментно достигнуты следующие параметры референтных линий и углов (рис. 3в): мМПрББУ справа – 102º, мМПрББУ слева – 101º; мЛДББУ справа – 90º, мЛДББУ слева – 85º; аЗПрББУ справа – 85º, аЗПрББУ слева – 83º; аПДББУ справа – 82º, аПДББУ слева – 80º (рис. 3в).
По результатам контрольного обследования через 12 месяцев значения референтных линий и углов составили (рис. 3е): ДМО – 0 мм с двух сторон; мЛДБУ справа – 92º, мЛДБУ слева – 90º; мМПрББУ справа – 92º, мМПрББУ слева – 91º; мЛДББУ справа – 90º, мЛДББУ слева – 89º; аЗПрББУ справа – 85º, аЗПрББУ слева – 90º; аПДББУ справа – 85º, аПДББУ слева – 100º.
Библиографическая ссылка
Виленский В.А., Фомылина О.А., Трофимова С.И., Захарьян Е.А., Поздеев А.А. ЛЕЧЕНИЕ ПАЦИЕНТОВ С РАННИМИ СТАДИЯМИ ИНФАНТИЛЬНОЙ ФОРМЫ БОЛЕЗНИ БЛАУНТА // Современные проблемы науки и образования. 2020. № 2. ;URL: https://science-education.ru/ru/article/view?id=29639 (дата обращения: 19.05.2026).
DOI: https://doi.org/10.17513/spno.29639