Верхнечелюстная пазуха (ВЧП) является самой крупной из всех околоносовых синусов и, располагаясь билатерально в парных одноименных костях, формирует центральную часть лицевого отдела черепа [1]. Тесный контакт ее стенки с альвеолярными отростками верхней челюсти обусловливает высокую частоту одонтогенного гайморита: от 10–12% до 50–75% [1, 2], который обычно развивается как осложнение патологии пародонта, пульпита, кистообразования [3, 4], а также зубных процедур разной степени инвазивности [2, 5]. Последняя причина является превалирующей в последнее время, что обусловлено значительным ростом количества стоматологических процедур, их объема и сложности [1]. Указанные факторы определяют крайне высокий риск вовлечения в инфекционный процесс окружающих анатомических структур, который при одонтогенном верхнечелюстном синусите (ОВЧС) достигает 42,9%, нередко приводит к обструкции дыхательных путей, поражению тканей орбиты, лица, шеи, тромбозу кавернозного синуса, медиастиниту, сепсису [6–8]. Своевременная точная диагностика генеза верхнечелюстного синусита (ВЧС), его осложнений является основополагающим компонентом лечебной тактики данной категории пациентов [8, 9] и достижима за счет применения методов компьютерной томографии (КТ) [10–12]. В связи с этим важно иметь представление о возможностях и операционных характеристиках используемых диагностических методов: чувствительности, специфичности и прогностической способности (прогностической значимости).
Цель исследования: проанализировать чувствительность, специфичность и прогностическую ценность методов рентгеновской, конусно-лучевой компьютерной томографии в дифференциальной диагностике этиологии верхнечелюстного синусита.
Материалы и методы исследования. Дизайн исследования: ретроспективное одноцентровое обсервационное. Клиническая база проведения исследования: Курская областная клиническая больница. Конечной точкой исследования являлось наличие у пациентов ОВЧС. За период с 2006 по 2017 гг. были проанализированы данные компьютерной томографии головы и шеи 271 пациента средним возрастом 50,3 года, среди которых были 121 мужчина (44,6%) и 150 женщин (55,4%).
Рентгеновская компьютерная томография (РКТ) была выполнена 226 пациентам (83,4%) на двух аппаратах:
– спиральном двухсрезовом компьютерном томографе Hi Speed NX/I фирмы General Electric (напряжение на трубке – 120 кВ, сила тока – 150 мА, время сканирования – 0,8 сек, матрица реконструкции – 512х512, толщина среза 3 мм, интервал 6 мм, обработка данных осуществлялась на Advantage Work Station, программа AW 4.2);
– мультиспиральном 64-срезовом компьютерном томографе Light Speed VCT фирмы General Electric (напряжение на трубке – 120 кВ, сила тока – 120 мА, время сканирования – 0,4 сек, матрица реконструкции – 512х512. Обработка данных осуществлялась на станции Advantage Work Volume Share 2, программа AW 4.4).
В зону исследования входили лобные, верхнечелюстные, клиновидные пазухи, клетки решетчатого лабиринта и смежные анатомические структуры, такие как зубы, альвеолярный отросток верхнечелюстных пазух, полость носа, орбиты, головной мозг.
58 пациентам (21,4%) выполнялась конусно-лучевая компьютерная томография (КЛКТ) на панорамном рентгеновском аппарате ORTHOPHOS XG 3D (напряжение на трубке 60–90 кВ, сила тока 3–16 мА, время сканирования 14 сек, размер изотропного воксела 0,1 мм, размер FOV 8х8 см; обработка данных осуществлялась на Dentsply SironaSidexis 4). Объем сканирования включал одномоментный захват зубов верхней челюсти и всех околоносовых пазух. Проекция исследования стандартная. Томография в аксиальной проекции осуществлялась в положении больного стоя. Голову пациента фиксировали с помощью подбородочного упора с головодержателем. Запись полученных данных проводили на плоскостной детектор с последующей плоскостной реконструкцией.
13 (4,8%) из включенных в исследование пациентам были выполнены 2 вида изучаемых КТ-исследований.
Изучение операционных характеристик методов компьютерной томографии в дифференциальной диагностике верхнечелюстных синуситов различного генеза проводилось на основании сравнения истинных и ложных результатов диагностических процедур: РКТ и КЛКТ. С этой целью были применены следующие формулы:
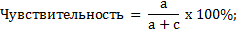
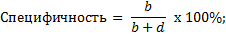
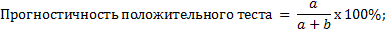
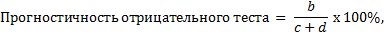
где:
a. – пациенты с ОВЧС, выявленные с помощью РКТ или КЛКТ
(подлинно положительные);
b. – пациенты с риногенным верхнечелюстным синуситом (РВЧС), имеющие положительный результат РКТ или КЛКТ на наличие ОВЧС (ложноположительные);
c. – пациенты с ОВЧС, не выявленные с помощью РКТ или КЛКТ (ложноотрицательные);
d. – пациенты с РВЧС, имеющие отрицательный результат РКТ или КЛКТ на наличие ОВЧС (подлинно отрицательные).
Статистическая обработка данных производилась с помощью программного пакета IBM SPSS Statistics 22 (Armonk, NY, USA). Описание номинальных данных осуществлялось с указанием числа случаев, их доли (%) в выборке и 95%-ного доверительного интервала (ДИ), рассчитанного по Wilson. Взаимосвязь между данными переменных оценивалась с помощью критерия χ2 Pearson. Критическим уровнем значимости (р) в исследовании признавалось значение < 0,05.
Результаты исследования и их обсуждение. Структура клинически подтвержденной основной патологии изучаемых пациентов представлена в таблице 1.
Таблица 1
Нозологическая характеристика исследуемых пациентов
|
Характеристика |
Количество случаев |
% |
|
Общее количество пациентов |
271 |
100 |
|
Основное заболевание |
||
|
Одонтогенный верхнечелюстной синусит |
159 |
58,7 |
|
Риногенный верхнечелюстной синусит |
71 |
26,2 |
|
Верхнечелюстной синусит смешанного генеза |
41 |
15,1 |
|
Острота процесса |
||
|
Острый |
51 |
18,8 |
|
Хронический |
220 |
81,2 |
|
Распространенность патологического процесса |
||
|
Моносинусит |
195 |
72,0 |
|
Полисинуит |
74 |
27,3 |
|
Пансинусит |
2 |
0,7 |
Верификация корректного диагноза методами КТ среди 200 пациентов с ОВЧС была достигнута у 185 из них (92,5%; 95%-й ДИ: 88,0–95,4%).
Результаты дифференциальной диагностики вида ВЧС, полученного с помощью РКТ, представлены в таблице 2.
Таблица 2
Результаты дифференциальной диагностики вида верхнечелюстного синусита при выполнении рентгеновской компьютерной томографии
|
Количество случаев |
Подлинный статус |
Всего |
||
|
ОВЧС |
РВЧС |
|||
|
Результат РКТ |
ОВЧС |
140 |
8 |
148 |
|
РВЧС |
15 |
63 |
78 |
|
|
Всего |
155 |
71 |
226 |
|
Таким образом, чувствительность РКТ в дифференциальной диагностике ОВЧС по результатам исследования составила: 140 / (140+15) x 100% = 90,3% (95%-й ДИ: 84,7–94,1%). Специфичность РКТ при этом = 63 / (8+63) x 100% = = 88,7% (95%-й ДИ: 79,3–94,2%) (табл. 2).
Прогностичность положительного результата в дифференциальной диагностике вида ВЧС при помощи РКТ = 140 / (140+8) х 100% = 94,6% (95%-й ДИ: 89,7–97,2%), прогностичность отрицательного = 63 / (15+63) х 100% = 80,8% (95%-й ДИ: 70,7–90,0%) (табл. 2).
Результаты КЛКТ, полученные в ходе дифференциальной диагностики вида ВЧС, представлены в таблице 3.
Таблица 3
Результаты дифференциальной диагностики вида верхнечелюстного синусита при выполнении конусно-лучевой компьютерной томографии
|
Подлинный статус |
Всего |
|||
|
ОВЧС |
РВЧС |
|||
|
Результат КЛКТ |
ОВЧС |
45 |
1 |
46 |
|
РВЧС |
0 |
12 |
12 |
|
|
Всего |
45 |
13 |
58 |
|
Чувствительность КЛКТ в дифференциальной диагностике ОВЧС по результатам исследования составила 100% (95%-й ДИ: 92,1–100%). Специфичность данного метода при этом = 12 / (1+12) х 100% = 92,3% (95%-й ДИ: 66,7–98,6%) (табл. 3).
Прогностичность положительного результата в дифференциальной диагностике вида ВЧС посредством КЛКТ = 45 / (45+1) х 100% = 97,8% (95%-й ДИ: 88,7–99,6%), а прогностичность отрицательного результата = 12 / (0+12) х 100% = 100% (95%-й ДИ: 75,8–100,0%) (табл. 3).
Сравнение показателя чувствительности РКТ и КЛКТ в дифференциальной диагностике вида ВЧС выявило статистически достоверное большее значение данной операционной характеристики у КЛКТ (χ2 = 4,3, df = 2, p = 0,017) (рис. 1).
Специфичность (χ2 = 0,16, df = 2, p = 0,702) и прогностичность положительного результата (χ2 = 0,8, df = 2, p = 0,363) изучаемых методов КТ в дифференциальной диагностике вида ВЧС статистически значимо не различались (рис. 1).
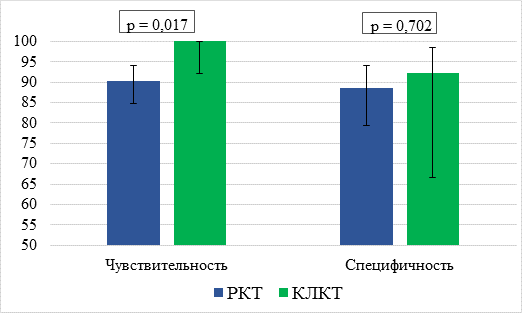
Рис. 1. Оценка показателей чувствительности и специфичности методов КТ в дифференциальной диагностике вида верхнечелюстного синусита
Кроме того, проведенный анализ также выявил наибольшее количество ложноотрицательных результатов КТ при смешанном (рино- и одонтогенном) характере происхождения ВЧС (χ2=227,1, df =2, p<0,001), что определяло значительные трудности его дифференциальной диагностики (табл. 4).
Таблица 4
Оценка генеза верхнечелюстного синусита на основе КТ-исследований
|
Количество случаев |
Происхождение инфекции |
Р |
|||
|
одонтогенное |
риногенное |
смешанное |
|||
|
Результат КТ |
Наличие ОВЧС |
144 |
8 |
15 |
< 0,001 |
|
Отсутствие ОВЧС |
15 |
63 |
26 |
||
|
Всего |
159 |
71 |
41 |
||
Определение генеза ВЧС в современных условиях является ключом к его лечению и профилактике рецидивов заболевания [1, 13]. В ходе настоящего исследования были дифференциально изучены диагностические возможности методов рентгеновской и конусно-лучевой КТ, примененные для достижения данной цели.
Следует отметить, что при большей чувствительности метода КЛКТ при верификации одонтогенного генеза ВЧС (выявлении причинных зубов, плотных включений, инфекционного поражения пародонта, корней) при меньшей лучевой нагрузке на пациента он характеризуется ограниченным костными структурами объемом визуализации [11, 14] (рис. 2-4). Этого нельзя сказать о РКТ, выполнение которой расширяет диагностический поиск, давая возможность оценить состояние мягкотканых структур головы и шеи [10, 15] (рис. 5-7). Эта особенность подчеркивает взаимодополняющее значение изучаемых методов КТ в достижении точной идентификации вида, этиологии, распространенности воспалительного процесса, то есть в постановке корректного, полноценного диагноза, непосредственным образом влияющего на результаты лечения ОВЧС и его осложнений [9, 10, 13].
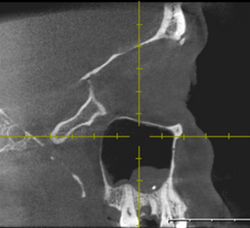
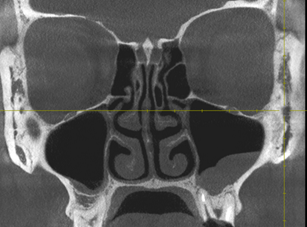
Рис. 2. КЛКТ. Инородное тело (пломбировочный материал) левой верхнечелюстной пазухи
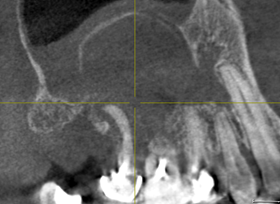
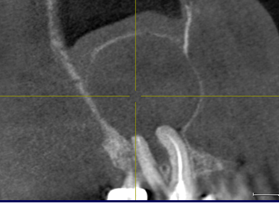
Рис. 3. КЛКТ. Распространенный гранулематозный периодонтит
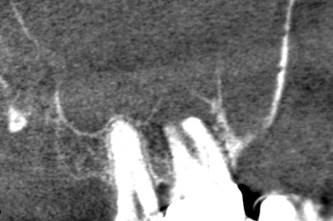
Рис. 4. КЛКТ. Гранулематозный периодонтит 17-го зуба, периодонтальная фистула
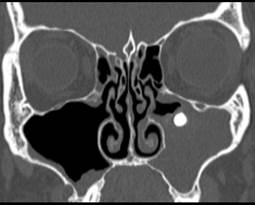
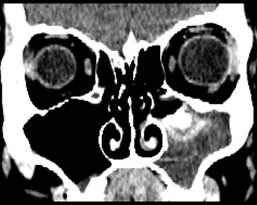
Рис. 5. Пациентка Г. 32 л. РКТ. Пломбировочный материал в центре грибкового тела
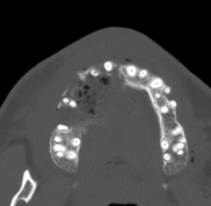
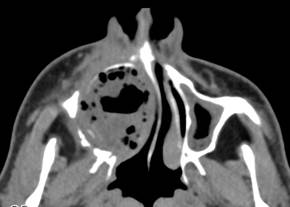
Рис. 6. РКТ. Нагноение правосторонней одонтогенной кисты
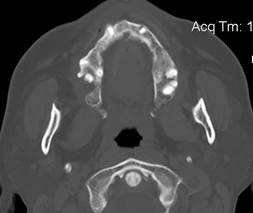
Рис. 7. РКТ. Гранулематозный периодонтит 16-го зуба
Заключение. С целью повышения точности и скорости лучевой диагностики одонтогенных заболеваний ЛОР-органов исследованием первой линии мы предлагаем считать РКТ с включением в зону сканирования лобных, верхнечелюстных, клиновидных пазух, клеток решетчатого лабиринта и смежных анатомических структур: зубов, альвеолярного отростка верхней челюсти, верхнечелюстных пазух, полости носа, орбиты, головного мозга. При наличии высокой вероятности одонтогенного происхождения ЛОР-заболеваний целесообразным является уточнение топического диагноза за счет конусно-лучевой компьютерной томографии. Сочетанное выполнение РКТ и КЛКТ, по нашему мнению, показано пациентам с рецидивирующим, резистентным к проводимому лечению ВЧС, а также пациентам в тяжелом состоянии с признаками развития жизнеугрожающих осложнений основного заболевания для наиболее точной и быстрой идентификации вида, этиологии и распространенности воспалительного процесса, необходимой для корректных и своевременных лечебных мероприятий.
Библиографическая ссылка
Кривопалов А.А., Глазьев И.Е., Пискунов И.С., Шамкина П.А. СРАВНИТЕЛЬНАЯ ХАРАКТЕРИСТИКА МЕТОДОВ РЕНТГЕНОВСКОЙ И КОНУСНО-ЛУЧЕВОЙ КОМПЬЮТЕРНОЙ ТОМОГРАФИИ В ДИФФЕРЕНЦИАЛЬНОЙ ДИАГНОСТИКЕ ОДОНТОГЕННОГО ВЕРХНЕЧЕЛЮСТНОГО СИНУСИТА И ЕГО ОСЛОЖНЕНИЙ // Современные проблемы науки и образования. 2020. № 1. ;URL: https://science-education.ru/ru/article/view?id=29567 (дата обращения: 26.05.2026).
DOI: https://doi.org/10.17513/spno.29567



