Дилатационная кардиомиопатия (ДКМП) является самой распространенной (60% всех кардиомиопатий) и встречается во всех странах мира с частотой 5–8 случаев на 100000 населения. В частности, в США регистрируется 36 случаев на 100000 населения. Среди лиц негроидной расы и мужчин частота ДКМП в 2,5 раза выше, чем среди лиц европеоидной расы и женщин. Прогноз у пациентов с клиническими признаками сердечной недостаточности (СН) неблагоприятный. Уровень смертности составляет от 25% до 30% в год. После установления диагноза погибают 60–75% больных ДКМП в течение первых 5 лет [1]. Среди всех видов кардиомиопатий доля ДКМП составляет 50–60% [2].
ДКМП – наиболее часто встречающаяся форма кардиомиопатий с самым неблагоприятным прогнозом, характеризующаяся наличием дилатации, систолической дисфункции левого желудочка и истончением миокарда при отсутствии других заболеваний миокарда, расширением камер сердца, нарушением его сократительной функции и прогрессирующей хронической сердечной недостаточностью (ХСН). Для ДКМП характерно также развитие тромбоэмболий и внезапной смерти [3].
У больных с ХСН имеется склонность к гиперкоагуляции, стазу крови и повышенному тромбообразованию в полостях сердца, в том числе в левом желудочке (ЛЖ), поэтому они составляют группу высокого риска развития тромбоэмболических осложнений, в том числе заканчивающихся фатально [4, 5, 6]. У больных с ДКМП риск эмболических осложнений находится в пределах от 1% до 3,5% ежегодно и зависит от тяжести систолической дисфункции [7, 8].
Специфической этиопатогенетической терапии идиопатической ДКМП не существует. Основными целями терапии ДКМП являются замедление прогрессирования ХСН согласно Клиническим рекомендациям ОССН, РКО и РНМОТ по диагностике и лечению ХСН и улучшение прогноза [5].
Все чаще при неэффективности консервативной терапии ДКМП решается вопрос о трансплантации сердца, выживаемость при этом вмешательстве, по различным данным, составляет более 70% через 10 лет [9].
Есть данные о лечении стволовыми клетками (селективная клеточная терапия – трансплантация скелетно-мышечных или стволовых клеток). Однако в настоящее время вопрос подобной терапии исследован недостаточно и находится в фазе активных клинических испытаний. Прогноз при ДКМП остается условно неблагоприятным. Успехи в лечении привели к существенному увеличению выживаемости при этой форме КМП [10].
Клинический пример. Больной С., 41 года поступил в кардиологическое отделение ГБУЗ РМ «МРЦКБ» г. Саранска с жалобами на одышку при незначительной физической нагрузке, чувство нехватки воздуха в горизонтальном положении, сопровождающееся сухим кашлем, отеки нижних конечностей, общую слабость. АД повышается около 7 лет, макс. САД 180 мм рт. ст., адаптирован к АД 140 и 90 мм рт. ст. Полная блокада левой ножки пучка Гиса (ПБЛНПГ) на ЭКГ регистрируется около 6 лет. По поводу сердечно-сосудистых заболеваний в условиях стационара не обследовался и не лечился. В 2013 г. обследовался в нефрологическом отделении ГБУЗ РМ «МРЦКБ», диагностирован хронический гломерулонефрит, смешанный вариант, активность III степени, проводилась иммуносупрессивная терапия циклофосфаном и метипредом. Рекомендациям по контролю анализов не следовал, лекарственной терапии не придерживался. Амбулаторно нерегулярно принимает моноприл и андипал при повышении АД. Инфаркт миокарда, сахарный диабет в анамнезе отрицает. За 2–3 недели до госпитализации появились прогрессирующая одышка, повышенная утомляемость, сухой кашель. В поликлинике по месту жительства врачом-терапевтом указанные клинические симптомы были расценены как проявление респираторной инфекции. Назначенная терапия (антибиотики, муколитики, народные средства) привела к улучшению симптомов: температура тела нормализовалась, кашель несколько уменьшился, а потом возобновился, одышка и тахикардия сохранялись, стали нарастать отеки на нижних конечностях. После проведенных обследований (результаты представлены ниже) 04.04.2019 г. госпитализирован в кардиологическое отделение № 1 ГБУЗ РМ МРЦКБ. Анамнез жизни: материально-бытовые условия удовлетворительные. Не курит. Родители живы, по поводу заболеваний ССС амбулаторно не наблюдаются. Двое детей – здоровы. Перенесенные заболевания: простудные, ангина, аппендэктомия в 1997 г., хронический гломерулонефрит с 2013 г. Трансфузионный анамнез: Кровь (ее компоненты) и кровезаменители не переливали (со слов пациента). Аллергологический анамнез: не отягощен. Объективно при госпитализации в стационар: Общее состояние средней степени тяжести. Сознание ясное. Адекватен. Питание повышенное. ИМТ – 31,1 кг/м². Положение – склонность к ортопноэ. Кожные покровы цвета загара с сероватым оттенком, сухие. При исследовании периферических лимфатических узлов их увеличения не выявлено. Наблюдались отеки голеней и стоп. Щитовидная железа не пальпируется. Костно-мышечный аппарат без видимой патологии. Дыхательная система. Грудная клетка обычной формы. При перкуссии легких – перкуторный звук легочный, притуплен в нижних отделах, больше справа. При аускультации легких выявлены жесткое дыхание, ослабленное в нижних отделах с обеих сторон, единичные мелкопузырчатые хрипы в нижних боковых отделах с обеих сторон, ЧДД – 20 в минуту. SpO2 = 97%. Сердечно-сосудистая система. Область сердца не изменена. Верхушечный толчок в V межреберье. Границы относительной сердечной тупости: правая на 1,0 см кнаружи от правого края грудины в IV м/р, верхняя в III м/р слева от грудины, левая на 1,5 см кнаружи от левой срединно-ключичной линии V м/р. Аускультативно – тоны сердца приглушены, ритм сердца правильный, ЧСС – 110 уд. в минуту; АД – 140/100 мм рт. ст. Система органов пищеварения. Слизистые оболочки ротовой полости чистые, влажные. Язык обложен у корня белым налетом. Живот при пальпации мягкий, безболезненный. Печень выступает из-под края правой реберной дуги на 5 см. Селезенка не пальпируется. Почки и мочевыводящие пути. При осмотре поясничная область не изменена. Пальпаторно почки не прощупываются. Симптом Пастернацкого отрицательный с обеих сторон. Результаты догоспитальных исследований: ЭКГ от 04.04.2019 г.: синусовая тахикардия с ЧСС – 110 уд/мин. Горизонтальное положение ЭОС. Регистрируется полная БЛНПГ (рис. 1).
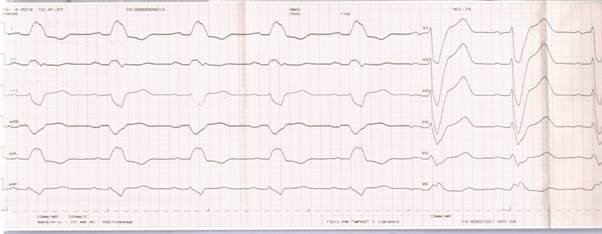
Рис. 1. ЭКГ больного С., 41 год
Общий анализ крови от 04.04.2019 г.: НВ – 159 г/л, лейкоциты 9,8х10*9/л. ЭХО-КС от 04.04.2019 г. (ЦРБ): Заключение: Кардиомегалия (дилатация всех камер сердца). Снижение глобальной сократимости миокарда ЛЖ (УО – 74 мл, ФВ – 29%). Нарушение сократимости ЛЖ (передне-перегородочно-боковых стенок в апикальном отделе, средних отделов). Тромб верхушки ЛЖ 47×21 мм, фиксирован основанием к стенке ЛЖ. Митральная регургитация (МР) 2-й степени. Выраженная легочная гипертензия, СДЛА – 68,4 мм рт. ст. Гидроперикард. В обеих плевральных полостях свободная жидкость: слева – незначительное количество, справа – до X ребра. УЗИ органов брюшной полости и почек от 04.04.2019 г. (ЦРБ): Заключение: Гепатомегалия. Диффузные изменения паренхимы печени. Неспецифические изменения синусов почек. В динамике патологических изменений показателей анализа крови не выявлено. Биохимический анализ крови от 05.04.2019 г.: Сахар крови в пределах нормы (4,0 ммоль/л), протеинограмма без изменений (общий белок – 74 г/л, альбумины – 56%, α1-глобулины – 4%, α2-глобулины – 11%, β-глобулины – 12%, γ-глобулины – 17%), Cа2+ – 1,97 ммоль/л, фосфор – 1,35 ммоль/л, СРБ (-), АЧТВ – 36,1 сек, ПТИ – 102%, ТВ – 13,4 сек, фибриноген – 4,79 г/л, антитромбин III – 105%. МНО от 11.09.2019 г.: 0,99 условных единиц. Биохимический анализ крови от 08.04.2019 г.: общий белок – 68 г/л, альбумины – 56%, α1-глобулины – 4%, α2-глобулины – 11%, β-глобулины – 12%, γ-глобулины – 17%, альбумин – 42 г/л, мочевина – 10,6 ммоль/л, креатинин – 199 мкмоль/л, общий холестерин – 4,88 ммоль/л, триглицериды – 1,26 ммоль/л, ЛПНП – 3,15 ммоль/л, ЛПВП – 1,08 ммоль/л. К+ – 4,0 ммоль/л, Na+ –139 ммоль/л, Cа2+ – 2,3 ммоль/л, магний – 0,82 ммоль/л, АСТ – 28 Е/л, АЛТ – 32 Е/л, АЧТВ – 33,6 сек. Биохимический анализ крови от 15.04.2019 г.: мочевина – 7,5 ммоль/л, креатинин – 167 мкмоль/л. МНО 1,1 условной единицы. МНО 1,29 условной единицы (18.04.2019 г.). МНО 1,44 условной единицы (19.04.2019 г.). В общем анализе мочи наблюдался мочевой синдром: удельный вес – 1010, белок 0,48 мг/л, эпителий плоский – 0–1 в поле зрения, эритроциты измененные – 8–10 в поле зрения, лейкоциты – 0–1 в поле зрения, цилиндры гиалиновые – 0–1 в поле зрения, ураты. Суточная потеря белка от 06.04.2019 г.: 0,3 г/сут. Скорость клубочковой фильтрации от 05.04.2019 г.: Креатинин крови – 199 мкмоль/л, возраст – 41 год. СКФ по формуле CKD-EPI = 35 мл/мин/1,73 м2. Скрининг на аутоиммунные системные заболевания: антитела к нативной ДНК – отрицательно; антитела к денатурированной ДНК – отрицательно; антитела к нуклеосомам кл. Z – 1 Е/мл; ИФА крови на волчаночные АТ – 0,25 Е/мл. Рентгенограмма органов грудной клетки выявила кардиомегалию (увеличение кардиоторакального индекса, смещение границ сердца влево, выбухание дуги правого предсердия), картину застойных изменений в МКК. Проведено определение генетических полиморфизмов генов, влияющих на подбор дозы варфарина (табл. 1). Генетических изменений, влияющих на подбор дозы варфарина, выявлено не было. Целевое значение МНО (2–3 условные единицы) было достигнуто через 3 недели от начала приема варфарина, доза которого составила 11,25 мг, МНО от 27.04.2019 г.: 2,4 условной единицы.
Таблица 1
Результаты определения генетических полиморфизмов генов,
влияющих на подбор дозы варфарина
|
Ген |
Полимофизм |
Генотип |
||
|
«Нормальная гомозигота» |
«Мутантная гомозигота» |
«Гетерозигота» |
||
|
CYP2C9 |
430 C|T (аллель CYP2C9*2) |
C|C обнаружена |
T|T |
C|T |
|
CYP2C9 |
1074 А|С (аллель CYP2C9*3) |
A|A обнаружена |
C|C |
F|C |
|
VKORC1 |
1173 С/Т |
1173 C|C (–1639|3673 G|G)* обнаружена |
1173 T|T (–1639|3673 A|A)* |
1173 C|T (–1639|3673 G|A)* |
|
CYP4F2 |
1297 С/Т (аллель CYP4F2•3) |
C|C обнаружена |
T|T |
C|T |
|
GGCX |
rs 11676382 G|G |
C|C обнаружена |
G|G |
G|G |
|
CYP2C9 |
818 delA (аллель CYP2C9*6) |
A|A обнаружена |
delA |
delA |
|
CYP2C9 |
1080 C|G (аллель CYP2C9*5) |
обнаружена |
G|G |
G|G |
· – обозначение, используемое в международном ресурсе www.WarfarinDosing.org.
КТ органов грудной клетки от 10.04.2019 г.: Заключение: КТ-картина участков плевропневмофиброза левого легкого, двустороннего гидроторакса малого объема, кардиомегалии, гидроперикарда, дилатации легочного ствола. Дегенеративно-дистрофические изменения грудного отдела позвоночника. ЭХО-КС от 05.04.2019 г. (рис. 2): Аорта: В-режим: фиброзное кольцо – 23 мм (N – 22–38 мм), синус Вальсальвы – 36 мм, сино-тубулярное соединение – 31 мм, восходящий отдел аорты – 36 мм (N – 21–40 мм). Аортальный клапан: В-режим – клапан трехстворчатый, ММ-режим – раскрытие створок – 21 мм. D-режим: регургитация – 0-й степени, Vmax – 65 см/сек, PG – 1,7 мм рт. ст. (N – до 10 мм рт. ст.). Легочная артерия: В-режим: диаметр – 30 мм (N – до 29 мм). D-режим: Vmax – 70 см/сек, PG – 2,0 мм рт. ст. (N – до 10 мм рт. ст.), регургитация – 1-й степени. Левое предсердие: объем – 100 мл (N – 40–60 мл). Правый желудочек – 46 мм (N – до 30 мм в парастернальной позиции, в апикальной – до 36 мм). Правое предсердие: объем – 121 мл (N – 40–60 мл). Толщина передней стенки правого желудочка – 4 мм (N – до 5 мм). Межпредсердная перегородка: В-режим – норма; ЦДК – норма. Левый желудочек: по Симпсону: КДО –391 мл, КСО – 343 мл, УО – 48 мл, ФВ – 12%. По Тейхольцу: КДР – 82 мм (N – 36–56 мм), КСР – 75 мм, КДО – 368 мл, КСО – 306 мл, УО – 61 мл, ФВ – 16%. LVmassd – 257 г, LVmasss – 293 г, индекс LVmassd – 112,23 г/м2, индекс LVmasss –127,95 г/м2. Межжелудочковая перегородка: В-режим – норма; ЦДК – норма. МЖП в диастолу – 12 мм (N до 11 мм), ЗСЛЖ в диастолу – 8 мм (N до 11–12 мм). Митральный клапан: створки не утолщены, движение разнонаправленное. Площадь атриовентрикулярного отверстия (Smva) – В-режим – норма; D-режим: Е max – 68 см/сек, регургитация 1-й степени. Трикуспидальный клапан: створки не утолщены, движение разнонаправленное. Регургитация – 2-й степени. Vmax – 337 см/сек, СДЛА(max) – 60 мм рт. ст. (N – менее 30 мм рт. ст.). Перикард: сепарация листков перикарда за ЗС – 9 мм, ПС – 4 мм. Дополнительно: в области верхушки пристеночные гиперэхогенные включения размером 38х12 мм, 22х12 мм. Заключение: Значительная легочная гипертензия. Незначительная гипертрофия МЖП. Признаки пристеночных тромбов в области верхушки. При осмотре по короткой оси преимущественно по заднебоковой поверхности лоцируются множественные гиперэхогенные структуры вытягивающиеся – множественные сосочковые мышцы – амилоидоз? Некомпактный миокард? Дилатация всех камер сердца. Диффузный гипокинез. Резко выраженное снижение глобальной сократимости ЛЖ по Симпсону – УО – 48 мл, ФВ – 12%, по Тейхольцу – УО – 61 мл, ФВ – 16%. Диастолическая дисфункция ЛЖ. Незначительная регургитация на МК, ЛК, умеренная на ТК. В полости перикарда около 150 мл жидкости. В плевральных полостях свободная жидкость: справа ~400 мл, слева ~100 мл.
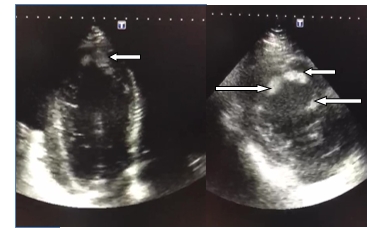
Рис. 2. ЭХОКС больного С. при поступлении в стационар (стрелками указаны места локализации тромбов в полости ЛЖ)
ЧП ЭХОКС от 10.04.2019 г.: Заключение: По сравнению с осмотром от 05.04.2019 г. отмечается положительная динамика: уменьшение полостей сердца, отсутствие легочной гипертензии, незначительное улучшение сократимости. В области верхушки появились подвижные гиперэхогенные включения размером 29х12 мм, 39х13 мм – тромбы. Незначительная гипертрофия МЖП. Эхогенность сосочковых мышц снизилась до нормальной. Складывается впечатление о некомпактном миокарде. Дилатация всех камер сердца. Диффузный гипокинез. Резко выраженное снижение глобальной сократимости ЛЖ по Симпсону – УО – 60 мл, ФВ – 19%, по Тейхольцу – УО – 97 мл, ФВ – 28%. Диастолическая дисфункция ЛЖ. Незначительная регургитация на МК, ЛК, ТК. В полости перикарда около 100 мл жидкости. ХМ-ЭКГ от 17.04.2019 г.: Заключение: Обследование проведено в условиях стационара. За время суточного мониторирования ЭКГ регистрируется синусовый ритм с частотой ритма в дневные часы 55–94 (средняя 70) уд/мин, в ночные часы 47–72 (средняя 60) уд/мин. ЧСС в течение суток в пределах возрастной нормы. Максимальный R-R-интервал – 1568 мсек (01:34) – постэктопическая пауза. Полная блокада левой ножки пучка Гиса. В течение суток наблюдалось удлинение корригированного QT-интервала свыше 450 мсек в течение 13 часов 32 минут. Интервал PQ в пределах нормы. Циркадный индекс ЧСС снижен – 117%. За период исследования регистрируются одиночные полиморфные желудочковые экстрасистолы – 602 ЖЭС/сут., парные полиморфные ЖЭС – 6 за сутки и одиночные наджелудочковые экстрасистолы – 10 НЖЭС/сут. Динамического смещения сегмента ST не обнаружено. Офтальмоскопия выявила ангиодистонию. Консультация нефролога от 08.04.2019 г.: Диагноз: Хронический гломерулонефрит, смешанный вариант, активность II ст., обострение. ХБП С3б (СКФ – 35 мл/мин). ХПН I степени (уремия, креатинин – 169 ммоль/л от 05.04.2019 г., артериальная гипертензия III степени, риск IV). Заключение по данным селективной коронароангиографии от 12.04.2019 г.: атеросклеротического поражения коронарных артерий не выявлено (табл. 2).
Таблица 2
Результаты селективной коронароангиографии больного С.
|
Тип коронарного кровоснабжения |
правый |
|
Ствол ЛКА |
проходим |
|
ПНА |
проходима |
|
ОА |
проходима |
|
ПКА |
проходима |
Заключительный диагноз: Основной: Дилатационная кардиомиопатия.
Осложнение основного заболевания: Нарушение проводимости по типу полной блокады ЛНПГ. ХСН IIБ степени, III ФК. Сердечная астма. Тромб верхушки ЛЖ.
Сопутствующие заболевания: Хронический гломерулонефрит, смешанный вариант, активность II степени, обострение. ХБП С3б (СКФ – 35 мл/мин). ХПН I степени (уремия, креатинин – 199 ммоль/л от 05.04.2019 г., артериальная гипертензия III степени, риск IV).
Лечение, проведенное в стационаре: диета, предусмотренная для больных с наличием признаков ХСН: с ограничением соли, жидкости, животных жиров, энергетической ценности рациона; лозап 50 мг 2 раза в день, бисопролол 1,25 мг утром, торасемид 10 мг утром, гепарин 5000 МЕ п/к живота по схеме, ацекардол 100 мг вечером затем варфарин 11,25 мг (4 т. + ½ т.) в 19:00,фуросемид в/в струйно, дигоксин 0,025%-ный 1,0 в/в, затем дигоксин 0,00025 мг ½ т. утром, рибоксин 2%-ный 10,0 в/в, омепразол 20 мг в обед за 30 мин до еды. Проведенная терапия улучшила самочувствие больного, уменьшились клинические признаки СН: одышку больной не отмечал, утомляемость уменьшилась, сердцебиение не беспокоило, отеки нижних конечностей не наблюдались, вес снизился, повысился функциональный класс ХСН до II, застойные хрипы в легких не выслушивались, ЧСС – 68 уд/мин. При контрольном ЭХО-КГ исследовании через две недели со дня поступления пациента в стационар отмечалось исчезновение признаков тромба ЛЖ при сохраняющейся дилатации и выраженной систолической дисфункции последнего (незначительная гипертрофия МЖП, дилатация всех камер сердца, диффузный гипокинез, выраженное снижение глобальной сократимости ЛЖ (УО – 115 мл, ФВ – 35%)).
Учитывая наличие большого количества предикторов смертности (кардиоторакальный индекс >50%, ФВ ЛЖ <25%, СИ <2,5 л/мин/м², глобальное снижение сократимости, повышенная сферичность ЛЖ, ритм галопа, правожелудочковая СН, блокада левой ножки пучка Гиса, давление заклинивания в легочной артерии >20 мм рт. ст., легочная гипертензия), больной был проконсультирован в ФГБУ «Национальный медицинский исследовательский центр трансплантологии и искусственных органов имени академика В.И. Шумакова» в июне 2019 г. Учитывая данные Эхо-КС от 10.06.2019 г.: Аорта на уровне фиброзного кольца – 23 мм (N – 22–38 мм), восходящий отдел аорты 34 мм (N – 21–40 мм). Левое предсердие – 5,1x5,6 см. Правый желудочек – 3,1 см, правое предсердие – 4,6x5,4 см. ТЗСЛЖ – 0,9 см. Межпредсердная перегородка – 1,0 см. Левый желудочек: по Симпсону: КДО – 244 мл, КСО – 195 мл, УО – 49 мл, ФВ – 20%. Патологические образования – нет. Жидкость в полости перикарда – нет. Локальная сократимость левого желудочка: диффузный гипокинез. АК: створки без особенностей, расхождение створок достаточное, степень регургитации 0. ДЭХО-КГ: пиковый градиент 0 мм рт. ст. МК: створки уплотнены. Движение створок М-образное, пик А отсутствует, степень регургитации I–II. ТК: створки без особенностей, движение створок М-образное, степень регургитации – I. Давление в легочной артерии 25 мм рт. ст. Заключение: на фоне медикаментозной терапии сердечная недостаточность компенсирована. Рекомендовано продолжить медикаментозную терапию под наблюдением кардиолога по месту жительства. Повторная консультация через 6 месяцев. Требуется консультация аритмолога для решения вопроса о необходимости имплантации ресинхронизирующего устройства с функцией дефибрилляции.
Обсуждение. В статье рассмотрен случай ДКМП, при котором не удалось установить этиологию заболевания, но консервативная тактика ведения пациента позволила добиться компенсации признаков ХСН и лизиса тромба полости ЛЖ комбинированной антикоагулянтной терапией без осложнений. Разработана дальнейшая тактика ведения пациента с амбулаторным наблюдением кардиолога, последующей консультацией аритмолога для решения вопроса о необходимости имплантации ресинхронизирующего устройства с функцией дефибрилляции.
Таким пациентам показано назначение пероральной антикоагулянтной терапии в течение как минимум трехмесячного периода (у больных с фибрилляцией предсердий — постоянно) с поддержанием среднего уровня гипокоагуляции ((МНО) — в пределах 2,0–3,0) [11-13].
На протяжении десятилетий применение варфарина является базисом постоянной антикоагулянтной терапии для предотвращения вторичных тромботических осложнений и системных эмболий у пациентов с высоким риском их развития [14].
Заключение. Данный клинический случай еще раз позволяет убедиться в том, что применение комбинированной антикоагулянтной терапии в виде гепарина и варфарина у больного дилатационной кардиомиопатией с хронической сердечной недостаточностью и тромбом ЛЖ делает возможным растворение его без тромбоэмболических осложнений. Достигнутый на фоне медикаментозной терапии регресс клинических признаков сердечной недостаточности дает возможность продолжить медикаментозную терапию под наблюдением кардиолога по месту жительства с консультацией аритмолога для решения вопроса о необходимости имплантации ресинхронизирующего устройства с функцией дефибрилляции.
Библиографическая ссылка
Гуранова Н.Н., Усанова А.А., Фазлова И.Х., Куняева Т.А., Матреночкина Е.В. УСПЕШНОЕ ЛИЗИРОВАНИЕ ТРОМБА ЛЕВОГО ЖЕЛУДОЧКА ПРИ ДИЛАТАЦИОННОЙ КАРДИОМИОПАТИИ АНГИКОАГУЛЯНТНОЙ ТЕРАПИЕЙ // Современные проблемы науки и образования. 2020. № 1. ;URL: https://science-education.ru/ru/article/view?id=29537 (дата обращения: 15.05.2026).
DOI: https://doi.org/10.17513/spno.29537



