Заворот сигмовидной кишки (ЗСК) является наиболее распространенной формой заворота и может достигать 15% от всех видов странгуляционной кишечной непроходимости.
Невзирая на достижения последних десятилетий в неотложной хирургии и интенсивной терапии, трудно признать удовлетворительными результаты лечения заворота сигмовидной кишки. На фоне основных острых хирургических заболеваний органов брюшной полости острая кишечная непроходимость, обусловленная сигмовидным заворотом, продолжает сопровождаться высокими процентами летальности, достигая 14-16%. А в случаях некроза сигмовидной кишки летальность может достигать 70-78%.
Доминирующими причинами высокой летальности и гнойно-септической осложняемости (25-80%) являются преобладание лиц пожилого и старческого возраста, поздняя обращаемость больных и значительный процент диагностических ошибок, а также неидеальных тактических решений на всех этапах лечения [1].
Цель исследования: улучшение результатов диагностики и лечения заворота сигмовидной кишки путем оценки значимости различных диагностических показателей и лечебных методов, применяемых при этой патологии.
Материал и методы исследования
Представляемое исследование основано на анализе результатов комплексного обследования и лечения 119 пациентов Национального хирургического центра Кыргызской Республики, страдавших заворотом сигмовидной кишки и получивших комплексное лечение в период с 2004 по 2017 г.
Соотношение хирургического и консервативного лечения пациентов с заворотом сигмовидной кишки составило 61 (51,3%) к 58 (48,7%) соответственно (табл. 1), в 78,8% случаев хирургические вмешательства были произведены в экстренном порядке (табл. 2). Всем пациентам, подвергнувшимся хирургическому лечению, вне зависимости от срочности вмешательства была произведена резекция сигмовидной кишки, так как, по нашему мнению, заворот сигмовидной кишки является показанием для этого вида операции.
Таблица 1
Виды лечения у больных с заворотом сигмовидной кишки
|
Вид лечения |
Количество больных |
|
|
n |
% |
|
|
Консервативное |
58 |
48,7 |
|
Оперативное |
61 |
51,3 |
|
Всего |
119 |
100 |
Таблица 2
Соотношение срочности хирургических вмешательств
|
Срочность хирургических вмешательств |
Количество операций |
Смертность |
||
|
n |
% |
n |
% |
|
|
Экстренные операции |
48 |
78,7 |
10 |
20,8% |
|
Срочные операции |
13 |
21,3 |
1 |
7,7% |
|
Итого |
61 |
100 |
11 |
18% |
Наиболее молодой из пациентов был в возрасте 31 года, самому пожилому было 87 лет. Средний возраст лиц мужского пола составил 68 лет, женского – 66 лет. В большинстве случаев возраст больных составлял более 60 лет (табл. 3).
Таблица 3
Сравнительная характеристика больных
|
Показатели |
Количество больных |
||
|
n |
% |
||
|
Пол |
Мужчины |
74 |
62,6 |
|
Женщины |
45 |
37,4 |
|
|
Начало заболевания |
Острое |
48 |
40,2 |
|
Подострое |
71 |
59,8 |
|
|
Время от начала заболевания |
до 6 часов |
33 |
27,1 |
|
от 6 до 24 часов |
39 |
33,6 |
|
|
Позже 24 часов |
47 |
39,3 |
|
|
Тяжесть состояния |
II |
58 |
48,6 |
|
III |
48 |
40,2 |
|
|
IV |
13 |
11,2 |
|
|
Операции в анамнезе |
Имелись |
70 |
58,9 |
|
Не имелись |
49 |
41,1 |
|
|
Сопутствующие заболевания |
Сердечно-сосудистой системы |
115 |
96,3 |
|
Желудочно-кишечного тракта |
99 |
83,2 |
|
|
Эндокринной системы |
41 |
34,6 |
|
|
Дыхательной системы |
84 |
71,0 |
|
|
Мочеполовой системы |
45 |
37,4 |
|
|
Нервной системы |
39 |
32,7 |
|
|
Симптомы заворота |
Болевой синдром |
119 |
100,0 |
|
Вздутие живота |
113 |
95,3 |
|
|
Симптом «косого живота» |
79 |
66,4 |
|
|
Задержка стула и газов |
90 |
75,7 |
|
|
Тошнота, рвота |
37 |
30,8 |
|
|
Пустая ампула прямой кишки |
96 |
80,4 |
|
|
Всего больных |
119 |
100,0 |
|
Среди наших пациентов было больше мужчин. Чаще всего госпитализации подвергались больные после 6 часов от начала заболевания. У 70 (58,9%) больных в анамнезе имели место операции на органах брюшной полости. У 115 (96,6%) больных выявлены сопутствующие заболевания. Преобладала патология сердечно-сосудистой и дыхательной систем, эндокринной и нервной систем, желудочно-кишечного тракта.
Общеклинические и лабораторные исследования были проведены у всех 119 пациентов. Рентгенологическая диагностика включала в себя следующие методы: обзорная рентгенография брюшной полости, ирригоскопия и исследование пассажа бария по желудочно-кишечному тракту. Обзорную рентгенографию брюшной полости производили по стандартной методике на аппарате Apollo DRF производства фирмы Villa Sistemi Medicali (Италия). Использовали пленки Retina размером 30х40. При выполнении ирригоскопии применялась классическая триада: 1 - тугое наполнение; 2 - изучение рельефа (полное опорожнение); 3 - двойное контрастирование. Всего произведено 220 обзорных рентгенографий брюшной полости. У 67 больных исследование проводилось в динамике неоднократно, всего 168 раз.
Кроме того, проводилось ультразвуковое исследование брюшной полости (Siemens Sonoline G50), эндоскопические исследования для осмотра верхних отделов ЖКТ и толстой кишки (Olympus PCF-20), а также морфологическое исследование резецированных отделов кишки. При необходимости применялись компьютерная томография (Philips-Neusoft NeuViz 16).
Категориальные переменные представлены в виде долей в процентах. Статистический анализ полученных данных проводился с помощью компьютерных программ Statistica и Microsoft Excel. За достоверные принимались отличия при р<0,05.
Результаты исследования и их обсуждение
Предрасполагающими факторами ЗСК могли явиться более длинная и более широкая брыжейка толстой кишки, а также высокое содержание клетчатки в принимаемой пище [2].
У лиц пожилого и старческого возраста наиболее частой причиной ЗСК являлся хронический запор. Также среди причин отмечались спаечный процесс в брюшной полости, злоупотребление слабительными препаратами и диабет. В более молодом возрасте ЗСК чаще ассоциировался с мегаколоном, причинами которого являются болезнь Гиршпрунга или болезнь Шагаса [3].
Основными симптомами заболевания являлись боли в животе, вздутие живота, рвота, неотхождение газов и стула.
При осмотре у пациентов отмечалось вздутие живота, часто определялись перитонеальные симптомы. У 45 (37,8%) пациентов в анамнезе имели место эпизоды не перемещающегося асимметричного относительно устойчивого вздутия живота, определяемого на ощупь и заметного на глаз (симптом Валя). Рентгеноскопия органов брюшной полости самостоятельно послужила диагностическим индикатором в 79 (66,4%) случаях. Наиболее часто встречавшимся признаком R-логической картины явилась «изогнутая внутренняя трубка» или «кофейное зерно», которое показывало объемное вздутие толстой кишки (рис. 1). При наличии несостоятельности илеоцекального клапана имело место также вздутие тонкой кишки. При необходимости дополнительных лучевых методов диагностики применялись компьютерная томография (КТ) или бариевая R-графия кишечника. Бариевая R-графия кишечника может повысить точность диагностики вплоть до 100%. Симптомы дилатации толстой кишки при R-графии также могут быть признаками опухолевого процесса или мегаколона, которые необходимо исключить. Проведение последующей эндоскопической декомпрессии может идентифицировать новообразования. Наличие мегаколона у пациентов с заворотом сигмовидной кишки может изменить хирургический подход, так как наличие мегаколона ведет к увеличению возможности рецидива после сигмовидной колэктомии [4].
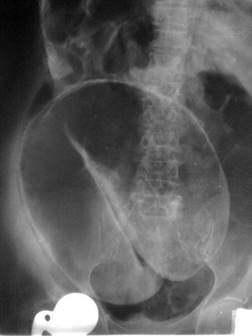
Рис. 1. R-логический признак заворота сигмовидной кишки «кофейное зерно»
Что касается лечения, то с момента введения эндоскопической деторсии в 40-х годах ХХ века этот метод, наряду с последующей резекцией сигмовидной кишки, стал основным подходом в лечебной тактике при ЗСК. В нашем исследовании деторсионный метод был применен в 35 случаях, из которых в 24 (68,6%) удалось достигнуть деторсии сигмовидной кишки. Деторсия выполнялась с помощью ирригоскопии, жесткой проктоскопии, гибкой ректороманоскопии или колоноскопии. Процедура выполнялась в положении обследуемого лежа на левом боку. Рабочий конец эндоскопа продвигали под визуальным мониторингом в прямую кишку, используя освещение и дискретные инсуфляции воздуха. Верхней точкой заворота считалась закручивающаяся в спираль резко отечная и гиперемированная слизистая оболочка толстой кишки. Через эндоскоп к вершине спирали проводился анальный зонд, покрытый индифферентной мазью. Затем под контролем зрения, избегая насильственного перемещения, зонд продвигался в закупоренный сегмент завернутой петли сигмовидной кишки. Если вершина заворота располагалась в пределах достижимости эндоскопа, то деторсию пытались произвести рабочим концом инструмента. При неудачной попытке пациента переводили в другие позиции (на правом боку, в коленно-локтевом положении) или использовали зонды другого диаметра.
Более лучшие результаты были получены при гибкой ректороманоскопии. В 8 (24%) случаях применения сигмоскопии заворот не был обнаружен и возникала потребность в колоноскопии. При нежизнеспособности сигмовидной кишки возникала необходимость в экстренном хирургическом вмешательстве и резекции кишки. Если деторсия проходила успешно и отсутствовали некротические изменения в кишечнике, планировалась элективная резекция сигмовидной кишки. При решении вопроса об отборе пациентов для эндоскопической деторсии необходимо принимать в расчет некоторые клинико-диагностические маркеры. Поэтому пациенты с признаками и симптомами сепсиса или перитонита, наличием лихорадки и лейкоцитоза должны быть подвергнуты экстренному хирургическому вмешательству. В этих случаях попытки деторсии не проводились.
Вне зависимости от лечебной техники после разворота заворота сигмовидной кишки необходимо быть готовым к повышенному поступлению стула и газов. Затем необходимо установление внутрикишечного ректосигмоидного трубчатого дренажа с целью профилактики рецидива заворота и фиксации кишки и орошения кишки солевыми растворами и маслообразными субстанциями. После этого требуется проведение интенсивных лечебных мероприятий, поскольку большинство из этих больных будут иметь глубокие гиповолемические и электролитные нарушения. Сроки для срочного хирургического вмешательства (резекций кишки) до настоящего времени не стандартизированы, однако 48 часов для подготовки кишечника и интенсивных лечебных мероприятий признаны безопасными [5; 6]. Следует проводить колоноскопию для исключения новообразований.
Хотя в некоторых исследованиях отмечается отсутствие рецидивов сигмовидного заворота у 75% пациентов в небольшой серии наблюдений, а также неоднократный успешный разворот сигмовидного заворота, большинство исследований свидетельствует о рецидивах сигмовидных заворотов у около 90% больных после проведенной эндоскопической деторсии [7; 8].
Чаще всего мы придерживались стандартной хирургической практики, которая заключалась в ревизии и резекции сигмовидной кишки (рис. 2). Однако резекция сигмовидной кишки связана с высоким хирургическим риском при учете возраста и сопутствующих заболеваний у этой категории больных. Тем не менее современный уровень развития анестезиологии и интенсивной терапии позволяет характеризовать эту операцию как благонадежную [9; 10]. Однако также применяются другие менее инвазивные методы лечения. Отмечается эффективность эндоскопической ректопексии, экстраперитонизации сигмовидной кишки, лапароскопической ректопексии и мезосигмопликации [11]. Успешно использованы лапароскопические подходы к резекции толстой кишки. Пациентам, подвергнувшимся деторсии сигмовидной кишки, после подготовительного периода с успехом выполнена лапароскопическая резекция сигмовидной кишки. При расчетах – стоимость лапароскопических вмешательств оказалась выше в сравнении с традиционными лапаротомиями [7].
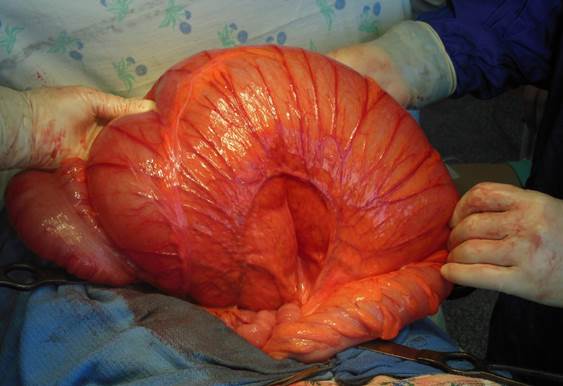
Рис. 2. Пациентка О., 38 лет. Интраоперационный вид заворота сигмовидной кишки
Больным, у которых во время эндоскопического исследования были обнаружены некротические изменения кишки или выявлены признаки сепсиса, начинали проводить подготовительные мероприятия для экстренного хирургического вмешательства. Проводились адекватная инфузионно-трансфузионная и антибактериальная терапия, а также - общехирургические подготовительные мероприятия. Если у пациента имела место нестабильная гемодинамика, то эти мероприятия необходимо проводить в отделении реанимации или интенсивной терапии. Для адекватной ревизии брюшной полости хирургическое вмешательство рационально проводить через срединную лапаротомию. После идентификации заворота кишки проводили оценку ее на предмет жизнеспособности. При жизнеспособности кишечной петли может быть произведена ее резекция или другие вышеупомянутые варианты хирургических вмешательств. При резекции кишки решение о наложении первичного анастомоза основывалось на общих хирургических принципах: общее состояние больного, адекватность кровоснабжения, отсутствие натяжения между приводящим и отводящим отделами анастомозируемой кишки и гнойного перитонита, стабильный гемодинамический статус. При наличии каких-либо факторов, ставящих под угрозу целостность первичного анастомоза, производили операцию Гартмана. При экстренных операциях предоперационная оценка размещения стомы часто невыполнима, но этому надо уделять внимание, так как у пациентов пожилого возраста вероятность постоянной стомы очень велика. Также может иметь место дилатация кишечника, что потребует расширенного разреза. У этих пациентов может возрасти число парастомальных грыж [1]. В некоторых случаях первичная резекция кишки с анастомозом выполнялась на фоне операции Гартмана.
Результаты экстренных хирургических вмешательств по поводу заворота толстой кишки имеют высокую степень осложняемости и смертности. В нашем исследовании, проведенном в НХЦ МЗ КР, смертность составила 20,8% у пациентов после экстренных операций по поводу сигмовидного заворота в сравнении с 7,7% смертности у пациентов после элективных процедур с предшествовавшей декомпрессией. Показатели летальности коррелировали между экстренными операциями (р <0,01) и некрозом толстой кишки (р <0,05). В исследовании M.A. Kuzu с соавторами [12] при оценке результатов лечения 106 оперированных пациентов с сигмовидным заворотом с декомпрессией или без нее, а также с подготовкой кишечника показали общую смертность 6,6%, при некрозе кишки смертность увеличивалась до 11%.
В большом исследовании из Турции общая смертность среди пациентов с сигмовидным заворотом составила 15,8%, в то время как частота осложнений была равна 37,2%. У больных с некрозом сигмовидной кишки смертность после наложения первичного анастомоза по отношению к операции Гартмана составила 21,6% к 19,2% соответственно. В то же время анастомозирование в сочетании с интраоперационной санацией кишки приводит к снижению смертности до 9,3% [6].
Заключение
Заворот сигмовидной кишки является частой причиной острой кишечной непроходимости. Это потенциально фатальное состояние с известной этиологией, которое может иметь место у пациентов любого возраста, с таким фактором риска, как диета с высоким содержанием клетчатки. Технологические достижения в области визуализации способствовали оптимизации диагностического процесса. Несмотря на то что некоторые консервативные мероприятия могут быть использованы с целью снижения симптоматики заворота, резекция кишки является методом выбора при сигмовидных заворотах.
Библиографическая ссылка
Сопуев А.А., Салибаев О.А., Маматов Н.Н., Мамбетов А.К., Мурзакалыков К.И. ДИАГНОСТИКА И ЛЕЧЕНИЕ ЗАВОРОТА СИГМОВИДНОЙ КИШКИ // Современные проблемы науки и образования. 2019. № 6. ;URL: https://science-education.ru/ru/article/view?id=29292 (дата обращения: 17.05.2026).



