Врожденная дисфункция коры надпочечников (ВДКН) (адреногенитальный синдром (АГС), врожденная надпочечниковая гиперплазия) – обусловлена нарушением синтеза кортизона и гидрокортизона в коре надпочечников, повышением адренокортикотропного гормона гипофизом. В настоящее время описано 7 форм заболевания. В 95% случаев ВДКН является результатом дефицита фермента 21-гидроксилазы [1]. Ген CYP21, кодирующий фермент 21-гидроксилазу, локализован на коротком плече 6-й хромосомы [2].
В результате дефекта выработки 21-гидроксилазы снижается синтез кортизола, что по механизму обратной связи стимулирует выработку АКТГ в гипофизе. Это приводит к гиперплазии коры надпочечников, где усиленно продуцируются те гормоны, синтез которых не нарушен – преимущественно андрогены. Образуется много промежуточных продуктов синтеза кортизола, например 17ОН-прогестерон (17-ОНП), оказывающий натрийуретическое действие. Синтез кортизола и альдостерона остается низким. Это и обеспечивает клинику нарушений обмена электролитов – усиленное выведение натрия, хлоридов, гиперкалиемию. Выделяют классическую: вирильную и сольтеряющую, и неклассическую формы ВДКН. Тяжелое состояние пациентов чаще отмечается у лиц с сольтеряющей формой [3; 4]. Поздняя диагностика, некорректная и несвоевременная терапия влекут за собой тяжелые последствия, вплоть до гибели ребенка. Неонатальная смертность от сольтеряющего криза без диагноза составляла от 4 до 10%, неправильное определение пола у девочек – до 10% случаев [5; 6].
Неонатальный скрининг классической формы ВДКН впервые в мире был внедрен в США в 1977 г., в России – с середины 2006 г. [7-9]. Распространенность дефицита 21-гидроксилазы в мире, рассчитанная по данным неонатального скрининга, составляет 1 случай на 14000 живых новорожденных, в России – 1:9500, Орловской области – 1:9250 [10], Республике Саха (Якутия) (РС (Я)) – 1:14602. Неонатальный скрининг в Республике Саха был проведен в 2006-2007 годах. Ниже приведены некоторые результаты скрининга (таблица 1) и клинические формы ВДКН у детей РС (Я) (таблица 2) [11].
Таблица 1
Некоторые результаты неонатального скрининга с целью выявления врожденной гиперплазии надпочечников у новорожденных в Республике Саха (Якутия)
|
Годы |
Число родившихся живыми |
Число новорожденных, которым проведено обследование |
Доля новорожденных, прошедших неонатальный скрининг |
Выявлено патологий |
|
2006 |
13733 |
5268 |
38,4% |
0 |
|
2007 |
15152 |
14931 |
98,5% |
1 |
Таблица 2
Клинические формы врожденной гиперплазии надпочечников в РС (Я)
|
Характеристики |
Формы заболевания
|
Итого |
||||||
|
Сольтеряющая форма |
Вирилизующая форма
|
Неклассическая форма |
||||||
|
Пол |
м |
ж |
м/ж |
м |
ж |
м/ж |
м/ж |
м/ж |
|
Под наблюдением |
0 |
5 |
5 |
4 |
3 |
7 |
0 |
12 |
|
Живые |
0 |
4 |
4 |
4 |
3 |
7 |
0 |
11 |
|
Умерло |
0 |
1 |
1 |
0 |
0 |
0 |
0 |
1 |
|
Генетические исследования |
0 |
2 |
2 |
1 |
1 |
2 |
0 |
4 |
Своевременная диагностика и лечение позволяют обеспечить пациентам с ВДКН улучшение качества жизни и социальную адаптацию [12; 13].
Цель исследования – демонстрация клинического случая врожденной дисфункции коры надпочечников сольтеряющей формы у ребенка 1 месяца с вирилизацией наружных половых органов.
Материалы и методы исследования. Приведены данные клинического наблюдения ребенка с врожденной дисфункцией коры надпочечников сольтеряющей формы, находившегося на стационарном обследовании и лечении в отделении детской эндокринологии и гастроэнтерологии (ОДЭГ) педиатрического центра (ПДЦ) ГАУ РС (Я) «Республиканская больница № 1 – Национальный центр медицины» («РБ № 1 - НЦМ»).
Результаты наблюдения. Мальчик С., русский, место проживания Мирнинский район РС (Я), от 6-й беременности, 3-х родов. Данная беременность протекала в первой половине с умеренным токсикозом, угрозой прерывания на ранних сроках, во второй половине – с угрозой преждевременных родов. В последнем триместре беременности мать ребенка лечилась стационарно в перинатальном центре РБ № 1 - НЦМ в связи с угрозой преждевременных родов. Антенатально, со слов матери, по УЗИ пол ребенка был определен как женский. Роды в Мирнинской ЦРБ в срок, самостоятельные. Родился мальчик, масса тела при рождении 4180 г, длина тела 56 см, оценка по щкале Апгар 8/9 баллов. Окружность головы 36 см, окружность груди 36 см. Закричал сразу. К груди приложен в родзале, грудь взял, сосание активное. Пуповинный остаток отпал на 4-е сутки, ранка зажила без осложнений. Выписаны на 7-е сутки с массой тела 3765 г. Грудное вскармливание до 3-х недель. Профилактические прививки: против гепатита В-1 в первые сутки после родов, БЦЖ на 4-е сутки – в роддоме. Проба на неонатальный скрининг была взята на 5-е сутки в роддоме, результатов не было в связи с отсутствием реактивов в медико-генетической лаборатории РБ № 1 - НЦМ г. Якутска. Аллергологический анамнез спокоен. Наследственность не отягощена. В семье трое детей, двое старших здоровы.
Со 2-го дня жизни периодически рвота фонтаном, запоры. С 3-недельного возраста мать заметила, что ребенок не набирает массу тела и ввела докорм гипоаллергенной молочной смесью «NAN» по 30 мл. После введения докорма ребенок стал срыгивать после каждого кормления, плохо сосал, появились запоры. Смесь «NAN» была заменена на «Семилак», улучшения не было. Далее были опробованы еще две смеси, ребенок продолжал срыгивать. В возрасте 29 дней ребенок стал вялым, плохо сосал грудь, много спал. Появились частая рвота фонтаном, жидкий стул 2 раза в сутки, повысилась температура тела до 37.3 °С. Участковым педиатром был направлен на госпитализацию в детское отделение городской больницы с диагнозом: ОРВИ.
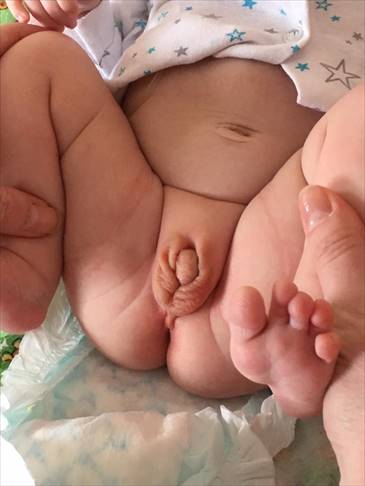
Наружные гениталии девочки с ВДКН. Клитор пенисообразный. Большие половые губы образуют складчатую «мошонку» (5-я степень вирилизации по Прадеру)
В отделении состояние больного расценено как средней степени тяжести. Масса тела 3800 г. На осмотр реагирует плачем, крик громкий. Кожные покровы, видимые слизистые чистые, бледно-розовой окраски. Зев умеренно гиперемирован. В легких пуэрильное дыхание, хрипов нет, ЧДД 36 в минуту. Тоны сердца ритмичные, звучные, ЧСС 130 в минуту. Живот умеренно вздут, доступен пальпации. Печень выступает из-под края реберной дуги на 1 см, селезенка не пальпируется. Стул кашицеобразный, желтого цвета. Диурез снижен. Выставлен диагноз: перинатальное поражение ЦНС смешанного генеза, синдром угнетения, гипотрофия 2-й степени, ОРВИ, острый фарингит.
В первый день госпитализации повысилась температура тела до 37,8 °С, в дальнейшем повышение температуры не отмечалось. Кормление из бутылочки по 40 мл через каждые 2 часа, не срыгивал. Стул ежедневно, кашицеобразный желтого цвета. Через 2 дня при повышении объема разового кормления до 60 мл стал обильно срыгивать, 2 раза рвота фонтаном, стал вялым. Выставлен диагноз врожденный пилоростеноз, проведена обзорная рентгенография органов брюшной полости с контрастированием. Проведена телемедицинская консультация детскими хирургами педиатрического центра (ПДЦ) РБ № 1 - НЦМ, врожденный пилоростеноз был исключен.
Было проведено обследование: гемограмма (лейкоциты 7,3*109/л, Нв 157 г/л, палочкоядерные нейтрофилы 1%, сегментоядерные 20%, лимфоциты 69%, эозинофилы 9%, моноциты 1%, СОЭ 3 мм/ч), общий анализ мочи (кетоновые тела ++), биохимический анализ крови (повышение уровня билирубина 43,7 мкмоль/л, за счет непрямой фракции 35,5 мкмоль/л), ЭКГ, ЭХО-КГ (обнаружено открытое овальное окно), УЗИ органов брюшной полости, почек, нейросонография (повышение эхогенности передних перивентрикулярных отделов боковых желудочков), рентгенография органов грудной клетки (усиление легочного рисунка).
Было проведено лечение: инфузионная терапия, свечи Виферон, Цефотаксим, Кортексин, Циклоферон. Состояние не улучшалось, ребенок был переведен на зондовое кормление по 20 мл через каждые 2 часа, массу тела не набирал. В детском отделении мальчик находился 8 дней. Перед выпиской масса тела составила 3765 г. На дальнейшее обследование и лечение был направлен в ПДЦ РБ № 1 - НЦМ с основным диагнозом: белково-энергетическая недостаточность, гипотрофия 2-й степени; пилороспазм; восстановительный период перинатального поражения ЦНС гипоксически-ишемического генеза, синдром угнетения. Сопутствующий диагноз: врожденный порок развития мочеполовой системы: гипоспадия, двухсторонний крипторхизм; ОРВИ, острый фарингит.
В возрасте 1 месяц 6 дней ребенок поступил в отделение детской эндокринологии и гастроэнтерологии (ОДЭГ) ПДЦ РБ № 1 - НЦМ. Жалобы при поступлении на плохой аппетит, рвоту почти после каждого кормления, не набирает массу тела. Состояние ребенка тяжелое. Сознание ясное. Масса тела 3950 г., длина тела 56 см, SDS роста 0,92, SDS ИМТ -1,61, площадь поверхности тела 0,26 м2. Двигательная активность умеренно снижена. Телосложение – нормостеническое. Аппетит снижен. Сон спокойный. Кожные покровы чистые, бледно-розовой окраски. Повышение температуры тела до 37,7 °С. Видимые слизистые чистые, зев спокоен. Периферические лимфатические узлы не пальпируются. Грудная клетка симметрична. Перкуторно над легкими ясный легочной звук. Дыхание пуэрильное, хрипов нет, ЧДД 34 в минуту. Тоны сердца ясные, ритмичные. Патологических шумов нет. ЧСС-128 ударов в минуту. Живот не увеличен, при пальпации мягкий. Печень +1 см из-под края реберной дуги, край эластичный. Селезенка не пальпируется. Стул ежедневный, кашицеобразный до 1-2 раза в сутки, желтого цвета. Мочеиспускание не нарушено. Наружные половые органы сформированы по мужскому типу, яички в мошонке отсутствуют.
Назначено зондовое микроструйное кормление смесью «Пренан», но у ребенка сохранялась частая рвота. Был установлен центральный венозный катетер для проведения инфузионной, антибактериальной терапии.
На 4-й день нахождения в стационаре ребенок был осмотрен детским эндокринологом, заподозрена ВДКН, вирильная форма (вирилизация наружных половых органов по Прадеру 5-й степени) (рисунок). Рекомендованы гормональный профиль, УЗИ органов малого таза, консультации специалистов: генетика, уролога, гинеколога.
Данные обследования: в гемограмме лейкоцитоз (19,1*109/л), нормохромная анемия легкой степени (гемоглобин 94 г/л), умеренная эозинофилия, тромбоцитоз. Электролитные нарушения: повышение уровня калия (6,9 ммоль/л), гипонатриемия (126,0 ммоль/л), гипокальциемия (0,75 ммоль/л), гипохлоремия (93 ммоль/л). Гормональный профиль: повышенный уровень 17-ОНП (64,35 нмоль/л) (норма для доношенных детей – до 30 нмоль/л), стрессовая гиперкортизолемия (1352,70 нмоль/л), гиперпролактинемия (614.28 мМе/мл), гипотестостеронемия (0,46 нмоль/л), повышение уровня ренина (296,1 пг/мл при норме 4,4-46,1) и альдостерона (875,71 пг/мл при норме 25-315), нормальный уровень ЛГ, ФСГ, АКТГ, ТТГ, свободного Т4. На УЗИ органов малого таза обнаружены матка с придатками, в правом яичнике визуализировался доминантный фолликул. Кариотип – 46, ХХ. Ребенку провели консультации специалисты: детский хирург, акушер-гинеколог, травматолог-ортопед, генетик. Выставлен диагноз основной: врожденная дисфункция коры надпочечников (адреногенитальный синдром), сольтеряющая форма, урогенитальный синус; сопутствующий диагноз: функциональные расстройства кишечника с запорами; осложнения основного диагноза: белковая недостаточность, эксикоз.
Данной пациентке в возрасте 1 месяц 11 дней начата заместительная гормональная терапия гидрокортизоном (кортеф) из расчета 20 мг/м2 (07 ч – 2,5 мг, 15 ч – 1,25 мг, 22 ч – 1,25 мг) и флудрокортизоном (кортинефф) (08 ч – 0,05 мг, 18 ч – 0,025 мг). На фоне проводимой терапии отмечена положительная динамика, улучшился аппетит, исчезла рвота, ребенок стал прибавлять в весе. Накануне выписки у ребенка масса тела 4676 г., за 29 койко-дней, проведенных в отделении ДЭГ прибавил 716 г.
Ребенок выписан в возрасте 2 месяца 5 дней из отделения по месту жительства с рекомендациями продолжить постоянную заместительную терапию глюко- и минералокортикоидами. При интеркуррентных заболеваниях с повышением температуры тела, травмах, вакцинациях, стрессовых ситуациях рекомендовано повышение дозы кортефа в 2 раза на период провоцирующего фактора, с целью предупреждения криза острой надпочечниковой недостаточности, с последующим снижением доз до исходных. Матери ребенка дана выписка из протокола врачебной комиссии для предъявления в органы ЗАГС для смены документа, удостоверяющего личность ребенка, с мужского пола на женский. В будущем планируется направить ребенка на спецлечение в ФГБУ «Национальный медицинский исследовательский центр эндокринологии» МЗ РФ с целью проведения молекулярно-генетического исследования и хирургического лечения, феминизирующей операции.
Заключение. В связи отсутствием результата неонатального скрининга и настороженности педиатров по поводу данного заболевания в описанном клиническом наблюдении имеет место поздняя постановка диагноза ВДКН сольтеряющей формы с неправильным определением пола ребенка. Основа лечения ВДКН – заместительная глюко- и минералокортикоидная терапия, позволяющая предупредить острый адреналовый криз, оптимизировать физическое развитие ребенка, обеспечить нормальное половое созревание и потенциальную фертильность с последующей хирургической коррекцией.
Библиографическая ссылка
Аргунова Е.Ф., Иванова О.Н., Никифорова М.Е., Колмакова А.Ю. КЛИНИЧЕСКИЙ СЛУЧАЙ ВРОЖДЕННОЙ ДИСФУНКЦИИ КОРЫ НАДПОЧЕЧНИКОВ // Современные проблемы науки и образования. 2019. № 4. ;URL: https://science-education.ru/ru/article/view?id=28995 (дата обращения: 13.05.2026).



