Дегенеративные заболевания шейного отдела позвоночника являются распространенной патологией опорно-двигательного аппарата и потенциально могут сопровождаться развитием грубого неврологического дефицита [1-3].
Вариантами хирургических вмешательств при наличии такой патологии являются передний – дискэктомия с межтеловым спондилодезом и корпэктомия с установкой протеза тела позвонка; задний – ламинотомия с ламинопластикой (ЛП) и ламинэктомия с инструментальной фиксацией (ЛФ) [4; 5]. По литературным данным установлено, что выполнение вентральных вмешательств при полисегментарной дегенерации сопряжено с большими рисками развития неблагоприятных исходов [6; 7]. В связи с этим дорзальные хирургические вмешательства являются «золотым» стандартом оказания специализированной помощи пациентам с многоуровневыми поражениями шейных сегментов при отсутствии ригидной кифотической деформации [8; 9].
Традиционно используется 2 вида задних декомпрессивно-стабилизирующих хирургических способов: ламинотомия с ЛП и ЛФ за боковые массы [10]. Во многом выбор в пользу таких операций основывается на виде компрессии спинного мозга (передней или задней), дооперационных параметрах сагиттального профиля шейного отдела позвоночника, распространенности патологического процесса и объеме сегментарных движений [11; 12].
Именно сохранению физиологического лордоза шейного отдела отводится доминирующее значение взаимосвязи с отдаленными функциональными исходами [13; 14]. В связи с чем изменение пространственных взаимоотношений в позвоночных сегментах при использовании задних декомпрессивно-стабилизирующих вмешательств, даже при отсутствии цервикальной миелопатии, является актуальным в настоящее время [15; 16].
Результатом ЛП является увеличение площади позвоночного канала с сохранением целостности задних опорных элементов и сегментарного объема движений [17]. В то время как ЛФ направлена на расширение позвоночного канала и эффективную стабилизацию субаксиального отдела шейных позвонков [18].
Большинство исследований, описывающих результаты применения ЛП и ЛФ на шейном уровне, ассоциированы с наличием у пациентов цервикальной миелопатии, носят ретроспективный характер или являются проспективными когортными с небольшой выборкой пациентов. Изучение отдаленных результатов ЛП в сравнении с ЛФ у пациентов с многоуровневыми дегенеративными заболеваниями шейного отдела позвоночника без клинико-инструментальных признаков миелопатии явилось побудительным моментом для выполнения данного исследования.
Целью исследования явилось проведение сравнительного анализа результатов ламинопластики и ламинэктомии с фиксацией за боковые массы при лечении пациентов с многоуровневыми дегенеративными заболеваниями шейного отдела позвоночника.
Материалы и методы исследования. Проведено проспективное нерандомизированное исследование 104 пациентов с многоуровневыми дегенеративными заболеваниями шейного отдела позвоночника, находившихся на стационарном лечении в центре нейрохирургии НУЗ ДКБ на ст. Иркутск-Пассажирский ОАО «РЖД» с января 2013 г. по декабрь 2016 г.
Исследование одобрено Этическим комитетом ФГБОУ ВО «Иркутский государственный медицинский университет» Минздрава РФ (протокол № 2 от 16.11.2012 г.). Каждый из включенных в исследование пациентов дал письменное информированное согласие.
Критерии включения в исследование: полисегментарная дегенерация (2 и более смежных сегментов), отсутствие эффективности от консервативного лечения в течение 8 недель, отсутствие клинико-инструментальных признаков цервикальной миелопатии.
Критерии исключения из исследования: одноуровневые дегенеративные заболевания шейного отдела позвоночника; воспалительные и травматические заболевания; предшествующие оперативные вмешательства; остеопороз; соматические заболевания в стадии декомпенсации.
Все хирургические манипуляции выполнялись на уровне CII-ThI при использовании классической хирургической методики в положении пациента на животе с жесткой фиксацией головы в скобе Mayfield (США) (рисунок 1а) из дорзального срединного доступа (рисунок 1б) с применением искусственной вентиляции легких одной хирургической бригадой под увеличением операционного микроскопа OPMI Pentero (Carl Zeiss, Германия) с использованием высокоскоростной дрели Anspach Effort (США).
![]()
![]()
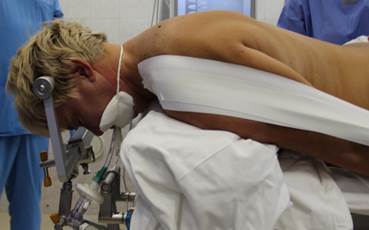
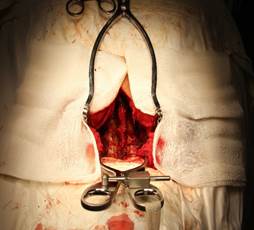
Рис. 1. Интраоперационные изображения при проведении дорзальных хирургических вмешательств в шейном отделе позвоночника: а – положение пациента на операционном столе; б – этап доступа к шейным позвонкам с установкой ранорасширителей
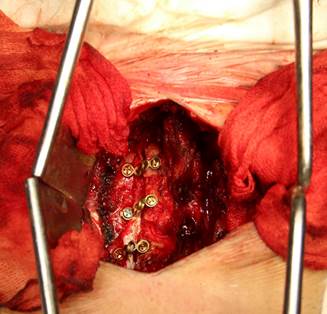
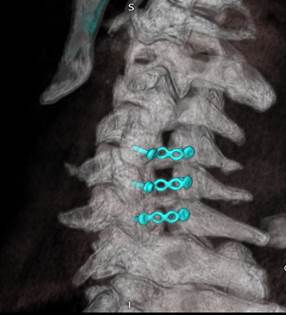
В зависимости от вида хирургического лечения выделено 2 группы исследования: пациенты I группы (n=47) были оперированы с использованием ламинотомии по типу открытых дверей [19] и ламинопластики (ARCH Laminoplasty System (Synthes, Швейцария) (рисунок 2 а, б); во II группе (n=57) выполнялась реконструкция позвоночного канала в объеме ламинэктомии и фораминотомии с последующей установкой винтовых систем Mountaineer (Synthes, Швейцария) и Neon-3 (Ulrich, Германия) в боковые массы шейных позвонков по методике Anderson–Sekhon [20] (рисунок 2 в, г).
![]()
![]()
![]()
![]()
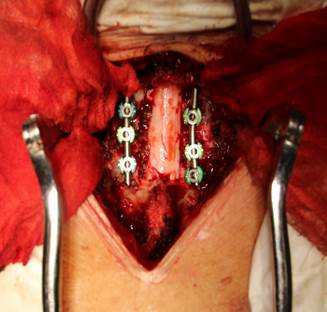
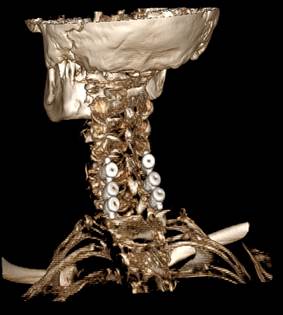
Рис. 2. Изображения проводимых дорзальных хирургических вмешательств из срединного доступа: а – интраоперационная фотография после установки системы ламинопластики ARCH Laminoplasty System (Synthes, Швейцария); б – МСКТ шейного отдела с
3D-реконструкцией через 12 месяцев после операции; в – интраоперационная фотография после ламинэктомии с фиксацией за боковые массы по методике Anderson–Sekhon системой Neon-3 (Ulrich, Германия); г – МСКТ шейного отдела с 3D-реконструкцией через 12 месяцев после операции
Анализировали клинические исходы по уровню болевого синдрома в шейном отделе позвоночника и верхних конечностях с использованием визуально-аналоговой шкалы (ВАШ), функциональный статус по Neck Disability Index (NDI) до операции, через 12 и 24 месяца, шкале удовлетворенности пациента операцией Macnab и объективной динамике неврологических проявлений по шкале Nurick через 24 месяца, количеству периоперационных осложнений.
Инструментальные результаты исследовали по шейной спондилографии в боковой проекции (сагиттальный профиль шейного отдела оценивался по методике Toyama et al. [21]: при отклонении оси кпереди от линии, проведенной вертикально вниз от заднего края тела CII позвонка до заднего края тела CVII позвонка, считали конфигурацию лордотической, при отклонении кзади – кифотической, при отсутствии смещения линии между CIII-CVI позвонками верифицировали прямую конфигурацию шейного отдела позвоночника; величина шейного лордоза определялась по измерению угла между CII и CVII позвонками).
Минимальный катамнез наблюдения составил 24 мес., максимальный 52 мес., медиана – 34 мес.
Статистическая обработка результатов исследования проведена на персональном компьютере с использованием прикладных программ обработки баз данных Microsoft Excel и Statistica 8,0. Для оценки значимости различий выборочных совокупностей использовали критерии непараметрической статистики, в качестве нижней границы достоверности принят уровень p<0,05. Данные представлены медианой и межквартильным размахом в виде Me (25; 75).
Результаты исследования и их обсуждение
Результаты. Общие сведения исследуемых пациентов представлены в таблице 1. Статистически значимых межгрупповых различий гендерных, антропометрических, физического статуса по ASA и исходных клинических параметров не выявлено (p>0,05).
Таблица 1
Данные о дооперационных характеристиках пациентов исследуемых групп
|
Признак |
I группа (n=47) |
II группа (n=57) |
p |
|
|
Возраст, лет, Me (25%;75%) |
54 (47;66) |
54 (42;63) |
0,34 |
|
|
Пол |
мужской, n (%) |
30 (63,8) |
38 (66,1) |
0,27 |
|
женский, n (%) |
17 (36,2) |
19 (33,9) |
||
|
ИМТ, кг/м2, Me (25%;75%) |
23,4 (22,1;24,2) |
23,5 (22,4;24,4) |
0,53 |
|
|
ASA, Me (25%;75%) |
II (I;II) |
II (I;II) |
0,78 |
|
|
ВАШ шейный отдел, мм, Me (25%;75%) |
75 (66;82) |
71 (67;78) |
0,52 |
|
|
ВАШ верхние конечности, мм, Me (25%;75%) |
85 (80;88) |
84 (80;87) |
0,49 |
|
|
NDI, баллы, Me (25%;75%) |
48 (42;48) |
47 (42;48) |
0,67 |
|
Примечание: ИМТ – индекс массы тела; ASA – шкала оценки физического статуса; ВАШ – визуально-аналоговая шкала боли; NDI – индекс недееспособности шейного отдела позвоночника; p – уровень значимости статистических различий.
При анализе установлены сопоставимые показатели продолжительности оперативного вмешательства, сроков активизации и длительности стационарного лечения (p>0,05). Но при этом величины интраоперационной кровопотери и время интраоперационной флюороскопии верифицированы статистически значимо меньше в I группе (p<0,05) (таблица 2).
Таблица 2
Интраоперационные и послеоперационные данные у пациентов исследуемых групп
|
Признак |
I группа (n=47) |
II группа (n=57) |
p |
|
Продолжительность вмешательства, мин. |
105 (85;120) |
112 (82;124) |
0,74 |
|
Величина кровопотери, мл |
60 (40;90) |
105 (88;120) |
0,03 |
|
Время интраоперационной флюороскопии, сек. |
9 (6;11) |
19 (13;25) |
0,01 |
|
Сроки активизации, сут. |
2 (1;2) |
1 (1;2) |
0,12 |
|
Длительность стационарного лечения, сут. |
10 (9;11) |
10 (9;11) |
0,29 |
Примечание: p – уровень значимости статистических различий.
Дооперационные клинические параметры у пациентов обеих групп статистически значимо не различались (p>0,05). Во всех случаях отмечено значительное уменьшение интенсивности степени болевого синдрома в шейном отделе (рисунок 3) и верхних конечностях (рисунок 4) по ВАШ, а также улучшение функционального состояния по NDI (рисунок 5) (p<0,01). Но при этом в раннем послеоперационном периоде межгрупповая разница по вышеуказанным параметрам отсутствовала (p>0,05), тогда как в отдаленном периоде зарегистрированы лучшие клинические исходы в группе пациентов, оперированных с применением ламинопластики по сравнению с ламинэктомией и фиксацией за боковые массы (p<0,001).
![]()
![]()
![]()
![]()
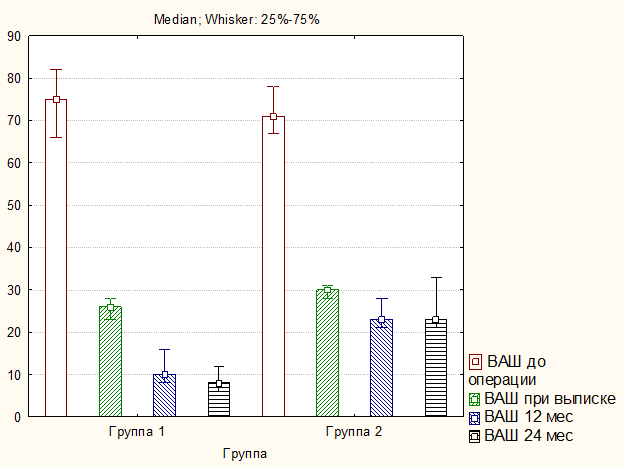
Рис. 3. Динамика уровня болевого синдрома по ВАШ в шейном отделе позвоночника у исследуемых пациентов
![]()
![]()
![]()
![]()
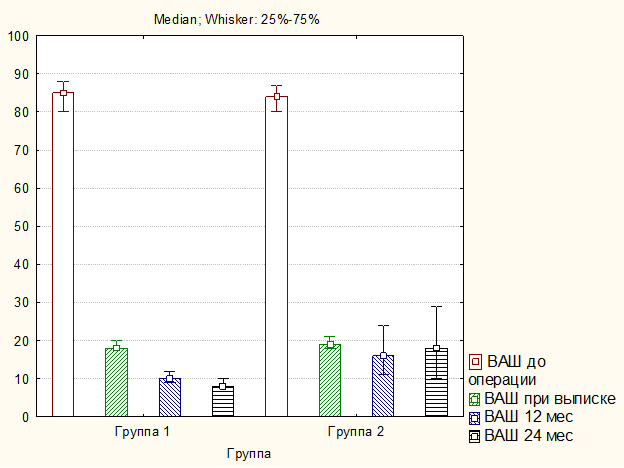
Рис. 4. Динамика уровня болевого синдрома по ВАШ в верхних конечностях у исследуемых пациентов
![]()
![]()
![]()
![]()
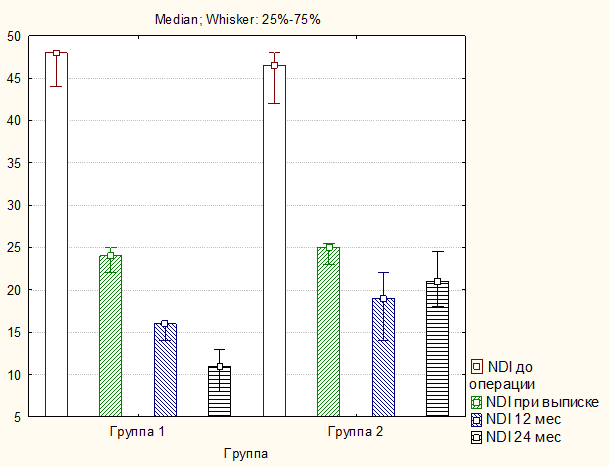
Рис. 5. Динамика показателя функционального статуса по значению NDI у исследуемых пациентов
При субъективной оценке пациентами результата хирургического лечения по шкале Macnab в среднем через 24 месяца после многоуровневой ламинопластики получены преимущественно отличные и хорошие послеоперационные исходы (38,3% и 44,7% соответственно), неудовлетворительных не отмечено. В среднем через 24 месяца после многоуровневой ламинэктомии с фиксацией за боковые массы выявлены отличные и хорошие послеоперационные исходы (15,8% и 54,4% соответственно), в 1 (1,7%) случае зарегистрирован неудовлетворительный результат. При сравнительном анализе отдаленных результатов хирургического лечения по шкале Macnab выявлена статистически значимо большая удовлетворенность результатом проведенной операцией в I группе пациентов (p<0,01) (таблица 3).
При оценке неврологического исхода операции по шкале Nurick в отдаленном послеоперационном периоде в I группе в подавляющем большинстве случаев зарегистрирован полный регресс симптоматики или его улучшение (38,3% и 53,2% соответственно), ухудшений в неврологическом статусе не выявлено. Во II группе полный регресс симптоматики или его улучшение зарегистрированы в 24,6% и 57,9% соответственно, в 2 случаях (3,4%) диагностирована отрицательная динамика в неврологическом статусе. При проведении межгруппового сравнения результатов хирургического лечения по шкале Nurick через 24 месяца после операции выявлена статистически значимо лучшая динамика неврологического статуса в группе пациентов, оперированных с использованием многоуровневой ламинопластики по сравнению с ламинэктомией и фиксацией за боковые массы (p<0,01) (таблица 3).
Таблица 3
Межгрупповое сравнение отдаленных результатов проведенного хирургического лечения по шкалам Macnab и Nurick
|
Признак |
I группа (n=47) |
II группа (n=57) |
p |
|
|
Шкала Macnab |
Отлично, n (%) |
18 (38,3) |
9 (15,8) |
0,003 |
|
Хорошо, n (%) |
21 (44,7) |
31 (54,4) |
||
|
Удовлетворительно, n (%) |
8 (17) |
16 (28,1) |
||
|
Неудовлетворительно, n (%) |
- |
1 (1,7) |
||
|
Шкала Nurick |
Полный регресс симптоматики, n (%) |
18 (38,3) |
14 (24,6) |
0,007 |
|
Улучшение неврологического статуса, n (%) |
25 (53,2) |
33 (57,9) |
||
|
Состояние без изменений, n (%) |
4 (8,5) |
8 (14,1) |
||
|
Ухудшение симптоматики, n (%) |
- |
2 (3,4) |
||
Примечание: p – уровень значимости статистических различий.
Динамика рентгенологических параметров отражена в таблице 4. Установлено, что у 63,8% пациентов I группы (n=30) через 24 месяца после операции отмечена физиологическая лордотическая конфигурации шейного отдела и у 50,9% (n=29) II группы.
Таблица 4
Изменение величины сагиттального профиля шейного отдела позвоночника у исследуемых пациентов
|
Группы |
Конфигурация до операции |
До операции, n (%) |
24 мес. после операции, n (%) |
|
I группа (n=47) |
лордотическая |
23 (48,9) |
30 (63,8) |
|
прямая |
19 (40,4) |
15 (31,9) |
|
|
кифотическая |
5 (10,7) |
2 (4,3) |
|
|
II группа (n=57) |
лордотическая |
21 (36,8) |
29 (50,9) |
|
прямая |
19 (33,3) |
20 (35,1) |
|
|
кифотическая |
17 (29,9) |
8 (14) |
Также выявлено статистически значимое изменение значения угла шейного лордоза между CII и CVII позвонками в послеоперационном периоде в обеих группах (p<0,05), при этом межгрупповая разница в отдаленном периоде отсутствовала (p=0,28) (рисунок 6).
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
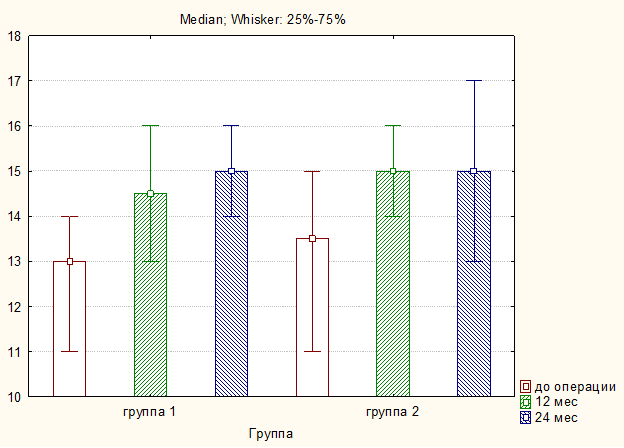 Рис. 6. Динамика значений шейного лордоза по углу между CII и CVII позвонками
Рис. 6. Динамика значений шейного лордоза по углу между CII и CVII позвонками
Зарегистрированные периоперационные осложнения представлены в таблице 5. Общее число осложнений составило в I группе 7 (14,9%), во II группе 12 (21,1%) (p=0,07). При развитии интраоперационных осложнений конверсии хирургической методики не потребовалось, выполнялись классические приемы их ликвидации. Все ранние послеоперационные осложнения успешно купировались консервативными мероприятиями. Неблагоприятные последствия, верифицированные в отдаленном послеоперационном периоде, послужили причиной выполнения ревизионных декомпрессивно-стабилизирующих вмешательств.
Таблица 5
Периоперационные осложнения, выявленные у пациентов исследуемых групп
|
Признак |
I группа (n=47) |
II группа (n=57) |
p |
|
Интраоперационные осложнения, n (%) |
2 (4,2) |
3 (5,3) |
0,78 |
|
Значимое кровотечение |
- |
1 |
|
|
Повреждение ТМО |
1 |
1 |
|
|
Разрушение кости в области фиксации |
1 |
1 |
|
|
Ранние послеоперационные осложнения, n (%) |
3 (6,4) |
4 (7) |
0,13 |
|
ИОХВ |
1 |
3 |
|
|
Радикулопатия С5 корешка |
2 |
1 |
|
|
Поздние послеоперационные осложнения, n (%) |
2 (4,2) |
5 (8,8) |
0,03 |
|
Клинически значимая дегенерация смежного уровня |
0 |
3 |
|
|
Миграция элементов металлоконструкции, нестабильность |
1 |
1 |
|
|
Кифотическая деформация |
1 |
1 |
|
Примечание: p – уровень значимости статистических различий; ТМО – твердая мозговая оболочка; ИОХВ – инфекция области хирургического вмешательства.
Обсуждение
«Золотым» стандартом хирургического лечения многоуровневых дегенеративных заболеваний шейного отдела позвоночника являются корпэктомия с транстеловым спондилодезом или задние декомпрессивно-стабилизирующие вмешательства, при этом выполнение последних является более предпочтительным [5].
Это в первую очередь связано с тем, что при полисегментарном поражении шейных сегментов передняя декомпрессия со стабилизацией имеет снижение качества формирования костного блока, а также высокие риски миграции стабилизирующих элементов и значительное количество периоперационных осложнений [9; 22].
С другой стороны, срединный доступ сопряжен с грубым повреждением параспинальных мышц, их ишемией и денервацией, что может ухудшать отдаленные клинические исходы [23; 24].
При проведении сравнительного анализа ЛП и ЛФ встречаются противоречивые данные. Так, Yuan с соавт. [25] и Lee с соавт. [26] указывают на сопоставимые клинико-рентгенологические исходы обеих хирургических методик. В то же время Chen с соавт. [27] свидетельствуют о лучших клинических результатах ЛП по сравнению с ЛФ. Учитывая значимую неоднородность пациентов по дооперационным клиническим и инструментальным параметрам, включенных в вышеперечисленные исследования, интерпретировать полученные данные однозначно нельзя.
При исследовании биомеханики шейного отдела позвоночника установлено, что винтовая фиксация за боковые массы обладает большей стабильностью при сгибании, разгибании и ротации по сравнению с ЛП [28]. Также имеются указания на больший объем возможной декомпрессии при ЛФ в противоположность ЛП [29]. Но при этом ЛФ является более травматичной хирургической методикой по сравнению с ЛП, потому что требуется широкое скелетирование мышц до боковых масс [10].
При анализе динамики послеоперационных клинических проявлений выяснены противоречивые данные о клинической эффективности ЛФ и ЛП. Так, Highsmith J. с соавт. [30] сообщили о сопоставимом клиническом улучшении после ЛП и ЛФ по анкете JOA (ссылка не нужна – в статье все подробно описано), но при этом отмечен меньший регресс дооперационного болевого синдрома в группе ЛП. В исследовании Heller J. с соавт. [31] указано на сопоставимые изменения показателя Nurick, но при этом двигательная активность и функциональный статус верифицирован значимо выше в группе ЛП по сравнению с ЛФ. По данным Yuan W. с соавт. [25], установлена высокая степень восстановления по анкете JOA в группе ЛФ (50,8%) по сравнению с ЛП (43,7%), но при этом динамика выраженности боли в послеоперационном периоде была сопоставимой.
При исследовании объема сегментарных движений после задних декомпрессивно-стабилизирующих вмешательств установлена значимая потеря подвижности более 50% [32]. По данным Heller J. с соавт. [31], после ЛФ отмечена большая стабильность оперированных сегментов и шейного отдела в целом по сравнению с ЛП. В исследовании Yuan W. с соавт. [25] после проведения обеих методик ЛП и ЛФ отмечена значительная потеря подвижности через 3 месяца после операции. При этом через 12 месяцев верифицировано существенное увеличение объема сегментарных движений в группе ЛП, связанное с восстановлением мышц шеи и снижением выраженности болевых ощущений. В то же время в группе ЛФ такой закономерности не выявлено, что обусловлено формированием спондилодеза и ригидным характером стабилизации. Нами отмечены лучшие клинические исходы в группе ЛП по сравнению с ЛФ, что наиболее вероятно связано с меньшим повреждением заднего опорного комплекса и сохранением сегментарных движений в группе ЛП.
Изучение состояния сагиттального профиля шейного отдела до и после операции имеет ведущее значение для оценки функционального исхода. Так, Lee C. с соавт. [33] в случае дооперационного уплощения лордоза установили развитие кифотической деформации и ухудшение клинической симптоматики после ЛП. По данным Liu X. с соавт. [34], выявлено сохранение шейного лордоза в катамнезе после ЛФ и большее число формирования послеоперационного кифоза в группе ЛП. При этом клинические различия по ВАШ и анкете JOA отсутствовали, что указывает на сопоставимое клиническое улучшение после ЛП даже при дооперационном уплощении лордотической конфигурации шейного отдела позвоночника. В данном исследовании предоперационное планирование хирургических вмешательств с учетом сагиттального профиля шейного отдела позвоночника позволило предотвратить развитие деформаций в послеоперационном периоде.
Наиболее частыми осложнениями после задних декомпрессивно-стабилизирующих вмешательств являются: радикулопатия С5 корешка чрезмерным шейным лордозом [35]; формирование межмышечной гематомы за счет значимого повреждения мышц [36]; мышечная атрофия [29]. Общее число неблагоприятных последствий не имеет статистически значимых различий, после ЛП регистрируется от 6% до 13% осложнений, а для ЛФ от 9% до 15% [11; 16].
В проведенном исследовании количество зарегистрированных осложнений среди пациентов оперированных групп было минимальным, что в первую очередь связано с правильным техническим выполнением оперативных вмешательств. Большее число неблагоприятных последствий в группе ЛФ связывается с увеличенной хирургической агрессией в отношении паравертебральных мышц и задних костных опорных элементов.
Заключение. Дорзальные декомпрессивно-стабилизирующие вмешательства при многоуровневых дегенеративных заболеваниях шейного отдела позвоночника позволили значительно снизить дооперационный уровень болевого синдрома, улучшить функциональное состояние пациентов и восстановить пространственные взаимоотношения в оперированных сегментах.
Установлены преимущества ламинопластики по сравнению с ламинэктомией и фиксацией за боковые массы шейных позвонков по отдаленным клиническим параметрам, частоте дегенерации смежных сегментов и количеству повторных оперативных вмешательств.
Библиографическая ссылка
Бывальцев В.А., Калинин А.А., Алиев М.А., Шепелев В.В., Юсупов Б.Р., Аглаков Б.М. СРАВНИТЕЛЬНЫЙ АНАЛИЗ РЕЗУЛЬТАТОВ ЛАМИНОПЛАСТИКИ И ЛАМИНЭКТОМИИ С ФИКСАЦИЕЙ ЗА БОКОВЫЕ МАССЫ ПРИ ЛЕЧЕНИИ ПАЦИЕНТОВ С МНОГОУРОВНЕВЫМИ ДЕГЕНЕРАТИВНЫМИ ЗАБОЛЕВАНИЯМИ ШЕЙНОГО ОТДЕЛА ПОЗВОНОЧНИКА // Современные проблемы науки и образования. 2019. № 2. ;URL: https://science-education.ru/ru/article/view?id=28685 (дата обращения: 07.06.2026).
DOI: https://doi.org/10.17513/spno.28685



