Проблема кератоконуса за последние десятилетия становится все более актуальной. Отсутствие относительно единого мнения об этиопатогенезе, увеличение частоты и мультифакторный характер заболевания, желание сохранения зрительных функций и трудоспособности молодых лиц с диагнозом кератоконуса - все эти факторы обусловливают актуальность исследований и стимулируют офтальмологов на их продолжение во всем мире [1-3].
Цель исследования. Изучение морфометрических изменений заднего отдела глаз у больных с кератоконусом с помощью оптической когерентной томографии.
Материал и методы исследования. В настоящем сообщении приведены три клинических случая (6 глаз) пациентов с кератоконусом разных стадий с демонстрацией изменений структур заднего отдела глаз, выявленных при оптической когерентной томографии. Исследования проведены в Краснодарском филиале ФГАУ НМИЦ «МНТК «Микрохирургия глаза» им. акад. С.Н. Федорова». Пациенты подписывали добровольное информированное согласие на проведение исследования и были информированы о своих правах. Применены стандартные методы обследования пациентов: визометрия (автоматический фороптер RT-5100, NIDEK Co., Ltd); автокераторефрактометрия (кераторефрактометр HRK-7000, Huvitz); обследование роговицы с помощью WaveLight® Oculyzer™ II Alcon (Шемпфлюг-камера); непрямая офтальмоскопия с линзой 78D Volk (США); прямая офтальмоскопия (офтальмоскоп Heine EN 100-12); офтальмобиомикроскопия (лампа XCEL-255, REICHERT, Carl Zeiss Jena) и пр. При оптической когерентной томографии (ОКТ) с помощью Cirrus HD-ОСТ (Carl Zeiss Meditec Inc., США) исследованы морфометрические параметры головки зрительного нерва (ГЗН) и слоя нервных волокон перипапиллярной сетчатки (СНВС) [4; 5].
Результаты исследования и их обсуждение
Клинический пример 1. Пациент Д., 1988 г.р., житель Ставропольского края, обратился в 2018 году с жалобами на постепенное снижение остроты зрения в течение последних двух лет. Семейный анамнез по кератоконусу не отягощен, страдает детским церебральным параличом, работает. Объективный статус: visus OD 0,3 н/к; visus OS 0,1 sph (+) 2,0 D cyl (-) 3,75 D ax 124° 0,5. По данным рефрактометрии: OD sph (+) 1,25 D cyl (-) 0,5 D ax 16°; OS sph (+) 3,25 D cyl (-) 3,75 D ax 124°. Биомикроскопия OU: глаза спокойны, роговые оболочки прозрачны, передняя камера средней глубины, зрачки симметричны, до 3 мм в диаметре, реакция на свет живая, хрусталики прозрачны. Результаты исследования роговицы OD: толщина в центре 447 мкм, на высоте эктазии 445 мкм, кератометрия K1 40,9; K2 42,2; cyl (-) 1,3 D ax 17,3°; по данным скрининга с анализом эктазии по Белин/Амброзио и с учетом кератометрических индексов, элевация передней поверхности роговицы 3 мкм, элевация задней поверхности 8 мкм. Результаты исследования роговицы OS: толщина в центре 447 мкм, на высоте эктазии 433 мкм, кератометрия K1 40,3; K2 43,6; cyl (+) 3,3 D ax 25,7°; по данным скрининга с анализом эктазии по Белин/Амброзио и с учетом кератометрических индексов, элевация передней поверхности роговицы 16 мкм, элевация задней поверхности 34 мкм. Данные кератометрии OD: К1 44,75 ах 148°, К2 47,50 ах 58°, AVE 46,00, cyl (-) 2,75 D ах 148°. Данные кератометрии OS: К1 40,25 ах 118°, К2 44,25 ах 28°, AVE 42,00, сyl (-) 4,0 D ах 118°. При осмотре глазного дна с линзой Гольдмана патологии периферических отделов сетчатки не выявлено. ГЗН бледнее, чем в норме, экскавация зрительного нерва OD составила 0,8, OS - 0,7, сосудистый пучок смещен на обоих глазах. Диагноз пациента Д. при обращении: подозрение на кератоконус OD, прогрессирующий кератоконус I стадии OS. Проведен кросслинкинг роговичного коллагена на OS, процесс стабилизирован. На рисунке 1 представлены данные ОКT-исследования заднего отдела обоих глаз пациента Д. в настоящее время.
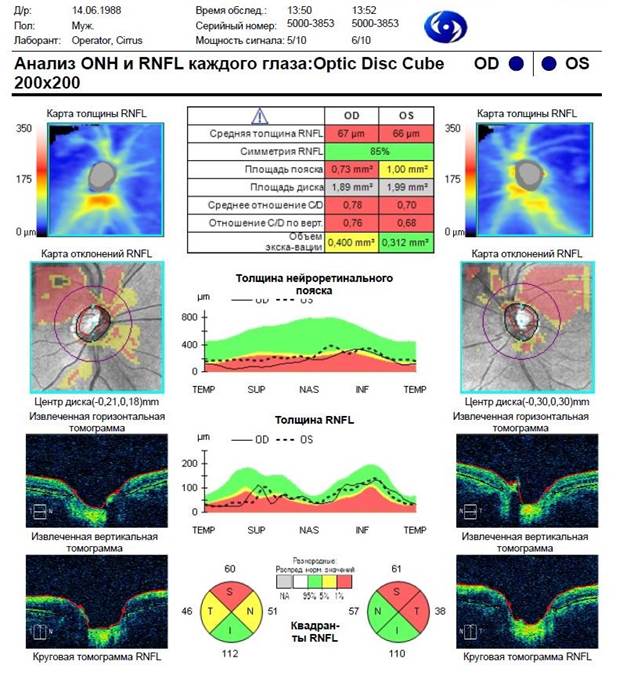
Рис. 1. Результаты ОКТ-исследования головки зрительного нерва и слоя нервных волокон перипапиллярной сетчатки пациента Д., 1988 г.р.
Клинический пример 2. Пациентка П., 1988 г.р., жительница г. Краснодара, обратилась в 2015 году с жалобами на периодические «затуманивания» зрения обоих глаз, во время которых испытывает затруднения при чтении и письме, работает педагогом. Кератоконус обоих глаз выявлен в 2013 году. Семейный анамнез по кератоконусу не отягощен. Объективный статус: visus OD 0,04 sph (-) 6,0 D cyl (-) 2,0 D ax 47° 0,4; visus OS 0,04 sph (-) 6,5 D cyl (-) 3,5 D ax 140° 0,4. По данным рефрактометрии: OD sph (-) 9,0 D cyl (-) 3,0 D ax 34°; OS sph (-) 6,5 D cyl (-) 4,75 D ax 142°. Биомикроскопия OU: глаза спокойны, роговицы прозрачны, передние камеры средней глубины, зрачки около 2,5 мм, хрусталики прозрачны. Результаты исследования роговицы OD: толщина в центре 477 мкм, на высоте эктазии 418 мкм; кератометрия K1 44,9; K2 47,8; cyl (-) 2,8 D ax 117,8°; по данным скрининга с анализом эктазии по Белин/Амброзио и с учетом кератометрических индексов, элевация передней поверхности роговицы 54 мкм, элевация задней поверхности 90 мкм, что соответствует кератоконусу III стадии. Результаты исследования роговицы OS: толщина в центре 447 мкм, на высоте эктазии 422 мкм; кератометрия K1 46,4; K2 50,4; сyl (-) 4,0 D ax 66,5°; по данным скрининга с анализом эктазии по Белин/Амброзио и с учетом кератометрических индексов, элевация передней поверхности роговицы 50 мкм, элевация задней поверхности 97 мкм, что также соответствует диагнозу кератоконуса III стадии. Данные кератометрии OD: К1 44,25 ах 32°, К2 48,00 ах 122°, AVE 46,25, cyl (-) 3,75 D ах 32°. Данные кератометрии OS: К1 45,00 ах 138°, К2 49,50 ах 48°, AVE 47,25, cyl (-) 4,5 D ах 138°. При осмотре глазного дна с линзой Гольдмана патологии периферических отделов сетчатки не выявлено. Диагноз пациентки П. при первичном осмотре: прогрессирующий кератоконус III стадии OU, миопия средней степени, стабилизированная OU. На обоих глазах проведена интрастромальная кератопластика с имплантацией внутрироговичных сегментов и фемтосопровождением, после чего процесс стабилизировался. На рисунке 2 представлены данные ОКT-исследования заднего отдела глаз пациентки П. в настоящее время.
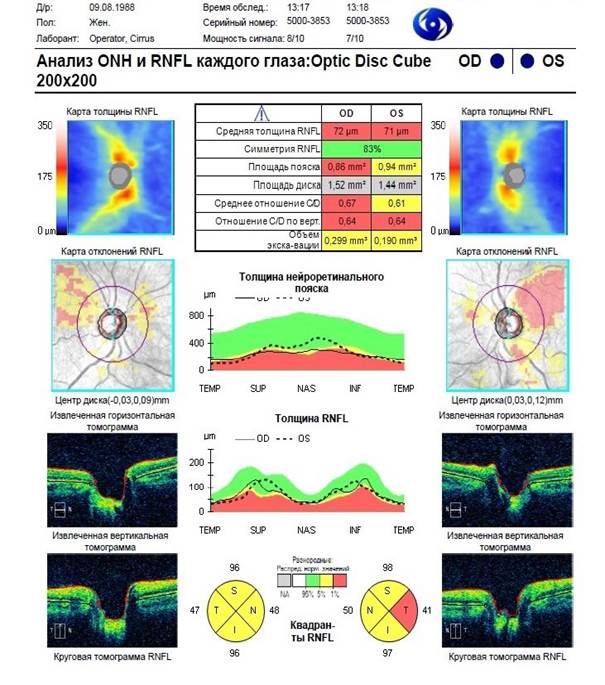
Рис. 2. Результаты ОКТ-исследования головки зрительного нерва и слоя нервных волокон
перипапиллярной сетчатки пациентки П., 1988 г.р.
На рисунке 3 представлены результаты исследования роговиц обоих глаз пациентки П. в настоящее время.
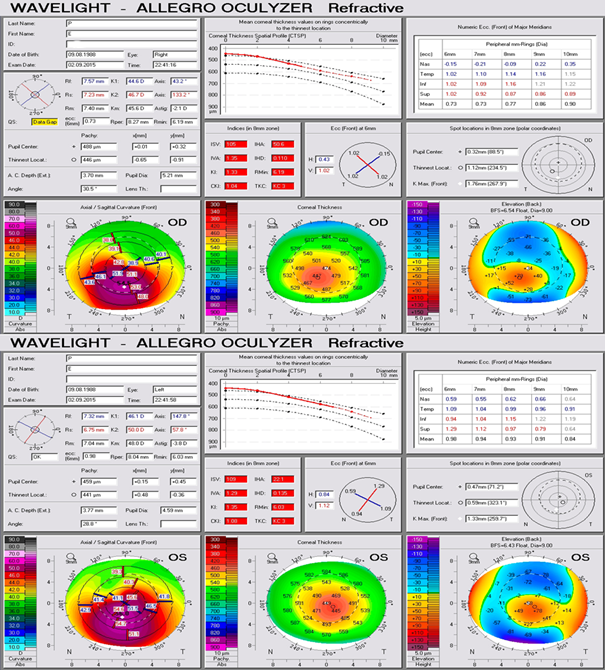
Рис. 3. Результаты исследования роговиц обоих глаз пациентки П., 1988 г.р.
Клинический пример 3. Пациент Р., 1985 г.р., житель Республики Дагестан, в 2015 году впервые обратился в Краснодарский филиал ФГАУ НМИЦ «МНТК «Микрохирургия глаза» им. акад. С.Н. Федорова» с жалобами на постепенное снижение зрения левого глаза в течение последних двух лет. Анамнез по кератоконусу не отягощен. Объективный статус: visus OD 0,9; visus OS 0,15 sph (-) 3,5 D cyl (-) 7,0 D ax 160° 0,35. По данным рефрактометрии: OD sph (-) 1,25 D cyl (-) 1,0 D ax 10°; OS sph (-) 4,25 D cyl (-) 4,25 D ax 155°. Биомикроскопия OU: глаза спокойные, роговицы прозрачные, передние камеры средней глубины, зрачки в пределах 3 мм, хрусталики прозрачные. При осмотре глазного дна с линзой Гольдмана патологии периферических отделов сетчатки не выявлено. Результаты исследования роговицы OD: толщина в центре 488 мкм, толщина на высоте эктазии 471 мкм; кератометрия K1 43,1; K2 44,9; сyl (-) 1,8 D ax 116,3°; по данным скрининга с анализом эктазии по Белин/Амброзио и с учетом кератометрических индексов, элевация передней поверхности роговицы 26 мкм, элевация задней поверхности 58 мкм, что соответствует кератоконусу II стадии. Результаты исследования роговицы OS: толщина в центре 446 мкм, толщина на высоте эктазии 430 мкм; кератометрия K1 46,9; K2 50,3; сyl (-) 3,4 D ax 70,2°; по данным скрининга с анализом эктазии по Белин/Амброзио и с учетом кератометрических индексов, элевация передней поверхности роговицы 35 мкм, элевация задней поверхности 98 мкм, что соответствует кератоконусу III стадии. Данные кератометрии OD: К1 43,25 ах 25°, К2 44,75 ах 115°, AVE 44,00, сyl (-) 1,5 ах 25°. Данные кератометрии OS: К1 49,25 ах 163°, К2 54,50 ах 73°, AVE 51,75, сyl (-) 5,25 D ах 163°. Диагноз пациента Р. при первичном осмотре: прогрессирующий кератоконус II стадии OD, прогрессирующий кератоконус III стадии OS. В 2015 году была проведена интрастромальная кератопластика с имплантацией внутрироговичных сегментов и фемтосопровождением на OS, процесс стабилизирован. На рисунке 4 представлены данные ОКT-исследования заднего отдела обоих глаз пациента Р. в настоящее время.
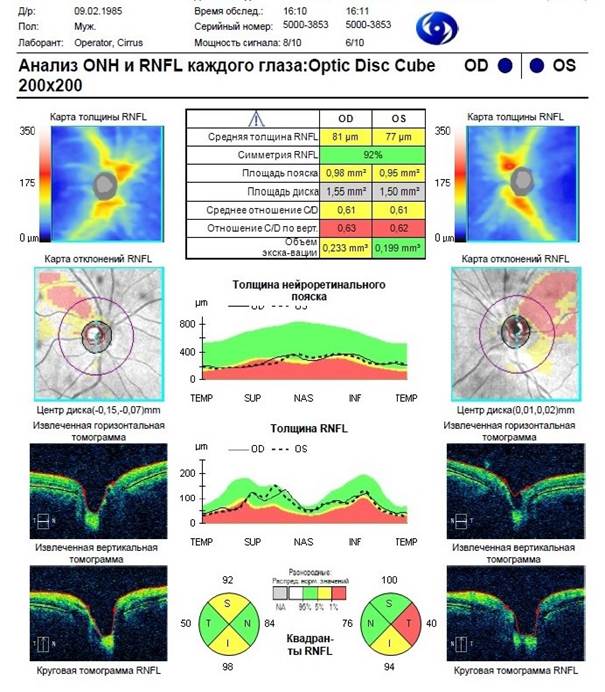
Рис. 4. Результаты ОКТ-исследования головки зрительного нерва и слоя нервных волокон перипапиллярной сетчатки пациента Р., 1985 г.р.
На рисунке 5 представлены данные исследований роговиц обоих глаз пациента Р.
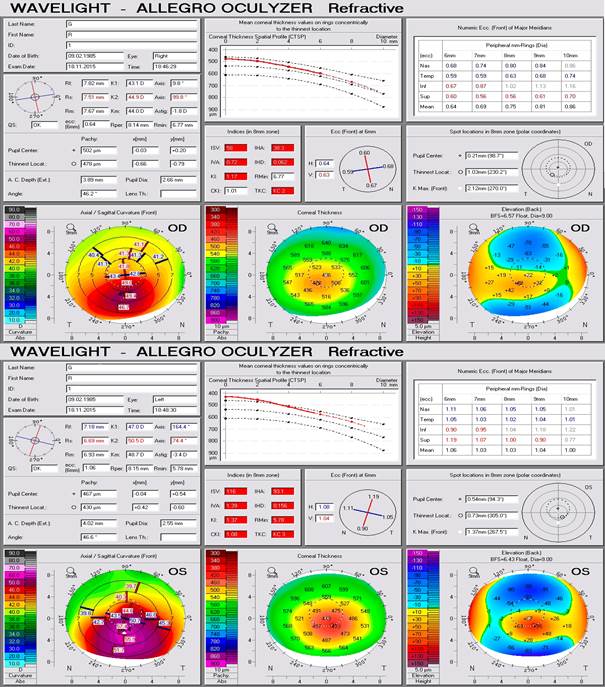
Рис. 5. Результаты исследования роговиц обоих глаз пациента Р., 1985 г.р.
Таким образом, у пациента Д. в клиническом примере 1, по данным ОКТ-исследования, выявлено увеличение объема экскаваций ГЗН с явной асимметрией, значительное уменьшение площади нейроретинального пояска (НРП) на обоих глазах с асимметрией, уменьшение средней толщины СНВС на обоих глазах, в большей степени – на правом, в квадрантах S, N и T, на левом – в квадрантах S и T. У пациентки П. (клинический пример 2) выявлено значительное уменьшение площади НРП на обоих глазах с ее асимметрией, на обоих глазах средняя толщина СНВС статистически значимо меньше нормальных значений, в большей степени – на правом, толщина СНВС уменьшена во всех квадрантах SNIT на обоих глазах, диаметр и объем экскаваций ГЗН увеличены на обоих глазах с явно выраженной асимметрией. Аналогичные изменения выявлены со стороны морфометрических параметров ГЗН и СНВС на обоих глазах при ОКТ-исследовании у пациента Р. из клинического примера 3: экскавации ГЗН увеличены и асимметричны в размерах и глубине, значительно уменьшена толщина СНВС. Таким образом, у больных с кератоконусом разных стадий при проведении ОКТ-исследования выявлены выраженные патологические изменения морфометрических параметров ГЗН и СНВС, являющиеся признаками развития оптической нейроретинопатии. При этом большие изменения морфометрических параметров ГЗН и СНВС находятся в прямой зависимости с большими изменениями роговицы на глазах с более продвинутыми стадиями кератоконуса.
Заключение. Исходя из приведенных клинических примеров, являющихся лишь частью большего числа наблюдений, пациентам с подозрением или с впервые установленным диагнозом кератоконуса необходимо исследовать морфометрические параметры головки зрительного нерва и сетчатки с помощью ОКТ. Наличие изменений в структурах заднего отдела глаз при кератоконусе, по-видимому, требует, наряду с традиционным лечением роговицы, проведения нейропротекторной терапии для стабилизации состояния зрительного нерва и сетчатки и постоянного диспансерного наблюдения с мониторингом ситуации с помощью ОКТ.
Библиографическая ссылка
Подтынных Е.В., Измайлова С.Б., Комаровских Е.Н., Сахнов С.Н., Заболотний А.Г. КЛИНИЧЕСКИЕ ПРИМЕРЫ ИЗМЕНЕНИЙ ЗАДНЕГО ОТДЕЛА ГЛАЗ ПРИ КЕРАТОКОНУСЕ // Современные проблемы науки и образования. 2019. № 2. ;URL: https://science-education.ru/ru/article/view?id=28603 (дата обращения: 07.06.2026).
DOI: https://doi.org/10.17513/spno.28603



