Данные официальной медицинской статистики свидетельствуют о том, что в течение длительного периода времени происходит неуклонное увеличение заболеваемости органов дыхания. В структуре ее ведущее место занимают острые и хронические воспалительные заболевания. Среди последних наиболее часто встречающейся патологией является внебольничная, так называемая бытовая, пневмония (ВП). В России заболеваемость пневмонией, по данным некоторых авторов [1], составляет около 14-15%, общее число заболевших пневмонией ежегодно превышает 1,5 млн человек, из них около четверть заболевших получает лечение в стационарах. Наименьшая летальность (1-3%) от пневмонии отмечается среди лиц молодого и среднего возраста без сопутствующих заболеваний, а у лиц пожилого и старческого возраста при наличии коморбидной патологии этот показатель достигает 15-30% [1; 2].
Пневмония представляет собою инфекционное воспаление паренхимы легкого, при котором процесс развивается в альвеолярном пространстве. В этиологии ВП важную роль играют такие бактерии, как Streptococcus pneumoniae (30-50% заболевания); Chlamydophila pneumonia, Mycoplasma pneumonia, Legionella pneumophila (суммарно составляет 8-30%); Staphylococcus aureus, Haemophilus influenza, Klebsiella pnemoniae (3-5%); в очень редких случаях – Pseudomonas aeruginosa [1; 3-5]. Нередко ВП может быть связана с респираторными вирусами, такими как вирус гриппа А, В, аденовирус, респираторно-синцитиальный вирус, парагрипп, в редких случаях – с новыми ранее не известными возбудителями (вирус птичьего гриппа, метапневмовирус, ТОРС-ассоциированный коронавирус). Зачастую у взрослых больных ВП инфекция может быть смешанной или имеет место микст-инфекция.
Лечение ВП бактериальной этиологии проводится антибактериальными препаратами, и при этом оно должно опираться на данные исследований этиологического фактора. Если установлен причинный фактор (возбудитель или возбудители) и определена антибиотикограмма, лечение больных легочного воспаления не встречает сколько-нибудь серьезных затруднений. Однако зачастую назначение антибиотиков, особенно на амбулаторно-поликлиническом этапе, проводится эмпирически, с учетом эпидемиологической ситуации, собственного опыта врача, клинических проявлений заболевания [2; 6; 7]. Тем не менее при выборе антибактериального препарата необходимо учитывать все возможные варианты, чтобы выбор препарата был рациональным. Важно при этом учесть и региональные особенности этиологического спектра и резистентности антибактериальных препаратов к основным возбудителям современных ВП. Неправильный выбор антибактериальных препаратов удлиняет сроки лечения, экономические потери, а иногда и повышает уровень летальности.
Целью исследования явилась оценка структуры и чувствительности к антибактериальным препаратам возбудителей ВП у пациентов, лечившихся в отделении пульмонологии Республиканской клинической больницы (РКБ) Минздрава Республики Дагестан за 3 последних года (2015-2017 гг.).
Материалы и методы исследования
За период с 2015 по 2017 г. всего в пульмонологическом отделении РКБ лечились 537 больных с клинико-рентгенологическим и лабораторным подтверждением ВП.
Из них этиологический фактор и чувствительность к антибактериальным препаратам возбудителей пневмоний были исследованы у 441 (76,2%) больного (у 52 мокрота не исследована, 44 больных до поступления в стационар получали антибиотики, они были исключены из исследования): у 399 больных пневмония была средней степени тяжести и у 42 – тяжелой степени; у 405 больных отмечался односторонний и у 36 двухсторонний воспалительный процесс с локализацией в нижних долях легких. Среди подвергшихся анализу больных женщины составили 234 (53,6%) человек, средний возраст – 48,4±13,6 года, мужчины – 207 (46,4%), средний возраст – 46,6±15,7 года. Почти у 1/3 больных развитию заболевания предшествовали сопутствующие заболевания таких систем, как сердечно-сосудистая – 8,5%, дыхательная – 10,2%, пищеварительная – 6,8%, мочевыделительная – 1,7%. У большинства пациентов не был установлен провоцирующий фактор для развития пневмонии, переохлаждение отмечено только у 4,7% заболевших; ОРВИ, предшествовавшие развитию пневмонии, – лишь в 5,9% случаев.
Лабораторным материалом исследования этиологического фактора служила мокрота больных, полученная из нижних отделов дыхательных путей до назначения антибактериальной терапии. Исследование ее проводили бактериологически согласно Приказу № 535 о методах микробиологических исследований в клинико-диагностических лабораториях лечебно-профилактических учреждений.
Распознавание микроорганизмов проводилось с помощью количественного метода посева мокроты на чашки Петри с 5% кровяным агаром, среды Эндо, ЖСА, Сабуро. Чувствительность микроорганизмов к антибиотикам определялась диско-диффузионным методом с помощью стандартных дисков в соответствии с методическими указаниями МУК 4.2.1890-04. Использовались диски к таким антибиотикам, применяемым для лечения пневмоний, как антибиотики пенициллиновой группы широкого спектра действия (амоксициклин, ампициллин), цефалоспорины I-II-III поколения (цефазолин, цефалексин, цефтриаксон), аминогликозиды (амикацин, гентамицин), фторхинолоны (левофлоксацин, ципрофлоксацин), карбопенемы (меропенем), группы тетрациклинов (доксициклин, тетрациклин) и макролиды (азитромицин, эритромицин).
Результаты исследования и их обсуждение
Результаты исследования этиологической структуры ВП и частота встречаемости возбудителей в мокроте у исследованных больных представлены на рисунке 1.
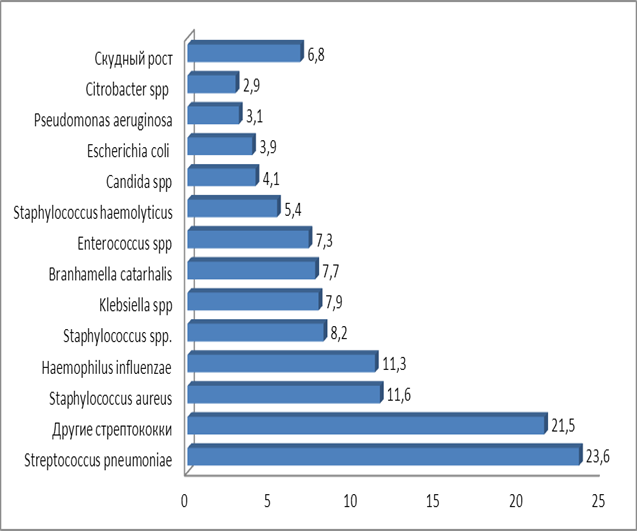
Рис. 1. Этиологическая структура и частота встречаемости возбудителей в мокроте у больных ВП (n=441)
Из данных, приведенных на рисунке 1, видно, что при бактериологическом исследовании мокроты среди возбудителей наиболее часто выявлялся Streptococcus pneumonia (в 23,6% случаев), другие виды стрептококков (Streptococcus spp., Streptococcus pyogenes, Streptococcus haemolyticus) (у 21,5%), Staphioloccus aureus (у 11,6%), Haemophilus influenza (у 11,3%). Эти микробы в целом составляли 68,0% из числа исследованных. Остальные микробы (Staphilococcus spp, Klebsiella pneumonia, Branchamella catar., Enterococcus spp, Staphylocосcus hemolyticus, Escherichia coli, Pseudomonas auriginoza, Citrobacter spp, Streptococcus pyogenes) выделялись с частотой от 8,2% до 2,9%. У 30 (6,8%) пациентов был отмечен скудный рост. В целом этиологический фактор у больных ВП установлен у 411 (93,2%) пациентов из 441.
Проведенный нами анализ количества монокультур и ассоциаций, выявленных бактериологическим методом, показал, что в этиологии ВП решающее место занимает монокультура, хотя существует и мнение о большой роли в ее этиологии ассоциации микроорганизмов. Так, среди анализируемых нами случаев монокультура была выделена в 72,3% (у 298 из 411 пациентов), ассоциации микроорганизмов – в 27,5% (113 штаммов). Среди микст-инфекций чаще всего встречались ассоциации с участием Streptococcus pneumonia (в 24,8% случаев) и другими стрептококками (в 16,4% случаев). Грибы Candida в сочетании с другими ведущими организмами встречались в 3,4% случаев.
Таким образом, учитывая вышеизложенное и тот факт, что в РКБ лечатся больные из всех районов региона, можно вкратце заключить, что основными этиологическими факторами ВП в Республике Дагестан являются Streptococcus pneumonia, другие стрептококки (Streptococcus spp., Streptococcus pyogenes, Streptococcus haemolyticus), Staphioloccus aureus, Haemophilus influenza, в этиологическом спектре амбулаторных пневмоний доля которых составляет почти 2/3.
Для адекватной терапии ВП необходимо учитывать чувствительность бактерий в конкретном регионе. Поэтому определяющим фактором при выборе медикаментозных препаратов являются локальные данные по антибиотикорезистентности возбудителей.
На рисунке 2 представлены результаты определения чувствительности наиболее часто выделенных штаммов возбудителей ВП к антибиотикам.
Из данных таблицы видно, что наибольшую активность по отношению к Streptococcus pneumoniae проявляют такие антибиотики, как амоксициллин (100%), цефтриаксон (98,1%), меропенем (92,3%), цефалексин (85,7%), цефазолин (83,6%), левофлоксацин (82,9%) и азитромицин (81,9%). Высокая резистентность данного вида микроорганизма отмечалась к тетрациклину 38,1%, гентамицину – 36,2%, ципрофлоксацину – 36,2%, ампициллину – 27,7%, эритромицину – 26,7%, доксициклину – 28,6%, амикацину – 24,8%.
Другие виды стрептококков (Streptococcus spp., Streptococcus pyogenes, Streptococcus haemolyticus) также проявляли высокую чувствительность к амоксициллину (96,8%), цефтриаксону (98,1%), меропенему (90,5%), а также к амикацину (92,6%). Удельный вес резистентных стрептококков составил: к тетрациклину (45,3%), гентамицину (53,9%), эритромицину (28,4%), ципрофлоксацину (40%), цефазолину (24%).
Staphilococcus aureus, как известно, отличается высокой метициллинрезистентностью, что определяет неэффективность терапии бета-лактамными антибиотиками, включая карбапенемы. В нашем исследовании чувствительность золотистого стафилококка сохранялась на 92,2% к амоксициллину, на 88,2% – к цефтриаксону. Высокий процент устойчивых штаммов стрептококков был выявлен к тетрациклину (53,0%), гентамицину (52,9%), эритромицину (43,1%), ампициллину (52,9%), ципрофлоксацину (52,9%), доксициклину (43,1%), цефазолину (41,2%), цефалексину (33,3%).

Рис. 2. Характеристика чувствительности возбудителей ВП к антибактериальным препаратам
У больных с выявленным в мокроте Haemophilus influenzaе высокая чувствительность установлена к таким антибиотикам, как левофлоксацин (92,0%), ципрофлоксацин (86,0%), цефтриаксон (82,0%), амоксициллин (82,0%) и меропенем (80,0%). Высокая устойчивость штаммов гемофильных палочек (>50%) отмечалась к тетрациклину и гентамицину.
Таким образом, в отношении наиболее часто вызывающих ВП микроорганизмов (Streptococcus pneumonia, другие виды стрептококков, Staphioloccus aureus и Haemophilus influenza) более активными оказались амоксициллин, цефалоспорины III поколения (цефтриаксон), а также карбопенемы (меропенем), что согласуется с мнением и ряда исследователей [3; 4]. Наименьшую активность к этим этиологическим факторам проявляли тетрациклин, гентамицин, эритромицин, ампициллин, доксициклин и цефалоспорины Ι-ΙΙ поколений (цефазолин и цефалексин).
Заключение
Проведенный нами анализ микробиологического спектра этиологически значимых возбудителей ВП у пациентов на примере пульмонологического отделения Республики Дагестан показал, что: 1) в мокроте у исследованных больных выделяются как патогенные, так и условно-патогенные микроорганизмы, многие из которых выявляются и у здорового человека. Тем не менее основной флорой, высеваемой при посеве мокроты у больных ВП в Республике Дагестан, являются Streptococcus pneumonia, другие виды стрептококков (Streptococcus spp., Streptococcus pyogenes, Streptococcus haemolyticus), а также Staphioloccus aureus, Haemophilus influenza – доля их в микробном пейзаже ВП составляет 68,0%. Несмотря на существующее мнение о большой роли в этиологии ВП ассоциации микроорганизмов, тем не менее в этиологической структуре данного заболевания в регионе ведущее место занимает монокультура (выявлена у 72,5% больных); 2) изучение чувствительности микрофлоры к антибиотикам показало, что основные бактериальные возбудители ВП – Streptococcus pneumonia и другие виды стрептококков, а также Staphioloccus aureus, Haemophilus influenza наиболее чувствительны к амоксициллину, цефтриаксону и меропенему. В то же время эти возбудители показали высокую резистентность к тетрациклину, гентамицину, эритромицину, доксициклину, а также цефалоспоринам I-II поколения (цефазолин, цефалексин). Выявлена также достаточно высокая чувствительность бактериальных возбудителей ВП к новым макролидам, таким как азитромицин, который также относительно эффективно подавляет жизнедеятельность практически всех основных микроорганизмов, вызывающих пневмонию. Активность фторхинолонов, по мнению ряда исследователей [5], к бактериальным возбудителям ВП не высока. Однако, как показывают наши исследования, левофлоксацин, относящийся к новым фторхинолонам, также обладает высокой активностью по отношению к наиболее часто вызывающим ВП микроорганизмам (особенно к Haemophilus influenza).
Полученные данные необходимо учесть при эмпирическом выборе стартовой антибактериальной терапии ВП на амбулаторно-поликлиническом этапе в регионе. Эмпирический подход антибактериальной терапии на этом этапе обусловлен с определенными сложностями, возникающими при их проведении: отсутствием мокроты у больных (в 10-30% случаев), назначением антибактериальных средств до сдачи мокроты для исследования (в 15-30% случаев), участием в развитии ВП микоплазм и хламидий, верификация которых вызывает особые затруднения и для диагностики которых необходимы сложные методы исследования и др.
Библиографическая ссылка
Шихнебиев Д.А., Чегемова П.М., Гиреев Т.Г., Надирова З.А. СТРУКТУРА И АНТИБИОТИКОЧУВСТВИТЕЛЬНОСТЬ БАКТЕРИАЛЬНЫХ ВОЗБУДИТЕЛЕЙ ВНЕБОЛЬНИЧНЫХ ПНЕВМОНИЙ НА ПРИМЕРЕ ПУЛЬМОНОЛОГИЧЕСКОГО ОТДЕЛЕНИЯ // Современные проблемы науки и образования. 2019. № 1. ;URL: https://science-education.ru/ru/article/view?id=28542 (дата обращения: 17.05.2026).



