Преждевременный разрыв плодных оболочек (ПРПО) осложняет 3% беременностей до 37 недель гестации: из них около 0,5–1% – в сроках до 27 недель, 1% – от 27 до 34 недель, 1% – от 34 до 37 недель, инициируя 38–51% случаев досрочного прерывания беременности от общего числа всех преждевременных родов [1–3]. Большая часть беременностей, осложнившихся ПРПО, заканчиваются преждевременными родами в течение одной недели с момента разрыва плодных оболочек. Длительность латентного периода обратно коррелирует с гестационным возрастом, на котором произошел разрыв оболочек [4].
Среди наиболее значимых факторов риска ПРПО выделяют: цервиковагинальные инфекции, угрозу прерывания в I триместре беременности, ПРПО при предыдущей беременности, курение [5, 6]. У беременных с преждевременным разрывом плодных оболочек значительно чаще выявляются патогенные микроорганизмы в амниотической жидкости, выше процент гистологически верифицированного хориоамнионита, чем у женщин с преждевременными родами без ПРПО. Внутриматочная инфекция осложняет 36% дородового излития околоплодных вод при недоношенной беременности, при этом в большинстве случаев инфекция развивается субклинически [7].
Тактика ведения недоношенной беременности, осложненной ПРПО, согласно современным рекомендациям заключается в пролонгировании беременности до 34 недель гестации, проведении профилактики респираторного дистресс-синдрома плода и инфекционных осложнений. Однако в настоящее время нет четких данных об оптимальном латентном периоде при недоношенной беременности, осложненной ПРПО. С одной стороны, пролонгирование беременности приводит к значительному снижению заболеваемости новорожденных, связанной с недоношенностью, с другой – связано с риском инфекционных заболеваний матери и плода, отслойки плаценты, выпадения пуповины и перинатальной смертности [8]. По данным ряда исследований длительная задержка родов после ПРПО с 23 до 34 недель не ухудшает неонатального прогноза [9, 10]. В отношении родоразрешения основным ориентиром принято считать зрелость легких плода, а не срок гестации, следовательно, в случаях высокого риска неонатальных респираторных заболеваний, отсутствии хориоамнионита и страдания плода выжидательная тактика возможна до 37 недель [11, 12].
Цель исследования: провести анализ перинатальных исходов при пролонгировании беременности, осложненной ПРПО в сроках до 34 недель, в зависимости от длительности безводного периода и срока гестации, на котором произошел разрыв плодных оболочек.
Материалы и методы исследования. Проведен ретроспективный анализ 44 случаев пролонгирования беременности при ПРПО на гестационном сроке менее 34 недель. Исследование проводилось на базе ГБУЗ «Областной перинатальный центр» г. Челябинска. Критериями включения в исследование были ПРПО в сроке беременности менее 34 недель и безводный период более 18 часов. Критерии невключения: многоплодная и индуцированная беременность.
Результаты исследования и их обсуждение. Средний возраст в обследуемой группе составил 31,82±4,69 лет. Большинство женщин находились в раннем репродуктивном возрасте – 71,45% (31), женщины позднего репродуктивного возраста составили 28,55% (13).
Работающими были 61,36% (27) женщин, домохозяйками – 34,09% (15), учащимися – 4,54% (2). Состояли в зарегистрированном браке 68,18% (30) беременных, брак не был зарегистрирован в 7,27% (12) случаев, одинокие женщины составили 4,54% (2). Более половины обследуемых пациенток имели среднее специальное образование – 59,09% (26), женщины с высшим образованием составили 36,36% (16), учащиеся – 4,54% (2).
Повторнобеременными были 81,81% (36) пациенток, при этом более половины беременных имели роды в анамнезе – 63,63% (28). Отягощенный акушерский анамнез имел место в 68,18% (30) случаев. Невынашивание беременности было у каждой второй беременной – 54,5% (24). Самопроизвольный выкидыш и/или неразвивающаяся беременность в анамнезе были отмечены в 38,63% (17) случаев, преждевременные роды – в 25% (11), аборты у первородящих – в 13,63% (6), 3 и более абортов у повторнородящих – в 6,81% (3) случаев. Гинекологические заболевания в анамнезе отмечали 68,18% (30) женщин: миома матки – 20,45% (9), воспалительные заболевания органов малого таза – 15,9%, бесплодие – 9,09% обследуемых.
Соматическая патология была у 68,18% пациенток: хроническая артериальная гипертензия – у 29,54% (13), хронические заболевания мочевыделительной системы – у 22,72% (10), миопия и другие заболевания глаз – у 22,72% (10), ожирение – у 13,63% (6), ВИЧ-инфекция / вирусные гепатиты – у 9,09% (4), заболевания щитовидной железы – у 9,09% (4), генетические тромбофилии – у 4,54% (2), варикозное расширение вен нижних конечностей – у 4,54% (2).
Цервиковагинальные инфекции во время беременности были установлены у 88,63% (39) пациенток. Стойкая угроза прерывания беременности, требующая стационарного лечения, была у 56,81% (25) женщин. Хроническая плацентарная недостаточность с нарушением маточно-плодового кровотока была выявлена у 31,8% (14) женщин, при этом в половине случаев нарушение кровотока регистрировалось уже при втором УЗ-скрининге. Истмико-цервикальная недостаточность была у каждой третьей беременной – 31,81% (14). Протромботическое состояние гемостаза по данным гемостазиограммы имело место в 27,27% (12) случаев. Гестационный сахарный диабет был установлен у 25% (11) беременных. Рвоту беременных в I триместре отмечали 20,45% (9) женщин. Острые респираторные инфекции во время беременности перенесли 9,09% (4) женщин, острые инфекционные заболевания мочевыделительной системы также 9,09% (4) обследуемых. Преэклампсия имела место в 2 случаях, что составило 4,54%.
По данным микроскопического и микробиологического исследования нормоценоз был только у 11,38% (5) беременных. В структуре цервиковагинальных инфекций цервицит (как изолированный, так и в сочетании с инфекционной патологией влагалища (вагинитом, бактериальным вагинозом, дисбиоценозом)) составил 43,6% (17), вагинит – 20,5% (8), бактериальный вагиноз – 15,4% (6), дисбиоценоз влагалища – 20,5% (8) (рис.).
Таким образом, самой частой формой генитальной инфекции у беременных обследуемой группы был цервицит, который в свою очередь может являться одним из маркеров внутриматочной инфекции [13–15].
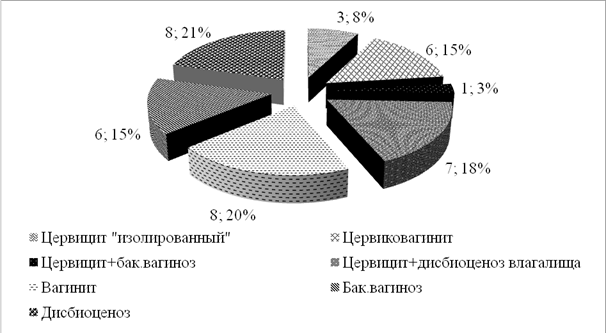
Структура цервиковагинальных инфекций
ПРПО до 28 недель произошел у 31,82% (14) женщин, в сроках 28–30,6 недель – у 18,18% (8), в сроках более 31 недели – у 50% (22).
Выжидательная тактика была выбрана в случаях ПРПО в сроках менее 34 недель при удовлетворительном состоянии беременной, отсутствии клинических симптомов хориоамнионита и признаков страдания плода. Пролонгирование беременности проводилось до 34 недель гестации согласно Клиническим рекомендациям [7].
Наблюдение пациенток с ПРПО включало: ежедневную термометрию, мониторинг сократительной активности матки, частоты сердечных сокращений матери и плода, характера выделений из цервикального канала, а также лабораторный контроль показателей общего анализа крови и С-реактивного белка. Фетальный мониторинг проводился с помощью кардиотокографии и допплерометрического исследования плодового кровотока. Всем пациенткам была проведена профилактика респираторного дистресс-синдрома новорожденного дексаметазоном. Антибиотикопрофилактика препаратами группы пенициллинов проводилась всем женщинам с момента излития вод в течение 7–10 дней.
Клинические симптомы хориоамнионита (повышение температуры тела, появление лейкоцитоза и палочкоядерного сдвига в крови, тахикардия плода, патологические выделения из цервикального канала) были диагностированы у 13,63% (6) пациенток. Безводный период варьировал от 18 часов до 42 дней и в среднем составил 119 часов (5 суток). Безводный период до 5 суток был в 68,2% (30) случаев, более 5 суток – в 31,8% (14).
Очень ранние преждевременные роды произошли у 27,27% (12), ранние – у 13,63% (6), преждевременные – у 50% (22), поздние преждевременные – у 9,09% (4) женщин. Оперативные роды составили 38,63% (17). В структуре показаний для кесарева сечения преобладали: рубец на матке после бывшего кесарева сечения, неправильное положение плода, соматическая патология матери, требующая исключения потужного периода. Родоразрешение по поводу хориоамнионита было проведено в 17,65% (3), острой гипоксии плода – в 11,76% (2), преждевременной отслойки нормально расположенной плаценты – в 5,88% (1) случаев.
Перинатальная смертность в обследуемой группе составила 295,4‰ (8). Мертворождение имело место в 45,4‰ (2) случаев. Ранняя неонатальная смерть – 461,5‰ (6), поздняя – 384,6‰ (5). Гестационный возраст умерших: менее 28 недель – 76,92% (10), 28–30,6 недели – 15,38% (2), 31–33,6 недели – 7,69% (1) случаев. Причинами перинатальной и поздней неонатальной смертности по данным патоморфологического заключения явились ВУИ в 84,62% (11) и РДСН в 15,38% (2) случаев. Гестационный возраст детей при рождении, причиной смерти которых явилась ВУИ, был менее 28 недель в 69,23% (9) случаев, в сроках до 30,6 недели и до 33,6 недели – по 9,09% (1) случаев в каждой группе.
РДС развился в 76,19% (32) случаев, при этом инвазивная поддержка дыхания потребовалась 35,71% (15) новорожденным. Церебральная ишемия наблюдалась в 66,67% (28) случаев. Внутрижелудочковое кровоизлияние (ВЖК) было диагностировано у 7,14% (3) новорожденных. Среди детей, родившихся живыми, ВУИ была установлена у 38,1% (16) новорожденных, в том числе сепсис имел место в 6 случаях (14,29%).
По данным морфологического исследования воспалительные изменения в последе были выявлены у 75% (33) женщин, при этом глубокие формы поражения тканей последа (мембранит, плацентит) установлены в 34,09% (15) случаев.
Перинатальные исходы были проанализированы в зависимости от длительности безводного периода, для этого пациентки с ПРПО были разделены на две группы: в 1-й группе длительность безводного периода была до 7 суток, во 2-й группе – 7 суток и более, что составило 80% (37) и 20% (7) случаев соответственно. Достоверных различий в показателях перинатальной и поздней неонатальной смертности и частоты ВУИ в группах с разной длительностью безводного периода установлено не было (табл. 1).
Таблица 1
Перинатальные исходы в зависимости от безводного периода
|
Показатель |
Длительность безводного периода |
p |
|||
|
<7 суток (n=35) |
≥7 суток (n=9) |
||||
|
Перинатальная смертность, ‰ |
M±m |
171,4±63,7 |
222,2±138,6 |
Ns |
|
|
n |
6 |
2 |
|||
|
Поздняя неонатальная смертность, ‰ |
M±m |
85,7±47,3 |
222,2±138,6 |
Ns |
|
|
n |
3 |
2 |
|||
|
ВУИ (по данным клинико-лабораторного и морфологического исследования), % |
M±m |
37,1±8,2 |
55,6±16,6 |
Ns |
|
|
n |
13 |
5 |
|||
Также был проведен сравнительный анализ перинатальных исходов в зависимости от срока, на котором произошел разрыв плодных оболочек (табл. 2). Для этого были выделены 3 группы: в 1-ю группу вошли женщины с ПРПО в сроках 22–27,6 недели, во 2-ю группу – в сроках 28–30,6 недели, в 3 группу – в сроках 31–33,6 недели. В 1-й группе очень ранние преждевременные роды произошли в 85,7% (12) случаев, в оставшихся 2 случаях роды были на сроке 28 и 31 неделя. Во 2-й группе у женщин с ПРПО на сроках 28–30,6 недели ранние преждевременные роды составили 62,5% (5), преждевременные роды — 37,5% (3). В 3-й группе преждевременные роды в сроках 31–33,6 недели произошли в 81,8% (18), поздние преждевременные — в 18,2% (4) случаев.
Перинатальная смертность и частота ВУИ были достоверно выше при ПРПО в сроках менее 28 недель в сравнении со 2-й и 3-й группами, смертность составила 428,6‰. Показатели ранней и поздней неонатальной смертности также были выше в 1-й группе, но достоверно отличались только в сравнении с 3-й группой. Причинами ранней неонатальной смертности в 1-й группе были: ВУИ – 3 случая и РДСН – 1 случай; во 2-й группе ранняя неонатальная смерть была в 1 случае по причине РДСН; в 3-й группе – в 1 случае в результате сепсиса. Причиной поздней неонатальной смертности во всех группах была ВУИ. Мертворождение имело место только в 1-й группе – 2 случая антенатальной гипоксии плода вследствие восходящего гнойного инфицирования последа.
Таблица 2
Перинатальные исходы в зависимости от срока гестации, на котором произошел ПРПО
|
Показатель |
Срок гестации, на котором произошел ПРПО |
p |
|||
|
1-я группа 22–27,6 недели (n=14) |
2-я группа 28–30,6 недели (n=8) |
3-я группа 31–33,6 недели (n=22) |
|||
|
Количество выживших детей, % |
M±m |
28,6±12,1 |
75,0±15,3 |
95,5±4,4 |
P1-2<0,035 P1-3<0,001 P2-3= Ns |
|
n |
4 |
6 |
21 |
||
|
Перинатальная смертность, ‰ |
M±m |
428,6±132,3 |
125,0±116,9 |
45,5±44,4 |
P1-2= Ns P1-3<0,005 P2-3=Ns |
|
n |
6 |
1 |
1 |
||
|
Мертворождение, ‰ |
M±m |
142,9±93,5 |
0 |
0 |
P1-2= Ns P1-3= Ns P2-3= Ns |
|
n |
2 |
0 |
0 |
||
|
Ранняя неонатальная смертность, ‰ |
M±m |
285,7±120,7 |
125,0±116,9 |
45,5±44,4 |
P1-2= Ns P1-3<0,04 P2-3= Ns |
|
n |
4 |
1 |
1 |
||
|
Поздняя неонатальная смертность, ‰ |
M±m |
285,7±120,7 |
125,0±116,9 |
0 |
P1-2= Ns P1-3<0,01 P2-3= Ns |
|
n |
4 |
1 |
0 |
||
|
ВУИ (по данным клинико-лабораторного и морфологического исследования), % |
M±m |
78,6±11,0 |
25,0±15,3 |
22,7±8,9 |
P1-2= 0,01 P1-3=0,001 P2-3= Ns |
|
n |
11 |
2 |
5 |
||
Выводы
1. Большинство женщин, беременность у которых осложнилась преждевременным разрывом плодных оболочек, являлись повторнобеременными, при этом каждая вторая уже имела случаи невынашивания беременности в анамнезе.
2. При настоящей беременности у большинства женщин (88,6%) была установлена инфекционная патология влагалища и шейки матки, из них у половины был диагностирован цервицит.
3. У каждой второй пациентки с преждевременным разрывом плодных оболочек в сроках менее 34 недель беременность с ранних сроков осложнилась угрозой прерывания, а у каждой третьей были установлены признаки хронической плацентарной недостаточности.
4. Безводный период варьировал от 18 часов до 42 дней и в среднем составил 119 часов (5 суток), при этом не была установлена достоверная зависимость перинатальных исходов от длительности безводного периода.
5. Достоверно чаще неблагоприятные перинатальные исходы, в том числе внутриутробная инфекция плода и новорожденного, имели место в группе женщин с разрывом плодных оболочек в сроках менее 28 недель по сравнению с другими группами.
6. Основной причиной перинатальной смертности при беременности, осложненной преждевременным разрывом плодных оболочек, была внутриутробная инфекция. В 75% случаев были установлены воспалительные изменения в тканях последа, в половине которых – поражение всех слоев плодных оболочек.
Заключение
Таким образом, неблагоприятные перинатальные исходы у женщин с преждевременным разрывом плодных оболочек на очень ранних сроках (до 28 недель), возможно, связаны с более ранней манифестацией внутриматочной инфекции на фоне слабых компенсаторно-приспособительных механизмов в плаценте. Одним из мероприятий для профилактики данных осложнений могут стать своевременная диагностика и лечение генитальной инфекции на прегравидарном этапе, в I – начале II триместра беременности.
Библиографическая ссылка
Курносенко И.В., Долгушина В.Ф., Алиханова Е.С., Надвикова Т.В., Шумкова П.В., Недзвецкая И.С. ПРЕЖДЕВРЕМЕННЫЙ РАЗРЫВ ПЛОДНЫХ ОБОЛОЧЕК В СРОКАХ МЕНЕЕ 34 НЕДЕЛЬ ГЕСТАЦИИ, РЕЗУЛЬТАТЫ ПРОЛОНГИРОВАНИЯ БЕРЕМЕННОСТИ // Современные проблемы науки и образования. 2018. № 6. ;URL: https://science-education.ru/ru/article/view?id=28467 (дата обращения: 18.05.2026).
DOI: https://doi.org/10.17513/spno.28467



