Согласно современным эпидемиологическим данным распространенность тревожно-фобических расстройств в мире составляет 7,3% (4,8–10,9%). Широкий диапазон показателей обусловлен отсутствием единого методологического подхода и инструмента исследований, а также разнообразием социальных факторов, оказывающих как патогенное, так и саногенное влияние на формирование и клинико-динамические характеристики тревожно-фобических расстройств [1]. Так, высокие показатели распространенности панического расстройства были отмечены в странах с высоким уровнем доходов: в Северной и Южной Америке, Западной части Тихого океана и Западной Европы [2]. Опрос врачей, проведенный на сайте Российского общества психиатров, показал, что тревожные расстройства реже диагностируются психиатрами в РФ, чем психиатрами других стран, чаще данные состояния в России выявляют в соматической службе и частной практике. Данный факт авторы объясняют наличием барьеров для обращения пациентов в психиатрическую службу, таких как стигматизация психиатрической помощи и отсутствие необходимых ресурсов [3]. Позднее обращение за специализированной помощью, отсутствие своевременной адекватной терапии приводят к утяжелению болезненного процесса, снижению качества жизни [4-6]. Социальная значимость данной патологии обусловлена затратами системы здравоохранения на лечение и потерями государства в связи со снижением производительности труда части населения, временной утратой трудоспособности, в ряде случаев стойким снижением трудоспособности [7].
В структуре тревожно-фобических расстройств больший удельный вес приходится на специфические фобии (10,3%), далее следуют паническое расстройство с агорафобией или без нее (6,0%), социальная фобия (2,7%) и генерализованное тревожное расстройство (2,2%) [8]. Тревожно-фобические расстройства склонны к хроническому, рецидивирующему течению, часто коморбидны с другими психическими расстройствами, особенно с депрессией [4]. По данным Jonge P., Roest A.M., до 80,4% пациентов с паническим расстройством в течение жизни имеют сопутствующее расстройство, а у 15,4% больных паническое расстройство предшествует возникновению другого психического заболевания [2]. Также тревожно-фобические расстройства, даже при отсутствии сопутствующей депрессии, связаны с повышенным суицидальным риском (1,7–2,5 раза) [7]. Наиболее тяжелыми среди спектра тревожных расстройств, вызывающими выраженную социальную дезадаптацию, значительное снижение качества жизни и чаще всего проводящими к госпитализации, являются паническое расстройство и агорафобия (1,6–5,2% популяции).
В рамках биопсихосоциальной модели важная роль в генезе тревожно-фобических расстройств наряду с биологическими и личностными предикторами отводится социальным факторам, которые рассматриваются как факторы риска развития заболевания. К ним относятся насилие в детском возрасте, потери, хронические стрессы, нарушение семейных отношений, низкий уровень образования и доходов [9, 10]. Однако нарушение семейных взаимоотношений, снижение трудоспособности и материальной обеспеченности могут являться следствием болезни, снижать качество жизни пациентов и их референтного окружения [11]. Таким образом, роль социальных факторов в формировании тревожно-фобических расстройств, качестве жизни и реабилитации больных по-прежнему остается актуальной.
Цель исследования
В рамках проспективного комплексного исследования, посвященного изучению факторов риска развития и исходов тревожно-фобических расстройств, была поставлена цель – определить социально-демографические характеристики больных, находящихся на стационарном лечении.
Материалы и методы исследования
Группу исследования составили 125 пациентов, проходивших стационарное лечение в отделении непсихотических психических расстройств № 1 БУЗ ОО «КПБ им. Н.Н. Солодникова» в период с 2013 по 2016 гг., состояние которых определялось наличием тревожно-фобической симптоматики. Критериями включения в исследование служили: верифицированный диагноз невротических, связанных со стрессом и соматоформных расстройств (по МКБ-10 – F 40 и F 41), возраст от 18 до 65 лет, информированное согласие на обследование и использование сведений в научных целях. Пациенты с соматической и неврологической патологией в тяжелой форме либо в стадии декомпенсации в исследование не включались. Для решения поставленной задачи использовались клинико-психопатологический, клинико-анамнестический методы, была сформирована электронная база данных, обработка которых проводилась с использованием пакета прикладных программ для статистической обработки STATISTICA 8. В связи с тем, что распределение в группах отличалось от нормального, сравнение количественных признаков проводилось с использованием непараметрического U-критерия Манна–Уитни. Различия между качественными признаками определялись с использованием критерия χ2 и сравнения удельного веса в группах. Статистическая значимость результатов исследования выражалась в виде р = 0,… Результаты считались статистически значимыми при р<0,05.
Результаты исследования и их обсуждение
По типу тревожно-фобических расстройств пациенты были разделены на две группы. Большинство (p=0,000) — это пациенты с агорафобией и паническим расстройством (101 – 80,8%), меньшая часть — пациенты с паническим расстройством без агорафобии (24 – 19,2%). Сужение спектра тревожно-фобических расстройств группы исследования до панического обусловлено его тяжестью, приводящей к госпитализации (острая тревога, панические атаки, малая эффективность терапии до стационара). Большинство пациентов (p=0,0006) были госпитализированы впервые (76 – 60,8%), остальные – повторно (22 – 17,6%) или три и более раз (27 – 21,6%). Все пациенты до обращения в психиатрический стационар проходили обследование, лечение в общемедицинской сети (как правило, у терапевта, невролога, кардиолога, реже врачей других специальностей). Больше половины обследованных (n=72; 57,6%) до госпитализации лечились у психиатра амбулаторно, но были направлены на стационарное лечение в связи с неэффективностью назначенной терапии либо возникновением побочных эффектов.
Повторные поступления в 57,2% случаев пациенты связывали с ухудшением самочувствия под влиянием тех или иных стрессовых ситуаций (таких как семейные и производственные конфликты, проблемы здоровья, утраты значимых лиц), у троих (6,1%) ухудшение произошло после преждевременного обрыва поддерживающего лечения, а в 36,7% случаев видимых причин выявлено не было.
У всех 125 пациентов в структуре панического приступа отмечались классические симптомы со стороны дыхательной системы – ощущение нехватки воздуха, одышка, также кардиоваскулярные, мышечные, сенсорные, нейровегетативные симптомы. Реже имели место гастроинтестинальные симптомы (n=84; 67,2%) и нарушения со стороны мочевыделительной системы (n=31; 24,8%). Выраженность психических симптомов колебалась от «дискомфорта» до «паники». Страх смерти либо страх потерять сознание, оказаться в ситуации, в которой будет невозможно получить помощь, наблюдался у 34,4% (n=43) пациентов. Чаще страх смерти сочетался со страхом сойти с ума, совершить неконтролируемый поступок и/или дереализацией, деперсонализацией (n=82; 65,6%). Более сложные по структуре психические симптомы панических приступов характерны для пациентов с агорафобией (p=0,023).
В исследование вошли пациенты с различной длительностью заболевания, от дебюта болезни до момента обследования проходило от нескольких месяцев до нескольких лет (максимум 14 лет). В связи с этим были выделены четыре группы. Больные с длительностью заболевания до 1 года — 48,0% (n=60), от 1 года до 3 лет — 20,0% (n=25), от 3 до 5 лет — 17,6% (n=22), свыше 5 лет — 14,4% (n=18). Средняя длительность заболевания составила 2,6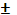 3,2 года (M
3,2 года (M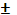 Std.Dev.). Преобладали первичные пациенты с длительностью заболевания до 1 года. Проявления болезни в этот период были наиболее яркими. Пациенты часто не понимали, что с ними происходит, активно искали помощи.
Std.Dev.). Преобладали первичные пациенты с длительностью заболевания до 1 года. Проявления болезни в этот период были наиболее яркими. Пациенты часто не понимали, что с ними происходит, активно искали помощи.
Средний возраст пациентов на момент обследования составил 38,3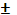 11,1 (M
11,1 (M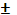 Std.Dev.). Возраст дебюта болезни был 35,5
Std.Dev.). Возраст дебюта болезни был 35,5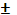 11,0 лет (M
11,0 лет (M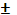 Std.Dev.). Полученные результаты соответствуют данным, приведенным в литературе, пик заболеваемости паническим расстройством приходится на трудоспособный возраст (25–50 лет) [7]. Среднее время, спустя которое пациенты обратились за помощью, составило практически 3 года.
Std.Dev.). Полученные результаты соответствуют данным, приведенным в литературе, пик заболеваемости паническим расстройством приходится на трудоспособный возраст (25–50 лет) [7]. Среднее время, спустя которое пациенты обратились за помощью, составило практически 3 года.
По полу пациенты распределились следующим образом — 102 женщины (81,6%) и 23 мужчины (18,4%). Согласно эпидемиологическим данным женщины подвержены тревожно-фобическим расстройствам в 1,5–2 раза больше, чем мужчины. В качестве возможных причин более высокой распространенности данных состояний у женщин, кроме наследственных и нейробиологических, обсуждается роль психосоциальных факторов, таких как сексуальное и домашнее насилие, хронические стрессы, связанные с положением женщины в обществе. Для женщин также характерны большая частота и выраженность панических симптомов, агорафобия, депрессия [12]. В нашем исследовании в ходе сравнения женщин и мужчин по возрасту (U) была выявлена значимая разница (p=0,013). У женщин средний возраст по Me (P25; P75) составил 37,0 (31,0; 47,0), у мужчин 30 (25,0; 41,0), таким образом, мужчины в среднем на 7 лет моложе. Такие данные могут быть связаны с более поздним началом панического расстройства у женщин по сравнению с мужчинами [12].
Среди обследованных преобладали городские жители (80 – 64,0%), жители районов области составили только 36,0% (n=45) от общего числа пациентов. Преобладание в данной выборке горожан можно объяснить большей доступностью для них специализированной психиатрической помощи.
Низкий уровень образования и материального положения изначально является фактором риска развития тревожных расстройств [2, 9]. В то же время болезнь накладывает значительные ограничения на жизнь пациентов. Они нередко теряют работу или вынужденно занимаются менее квалифицированным трудом, в тяжелых случаях становятся практически нетрудоспособными, что приводит к материальной и эмоциональной зависимости от близких [1].
Знание перечисленных характеристик, являющихся показателями социальной адаптации, необходимо для определения основных мишеней воздействия как в терапевтическом, так и в диагностическом плане.
В таблице 1 представлены трудовой и профессиональный статусы обследованных пациентов. Большая часть больных группы исследования (p=0,001) имела среднее специальное образование (78 – 62,4%), реже высшее (30 – 24,0%) и среднее полное образование (17 – 13,6%). Количество неработающих пациентов, несмотря на трудоспособный возраст, практически равно доле работающих (p=0,142). Представленные данные свидетельствуют о несоответствии между имеющимся образованием и профессиональным статусом. При достаточно высоком уровне образования лишь в 20% случаев работающие пациенты занимают соответствующие должности. Основная доля группы неработающих больных представлена безработными и домохозяйками, что в подавляющем большинстве случаев связано с наличием тревожно-фобического расстройства.
Таблица 1
Трудовой и профессиональный статус пациентов
|
Абс. |
Процент ( %) |
|
|
Работающие |
67 |
53,6 |
|
Специалисты (инженер, учитель, врач, бухгалтер и т.п.) |
17 |
13,6 |
|
Служащие (низший тех. персонал, низший менеджмент) |
16 |
12,8 |
|
Работники сферы обслуживания |
17 |
13,6 |
|
Квалифицированный физический труд |
5 |
4,0 |
|
Неквалифицированный физический труд |
9 |
7,2 |
|
Руководящие работники (директора, высший менеджмент) |
3 |
2,4 |
|
Не работающие |
58 |
46,4 |
|
Безработные |
21 |
16,8 |
|
Домохозяйки |
23 |
18,4 |
|
Пенсионеры |
11 |
8,8 |
|
Учащиеся |
3 |
2,4 |
Материальное положение больных значимо при изучении факторов риска заболевания, а также может являться показателем тяжести расстройства. Средний доход пациентов оценивался относительно прожиточного минимума, который в Омской области на IV квартал 2013 г. составлял 7326 руб., на IV квартал 2016 г. – 9691 руб. Доход ниже прожиточного минимума был у 10,4% (n=13) пациентов, ниже среднего (от 8 до 14 тыс. руб.) – у 37,6% (n=47), средний (от 15 до 25 тыс. руб.) – у 38,4% (n=48), выше среднего (26–50 тыс. руб.) – у 11,2% (n=14), высокий – у 2,4% (n=3). Для сравнения: средний доход на душу населения в Омской области в эти годы составлял 21 363,7 – 25 241,0 р. [13]. Большинство пациентов имели собственное жилье (118 – 94,4%), только семеро (5,6%) арендовали. В благоустроенных квартирах жили 64,4% (n=83) пациентов, в частных домах – 26,4% (n=33). Данные об обеспеченности жильем и условиях проживания дают более полную картину материального положения. По субъективной оценке свое материальное положение 12,8% (n=16) человек оценивали как трудное, как среднее – 74,4% (n=93), как хорошее и очень хорошее – 12,8% (n=16).
Одним из важных социально-демографических показателей является семейное положение. Пациенты преимущественно (p=0,000) жили в семьях (119 – 95,2%), только шесть человек проживали одни (4,8%). Также большинство (p=0,000) имели детей (95 – 76,0%) и состояли в браке (93 – 74,4%), из них 63 (50,4%) в первом, 22 (17,6%) в повторном, 8 (6,4%) в гражданском. Равные доли пришлись на разведенных (16 – 12,8%) и никогда не состоявших в браке (16 – 12,8%). Пациенты, как правило, имели одного ребенка (54 – 43,2%), реже двух (32 – 25,6%) и трех детей (9 – 7,2%). Таким образом, большая часть пациентов (p=0,000) жили в нуклеарных семьях с детьми (51 – 40,8%) или в расширенных семьях (34 – 27,2%). При изучении семейно-брачных отношений необходимо учитывать и стадию жизненного цикла семьи. В таблице 2 представлена структура семей группы исследования в зависимости от стадии жизненного цикла.
Таблица 2
Структура семей группы исследования в зависимости от стадии жизненного цикла
|
Абс. |
Процент ( %) |
|
|
Полностью не отделившиеся молодые люди (18–30 лет) |
10 |
8,0 |
|
Молодые бездетные пары (18–30 лет) |
5 |
4,0 |
|
«Полное гнездо» (младшему ребенку 0–17 лет) |
51 |
40,8 |
|
Расширенная семья (дети старше 18 лет живут с родителями) |
34 |
27,2 |
|
«Пустое гнездо» (старше 30 лет, детей нет или дети живут отдельно) |
25 |
20,0 |
|
Всего |
125 |
100,0 |
По данным, представленным в таблице, можно выделить два значимых периода: «полное гнездо» и «пустое гнездо» – появление детей в семье и их уход, что в сочетании с возрастом родителей может являться фактором риска развития тревожно-фобических расстройств. Другим значимым фактором является тип взаимоотношений в семье. Из всей группы 40% (n=50) обследованных жили в семьях с дисгармоничным типом отношений. Пациенты с паническим расстройством (16 – 66,7%) чаще, чем пациенты с агорафобией и паническим расстройством (64 – 33,7%), жили в семьях с неблагоприятным климатом (p= 0,0030). Дисгармоничные взаимоотношения в семье могут выступать в качестве триггера для развития тревожных расстройств и отвечать за поддержание этих нарушений. Однако семейные проблемы могут быть следствием проявления болезни [14].
Выводы
Таким образом, среди пациентов с тревожно-фобической симптоматикой невротического уровня, проходивших стационарное лечение в отделении непсихотических психических расстройств, преобладают женщины среднего возраста, городские жители, которые живут в нуклеарных семьях с детьми, состоят в браке и имеют детей. Они получили среднее специальное образование, работают либо не работают, имеют собственное жилье, а их материальное положение и доходы можно оценить как средние. Полученные данные необходимы для решения вопросов ранней диагностики и разработки программ реабилитации больных с тревожно-фобическими расстройствами.
Библиографическая ссылка
Моор Л.В., Рахмазова Л.Д. СОЦИАЛЬНО-ДЕМОГРАФИЧЕСКИЙ ПОРТРЕТ СТАЦИОНАРНОЙ КОГОРТЫ БОЛЬНЫХ С ТРЕВОЖНО-ФОБИЧЕСКИМИ РАССТРОЙСТВАМИ // Современные проблемы науки и образования. 2018. № 5. ;URL: https://science-education.ru/ru/article/view?id=28076 (дата обращения: 16.05.2026).
DOI: https://doi.org/10.17513/spno.28076



