Синдром поликистозных яичников (СПКЯ) является одним из наиболее часто встречаемых заболеваний эндокринной этиологии среди женщин репродуктивного возраста. Этот синдром можно обнаружить почти у каждой десятой женщины данной категории (7–10%) [1] в популяции, а по некоторым данным - у каждой пятой (20%) [2]. Процентное соотношение увеличивается при следующих рисках: в когорте пациенток с расстройствами менструации СПКЯ может быть диагностирован с частотой 17–46%; гиперандрогении - 72–82%; ановуляторном бесплодии - 55–91% [3]. Важно отметить, что СПКЯ неправильно считать только гинекологическим синдромом, так как впоследствии он может стать предпосылкой для развития таких заболеваний, как сахарный диабет, тромбоэмболия, гиперпластические процессы в эндометрии, а также психосоматические расстройства.
Патогенез данного заболевания еще недостаточно изучен, но в настоящее время СПКЯ считается сложным полиэтиологичным расстройством, включающим в себя аномалии гипоталамо-гипофизарной системы, стероиодогенез и инсулинорезистентность [4].
К основным клиническим проявлениям СПКЯ относят: гиперандрогенизм, хроническую овуляторную дисфункцию и поликистозную морфологию яичников, подтвержденную данными УЗИ малого таза [5].
При исследовании повышения андрогенного синтеза следует учитывать следующие факторы. Во-первых, инсулин совместно с ЛГ непосредственно влияет на яичники, сверхчувствительные к данным гормонам, и вследствие этого ускоряется синтез яичниковых андрогенов [6]. Во-вторых, инсулин действует угнетающе на синтез белков, связывающих инсулиноподобные факторы роста, кроме того, понижает уровень глобулина, связывающего половые стероиды. В результате содержание инсулиноподобных факторов роста увеличивается, в то же время происходит стимуляция выработки андрогенов в яичниках, а концентрации глобулина, связывающего половые стероиды, который должен их инактивировать, не хватает. Таким образом, возникает абсолютная и относительная гиперандрогения [7].
Гиперандрогенизм является патологическим симптомокомплексом, характеризующимся избыточным действием андрогенов на органы и ткани-мишени у женщин. Для абсолютного гиперандрогенизма характерна повышенная продукция андрогенов в яичниках, надпочечниках и периферических тканях.
Абсолютный гиперандрогенизм функционального генеза может быть различного происхождения: яичникового (синдром поликистозных яичников), надпочечникового (врождённая дисфункция коры надпочечников) или смешанного генеза [8] .
Так как к основным симптомам гиперандрогенизма относят гирсутизм, себорею, акне, а также андрогенную алопецию, пациенты часто обращаются именно к дерматологам для оценки и лечения данных заболеваний. Поэтому данные специалисты играют значимую роль в ранней диагностике и лечении синдрома поликистозных яичников.
Еще несколько лет назад считалось, что гиперандрогенизм в целом является одним из базовых симптомов синдрома поликистозных яичников. В настоящее время проведены исследования, которые указывают на то, что основную значимость в диагностике СПКЯ несет только гирсутизм и черный акантоз, тогда как акне может быть всего лишь сомнительной предпосылкой.
В данной статье мы провели обзор статей и литературы и рассмотрели, какие именно симптомы гиперандрогенизма в действительности влияют на диагностику синдрома поликистозных яичников, а какие из них являются ложными. Для более точного заключения мы отобрали исследования нескольких когорт, куда входили женщины репродуктивного возраста, принадлежащие к разным расовым и возрастным группам.
Группа ученых университета Калифорнии (Сан-Франциско) провели исследование среди 401 женщины с подозрением на синдром поликистозных яичников. Средний возраст обследуемых составлял 28 лет. По сравнению с женщинами, которые не соответствовали диагностическим критериям для СПКЯ, пациентки, которые соответствовали критериям, имели более высокие показатели гирсутизма (53,3% [144 из 270] против 31,2% [15 из 48], P = 0,005), акне (61,2% [164 из 268] против 40,4% [19 из 47], P = 0,004) и черного акантоза (36,9% [89 из 241] против 20,0% [9 из 45], P = 0,03). Кожные показатели также варьировались. Женщины с диагностическими критериями СПКЯ продемонстрировали более тяжелый гирсутизм и более высокий уровень подмышечного черного акантоза. Среди обследуемых с СПКЯ наличие гирсутизма (43,9% [54 из 123] против 30,9% [34 из 110], P = 0,04) и черного акантоза (53,3% [40 из 75] против 27,0% [40 из 148], P <001) было связано с более высокими показателями повышенного уровня свободного тестостерона, а также с несколькими нарушениями метаболизма, включая инсулинорезистентность, дислипидемию и увеличение индекса массы тела. Хотя распространенность акне была увеличена среди женщин с СПКЯ, были минимальные различия в типах акне и распределении между женщинами с диагностическими критериями СПКЯ и женщинами, не подходящими под эти критерии [9].
В нескольких исследованиях описывается широкий спектр заболеваний гиперандрогенизма, многие из которых трудно отличить друг от друга. Для лучшего понимания заболеваний гиперандрогенизма авторы провели ретроспективное исследование кожных изменений у женщин с гиперандрогенизмом. Проведен ретроспективный анализ диаграмм, составленный тремя дерматологами как в академических, так и в частных условиях, включая пациентов с показаниями двух или более проявлений гиперандрогенизма. Были рассмотрены соответствующие дерматологические и связанные с ними проявления, результаты лабораторных исследований и исследований изображений. Наиболее распространенным проявлением было умеренное и тяжелое акне. Другими распространенными проявлениями, которые впервые были представлены, являются гирсутизм, черный акантоз, андрогенная алопеция. Олигоменоррея была наиболее распространенным системным представляющим клиническим симптомом. Статистический анализ различных клинических маркеров выявил корреляции с гиперандрогенемией. Было обнаружено, что черный акантоз и гирсутизм являются полезными клиническими маркерами для гиперандрогенизма, тогда как андрогенная алопеция не подтвердила своей диагностической значимости [10].
Исследователи из Сеульского национального университета изучили роль дерматологических проявлений у корейских пациенток с СПКЯ, классифицированных по трем критериям ASRM / ESHERE, на базе Лаборатории акне и розацеи в Национальной университетской больнице Сеула. Было обследовано 40 пациенток с синдромом поликистозных яичников, которым недавно был поставлен диагноз в Отделе акушерства и гинекологии больницы Сеульского национального университета. Пациенты были классифицированы в зависимости от наличия нерегулярных менструаций, морфологии поликистозных яичников и гиперандрогении. В результате исследования чаще всего был выявлен гирсутизм, распространенность других кожных проявлений существенно не различалась. Вследствие этого ученые пришли к выводу о том, что кожные проявления могут быть первыми признаками СПКЯ, поэтому дерматологи должны акцентировать внимание на кожные проявления у различных этнических групп [11].
Турецкие исследователи провели перспективный описательный анализ, в котором было обследовано 115 женщин с диагнозом СПКЯ. Каждая женщина была обследована по состоянию акне, гирсутизма, себореи, андрогенной алопеции и черного акантоза. Взаимосвязи между кожными особенностями и гормональными метаболическими параметрами были проанализированы с помощью многомерных моделей логистической регрессии. В результате чего была выявлена распространенность акне, гирсутизма, себореи, андрогенной алопеции и черного акантоза - 53; 73,9; 34,8; 34,8 и 5,2% (рис. 1) соответственно. Акне не было связано с гормональными, метаболическими и антропометрическими переменными. Гирсутизм имел положительные ассоциации с общим тестостероном, глюкозой натощак и общим холестерином, но отрицательную ассоциацию с возрастом. Было обнаружено, что себорея связана со свободным тестостероном, глюкозой натощак и инсулином. Отрицательные ассоциации наблюдались среди андрогенной алопеции, свободного тестостерона, липопротеинов низкой плотности и инсулина [12].
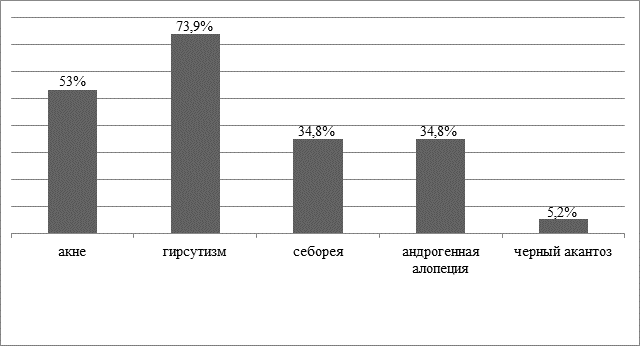
Рис. 1. Распространенность акне, гирсутизма, себореи, андрогенетической алопеции и черного акантоза
Другие исследователи считают, что женское акне часто связанo с клиническими признаками гиперандрогении, в том числе с синдромом поликистозных яичников, или метаболического синдрома. Различные гормональные и биохимические факторы, а также дефицит витамина D играют определенную роль в этиопатогенезе акне, и важно иметь возможность диагностировать маркеры, указывающие на определенные аномалии, чтобы полноценно подходить к лечению. Однако интерпретация этих маркеров может быть затруднена, поскольку существует двусмысленность относительно того, что считается «нормальным» или «ненормальным». При частном центре дерматологии в Западной Индии было проведено исследование, в котором участвовало 36 женщин в возрасте от 16 до 39 лет. 33 пациенткам было выполнено ультразвуковое исследование малого таза, в результате чего 14 из них (45%) был поставлен диагноз СПКЯ. Также исследовали распространенность показателей повышенных биохимических маркеров резистентности к инсулину и дисфункции гормонов. 35 из 36 пациентов (97,22%) показали по крайней мере один измененный маркер. Исследования автора показывают очень высокую распространенность аномальных метаболических и гормональных статусов у женщин с акне, что указывает на необходимость поддержания дерматологами высокого индекса подозрения на другие нарушения, особенно нарушения обмена веществ, и в частности на синдром поликистозных яичников, при лечении женщин-пациенток с акне. Но мы считаем, что на фоне вышеуказанных исследований 45% является не таким значимым показателем, так как исследовалась небольшая когорта женщин. Следовательно, важность акне для диагностики синдрома поликистозных яичников остается сомнительной [13].
Также в Индии был проведен статистический анализ с целью изучения частоты различных кожных проявлений у пациенток с СПКЯ. В течение года были обследованы 100 женщин на базе дерматологического центра. Возрастной показатель пациенток был от 20 до 40 лет. Диагноз СПКЯ был поставлен на основании Роттердамских критериев 2003 года, а именно:
1) олигоменорея или/и аменорея;
2) гиперандрогения (клинические и лабораторные проявления);
3) поликистозные изменения яичников.
В результате исследования распространенность гирсутизма, акне, андрогенной алопеции у женщин, черного акантоза, себореи, стрии и акрохордонов составила 78, 48, 31, 30, 29, 13 и 9% соответственно (рис. 2) [14].
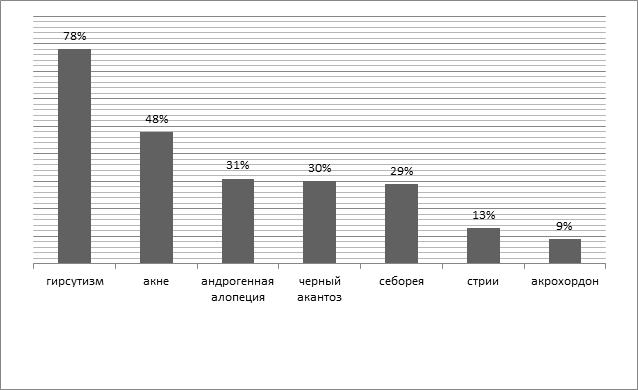
Рис. 2. Распространенность гирсутизма, акне, андрогенной алопеции у женщин, черного акантоза, себореи, стрии и акрохордонов
В ходе обзора выше представленных источников было выявлено, что не все симптомы гиперандрогении можно считать ключевыми.
Cеборея и андрогенная алопеция не доказали своей большой значимости в диагностике синдрома поликистозных яичников. Акне, зачастую воспринимающееся как «звонок», для того чтобы обратить внимание на возможно необследованный СПКЯ, на самом деле чаще является у подростков физиологическим, транзиторным или просто не несёт значения в диагностике.
Тогда как гирсутизим и черный акантоз можно смело считать основополагающими симптомами для того, чтобы обратить на них внимание на приеме у дерматолога, особенно если до этого пациентка не наблюдалась по поводу СПКЯ.
Косметический дефект на лице у подростков, обусловленный наличием акне, является частой причиной неуверенности в себе и неудовлетворенностью собой как личностью [15]. Е.В. Сибирская, Л.В. Адамян, И.Е. Колтунов, А.А. Плошкина говорят о том, что степень распространения акне среди данной группы пациентов достаточно велика, но в большинстве случаев угревую болезнь следует воспринимать как транзиторное явление. Больше внимания следует уделять гирсутизму [16]. У подростков особенно внимательно следует проводить дифференциальную диагностику разных форм гиперандрогении, так как сопутствующие формы влияют на изменение лабораторных данных и клинические проявления синдрома [17].
В связи с тем что гирсутизм является диагностически важным критерием для постановки диагноза СПКЯ для пациенток от подросткового возраста до периода перименопаузы, предлагаем ознакомиться с методом оценки симптома по шкале Ферримана-Галвея (рис. 3), который был впервые описан Д. Ферриманом и Дж.Д. Геллвеем в Journal of Clinical Endocrinology. Данная шкала в её новой интерпретации оценивает распространенность терминальных волос в 9 андрогенозависимых зонах по пятибалльной шкале (от 1 до 4 баллов).
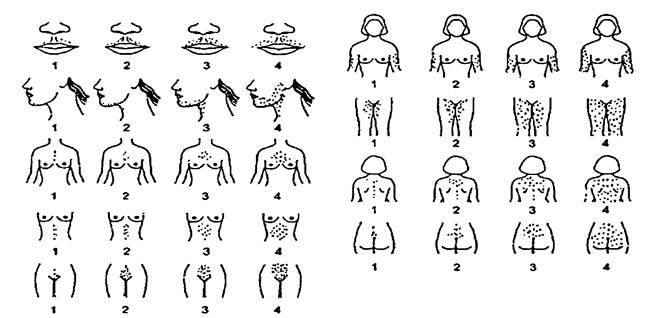
Рис. 3. Методы оценки симптома по шкале Ферримана-Галвея
В результате общая сумма может варьироваться от 0 до 36 баллов. При оценке степени оволосения следует обязательно учитывать конституционально-наследственные факторы. Показатель по шкале Ферримана-Голлвея 8 баллов и выше свидетельствует о наличии гирсутизма, 8-15 баллов – об умеренном, 15 и более – о выраженном.
Заключение
Важно понимать, что СПКЯ – это диагноз трех наук: дерматологии, эндокринологии и гинекологии.
Пациентки с проявлениями гирсутизма и черного акантоза зачастую обращаются именно к дерматологу и дерматокосметологу для решения данной проблемы, поэтому врач на приеме должен помочь пациентке не только с эстетической стороны, но и тщательно собрать анамнез, осмотреть кожные покровы и при необходимости направить на консультацию к соответствующим специалистам для дальнейшей диагностики, потому что успех в эффективной борьбе с синдромом поликистозных яичников - это совместная работа дерматолога, эндокринолога и гинеколога.
Синдром поликистозных яичников – это очень важный в диагностике симптомокомплекс, так как он напрямую влияет на репродуктивную функцию женщин, а значит и в целом на процент рождаемости.
Библиографическая ссылка
Заславский Д.В., Прокопенко А.Д., Даниелян Д.А. ДЕРМАТОЛОГИЧЕСКИЙ АСПЕКТ ЗНАЧЕНИЯ ГИПЕРАНДРОГЕНИИ ПРИ СИНДРОМЕ ПОЛИКИСТОЗНЫХ ЯИЧНИКОВ // Современные проблемы науки и образования. 2018. № 4. ;URL: https://science-education.ru/ru/article/view?id=27777 (дата обращения: 17.05.2026).
DOI: https://doi.org/10.17513/spno.27777



