Гиподинамия, избыточный вес и другие факторы риска в сочетании с увеличением продолжительности жизни выступают в роли причинного комплекса, обусловившего широкую распространенность в наиболее развитых странах патологий костно-мышечной системы. Еще недавно, в последние десятилетия прошлого века, дегенеративно-дистрофические заболевания суставов встречались в основном у пожилых пациентов. Теперь же тридцати процентам больных едва за 40 лет.
Одним из часто встречающихся заболеваний стал остеоартроз. Он встречается в 6,43%. Именно это заболевание наиболее показательно коррелирует с возрастом. У пациентов старше 45 лет он встречается в 13,9% исследованных случаев, а у больных старше 60 лет частота встречаемости остеоартроза вырастает до 97%. По современным данным, до 12% взрослого населения США и Европы страдают остеоартрозом крупных суставов. В России частота заболеваемости остеоартрозом составляет 22,7 на 1000 взрослого городского населения [1].
В списке локализаций остеоартроза крупных суставов на особом месте стоит такая актуальная проблема, как гонартроз. Хитров Н.А. и соавторы приводят следующие результаты: в 50,6-54,5% случаев гонартроз зарегистрирован у больных, страдающих дистрофическими заболеваниями крупных суставов нижней конечности. В 86% случаев он поражает лиц трудоспособного возраста, а в 6,5-14,6% приводит к инвалидности [1; 2].
Одним из постоянных симптомов гонартроза является боль в переднем отделе коленного сустава. Возникновение этого симптома наиболее часто связывают с дегенеративно-дистрофическими изменениями пателло-феморального сустава.
В начале прошлого века американский хирург B. Boyd предложил при заболеваниях, не связанных с травмой, выполнять хирургическую операцию удаления надколенника через парапателлярный медиальный разрез со смещением кожи кнаружи. После вылущивания надколенника из сухожилия четырехглавой мышцы бедра сухожилие сшивается в виде дупликатуры. Данный вид хирургического вмешательства стал называться пателлэктомия Бойда и продолжает оставаться актуальным по настоящее время.
Однако боли в переднем отделе колена могут иметь разную этиологию: сам надколенник может располагаться патологически высоко (alta), низко (baja) или в целом неправильно позиционироваться в борозде, что может приводить к подвывиху, импинджмент-синдрому, гиперпрессии или к рецидивирующим вывихам надколенника [3]. Также причинами боли могут стать: стрессовый перелом или остеонекроз надколенника, тендинит сухожилия четырехглавой мышцы и собственной связки надколенника, симптом синовиальной складки, описанный Johnson D.P. [1; 4]. Не должны оставаться без внимания и такие причины, как комплексный регионарный болевой синдром и боли, иррадиирующие из области тазобедренного сустава или поясничного отдела позвоночника. Кроме того, источниками боли могут быть сосудистые заболевания и аномалии, такие как ишемическая болезнь, сосудистые пороки или аневризмы, описанные Burnett R.S. с соавторами [1; 5].
Таким образом, точное установление этиологии боли при гонартрозе должно предшествовать пателлэктомии Бойда. Боль может генерироваться несколькими источниками, не связанными с надколенником и его дегенеративно-дистрофическими изменениями. Но даже если связь имеется, целесообразность удаления такого важного органа человеческого тела остается под вопросом. Ведь неоспоримая важность надколенника в работе коленного сустава вытекает из его разнообразных функций:
- увеличение рычага действия силы четырехглавой мышцы,
- обеспечение функциональной стабильности при осевой нагрузке за счет противоупора суставной поверхности межмыщелковой борозды,
- оптимизация передачи сил четырехглавой мышцы при согнутом колене без потери вследствие трения,
- создание костной защиты суставной поверхности мыщелков бедра при согнутом коленном суставе,
- формирование эстетичного контура сустава в положении сгибания [6].
Надколенник действует как динамический рычаг для передачи сил, образуемых разгибательным механизмом. Он обеспечивает увеличение силы разгибания на 50% по сравнению с силой разгибания после пателлэктомии [7]. Сила, возникающая при контакте надколенника и межмыщелковой борозды, увеличивается при сгибании и может превышать вес тела в 6,5 раз [8].
По данным метаанализа Asadollahi S. и соавторов, из общего числа пациентов, перенесших тотальное эндопротезирование коленного сустава, после пателлэктомии «хорошие» и «отличные» результаты в плане наличия болевого синдрома в переднем отделе коленного сустава отмечались в 65% случаев, тогда как у пациентов с сохранным надколенником – в 95%. Объем среднего послеоперационного сгибания коленного сустава в группе пациентов после пателлэктомии был меньше на 6,58° по сравнению с пациентами с сохранным надколенником [9].
Кроме того, по данным Haque O.J. и соавторов, у пациентов, перенесших пателлэктомию, риск появления послеоперационных осложнений в виде связочной нестабильности, длительного заживления раны инфекции был значительно выше [10].
Полное или частичное отсутствие надколенника при эндопротезировании коленного сустава может приводить к передним вывихам коленного сустава и к нестабильности эндопротеза. По этой причине при отсутствии надколенника используются только эндопротезы связанного типа, которые при первичном эндопротезировании больше травмируют костную ткань и ограничивают возможность повторного ревизионного эндопротезирования [11].
Кроме того, анализ литературы с описанием ревизионных вмешательств на коленном суставе выявил, что удаление надколенника при ревизионном эндопротезировании коленного сустава привело к неудовлетворительным результатам, по данным Pangano M.W. с соавторами [12] - в 62% случаев, по данным Barrack R.L. с соавторами [13] - в 28% случаев.
Попытки восстановить надколенник при проведении тотального протезирования коленного сустава приводят к улучшению результатов лечения. Daentzer D. с соавторами предложили пластику надколенника аутотрансплантатом из подвздошной кости [14]. Были прооперированы 12 пациентов, и в 7 случаях получены удовлетворительные результаты в течение 8,5 лет. Другие авторы использовали костный аллотрансплантат диаметром 2,5 см и толщиной 1 см, который помещали и фиксировали субсиновиально в сухожилие четырехглавой мышцы в проекции анатомического расположения надколенника. Были прооперированы 7 пациентов, и в 6 случаях получены удовлетворительные результаты при сроке наблюдения 10,5 лет. В ещё одной группе исследований использовался костный аллотрансплантат толщиной до 1 см, который фиксировался к сухожилию четырехглавой мышцы в проекции анатомического расположения надколенника. По краям формировался валик из рубцовых тканей перипателлярной области или тканей супрапателлярной бурсы. Этим способом были оперированы 9 пациентов, и в срок до 4,5 лет у всех отмечались удовлетворительные результаты с увеличением костной массы надколенника и усилением разгибательного аппарата коленного сустава [15].
Цель исследования: улучшить результаты первичного эндопротезирования коленного сустава у пациентов, ранее перенесших пателлэктомию.
Материал и методы. С целью восстановления биомеханики коленного сустава у пациентов, ранее перенесших операцию по удалению надколенника, нами разработан и внедрен в клиническую практику способ восстановления надколенника при эндопротезировании коленного сустава. Данная операция выполняется следующим образом: производится стандартный хирургический доступ по передней поверхности коленного сустава, от дистальной трети бедра до проксимальной трети голени: рассекается кожа, подкожная клетчатка, собственная фасция. Тупо и остро идентифицируются сухожилия четырехглавой мышцы, которая рассекается продольно. Предполагаемое место надколенника следует обходить кнутри до прикрепления собственной связки надколенника. Костные опилы и релиз мягких тканей выполняется по стандартной методике, однако при выполнении опила передней поверхности бедренной кости сохраняется питающая сосудистая ножка от A. superior lateralis genus и A. superior medialis genus, проходящих в синовиальной оболочке. При помощи распатора выполняется мобилизация синовиальной оболочки вдоль бедренной кости (рис. 1).
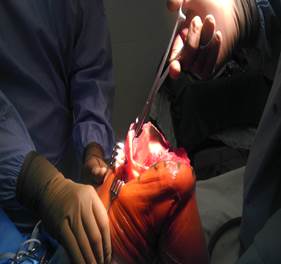
Рис. 1. Забор аутотрансплантата и формирование питающей сосудистой ножки
После этого выполняется имплантация на постоянной основе компонентов эндопротеза и установка полиэтиленового вкладыша. Из опила передней поверхности бедренной кости на сохраненной питающей ножке формируют надколенник. Вновь сформированный надколенник освобождается от суставного хряща при помощи рашпиля. В проекции анатомического расположения надколенника формируется сухожильный карман, в котором размещается и позиционируется сформированный трансплантат надколенника (рис. 2).
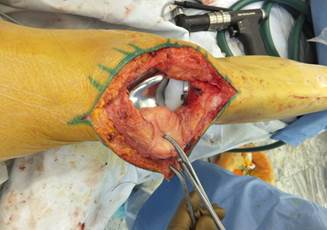
Рис. 2. Формирование сухожильного кармана и позиционирование трансплантата
Далее карман ушивается и трансплантат дополнительно трансоссально фиксируется к сухожильному тракту четырехглавой мышцы в месте анатомического расположения надколенника (рис. 3).
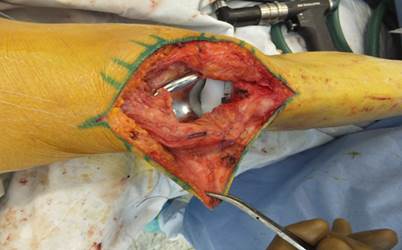
Рис. 3. Трансплантат фиксирован в месте анатомического расположения надколенника
Последующее ушивание послеоперационной раны и восстановительный период проводятся стандартно.
Клинический пример. Пациент 37 лет. В возрасте 22 лет перенес травму коленного сустава, в результате которой развился посттравматический гонартроз. В возрасте 32 лет пациенту было выполнено удаление надколенника (рис. 4).
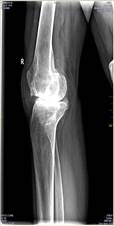
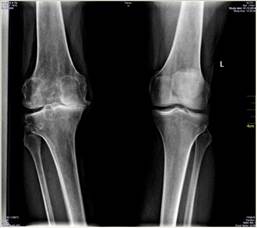
Рис. 4. Рентгенограммы коленного сустава в прямой и боковой проекциях
Пациенту проведено оперативное лечение: эндопротезирование правого коленного сустава с одномоментной пателлопластикой по описанной методике. Послеоперационный период протекал без особенностей, пациенту была проведена стандартная реабилитация.
На контрольных осмотрах через 6 месяцев, 1, 2 и 3 года после проведенного хирургического лечения пациент отметил хороший результат лечения, выражающийся в увеличении объема движений в коленном суставе, повышении его стабильности и силы разгибательного аппарата конечности. На контрольной рентгенограмме коленного сустава через 3 года после операции трансплантат надколенника состоятелен (рис. 5).
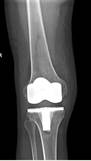
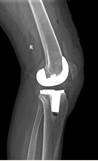
Рис. 5. Контрольная рентгенограмма коленного сустава в прямой и боковой проекциях
Результаты и обсуждение. Таким образом, выполнение пателлопластики у больных, перенесших пателлэктомию, при первичном эндопротезировании коленного сустава по разработанной нами методике приводит к хорошим результатам, выражающимся в увеличении силы разгибания конечности в коленном суставе и увеличении амплитуды сгибания, предотвращает передний вывих коленного сустава и увеличивает срок службы эндопротеза за счет нормализации распределения нагрузок.
Выводы
1. Надколенник выполняет ряд важных функций в коленном суставе. Эндопротезирование в случае отсутствия надколенника существенно снижает функциональные возможности протезированного коленного сустава.
2. Первичное тотальное эндопротезирование коленного сустава с восстановлением надколенника – высокотехнологичная операция, позволяющая получить положительный и долгосрочный эффект у пациентов с посттравматическим гонартрозом 3 ст. и синдромом пателлэктомированного сустава.
3. В предлагаемом способе в качестве трансплантата используется передний бедренный опил на питающей ножке, что обеспечивает кровоснабжение трансплантата и ускоряет процесс его перестройки. Предложенная методика позволяет использовать эндопротез любого типа.
Библиографическая ссылка
Прохоренко В.М., Баитов В.С. ПАТЕЛЛОПЛАСТИКА ПРИ ТОТАЛЬНОМ ЭНДОПРОТЕЗИРОВАНИИ КОЛЕННОГО СУСТАВА // Современные проблемы науки и образования. 2017. № 6. ;URL: https://science-education.ru/ru/article/view?id=27113 (дата обращения: 16.05.2026).



