Успехи торакальной хирургии очевидны [1-6, 8]. В настоящее время технический прогресс позволяет медицинским специалистам без затруднений осуществлять усиление технологического компонента обследования больных и пострадавших с патологией груди [2,6,9]. Научно-техническая мысль, предлагая усовершенствованные специальные методики, одновременно предоставляет и неограниченные возможности для полноценной верификации патологических состояний и интерпретации их существа. Вместе с тем использование неинвазивных (минимально травматичных) методик, внедряемых в торакальную хирургию, нередко позволяет лишь косвенно судить о сути выявляемых патологических процессов и оставляет необходимость домысливания об их природе [8]. Новые медицинские технологии, наряду с возможностями диагностики, позволяют осуществлять лечебные манипуляции и операции, хоть и небескровно, однако, минимально травматично [1,10]. Анестезиолого-реаниматологическое сопровождение подобных миниинвазивных процедур оказывается также более безопасным [7]. Поэтому изучение роли миниинвазивных методов обследования и лечения пострадавших с повреждениями груди при ее травме (ТрГ) – одно из востребованных направлений медицинской науки.
Материалы и методы. Проанализированы данные о 330 пациентах клинической базы кафедры хирургии им. Н.Д. Монастырского СЗГМУ им. И.И. Мечникова (городской Александровской больницы (ГАБ) Санкт-Петербурга), прошедших обследование и лечение в этой медицинской организации (МО) с 2007 по 2011 г. по поводу ТрГ. Среди наблюдений выделены две группы исследования, когда медицинская помощь (МП) оказана с использованием торакоскопии – ТС – 155 человек и контроля (применялись традиционные методы) – 175 человек. Распределение по полу и возрасту представлено в табл. 1.
Таблица 1
Распределение наблюдений с ТрГ по полу и возрасту пострадавших
|
Возрастные группы |
Число пострадавших, которым МП оказывалась |
Всего |
|||
|
традиционно |
с использованием ТС |
||||
|
мужчины |
женщины |
мужчины |
женщины |
||
|
18-35 36-55 56-65 |
81 42 13 |
19 14 6 |
65 43 11 |
15 17 4 |
180 116 34 |
|
Всего пациентов |
175 |
155 |
330 |
||
Возраст пострадавших при ТрГ колебался от 18 до 65 лет (в среднем – 37,1±4,2). Превалировали мужчины (136 и 119 – в группах контроля и исследования, соответственно) трудоспособного (до 60 лет) возраста – 77 %.
Кроме данных клинического обследования пациентов, анализировались сведения специальных исследований: биохимических; микроскопических; цитологических; бактериологических; гистологических; лучевых; рентгенологических (полипозиционная рентгенография и рентгеноскопия грудной клетки – ГрК и мультиспиральная компьютерная томография – МСКТ, обзорная рентгенография брюшной полости, контрастные рентгенисследования – плеврография; ультразвуковых (навигационная сонография плевральных полостей – ПП, перикарда и брюшной полости); инструментальных (фибробронхоскопия, дренирование плевральной полости – ДПП, торакоскопия, видеоторакоскопия – ВТС, торакотомия – ТТ).
Состояние пациентов оценивалось по интегральным шкалам: американской ассоциации анестезиологов: (ASА) – определение тяжести операционно-анестезиологического риска; Abbreviated Injury Scale (AIS) – оценка тяжести изолированных повреждений; Injury Severity Score (ISS) – градация тяжести сочетанных повреждений; APACHEII – ранжирование тяжести состояния при острых физиологических нарушениях и хронических заболеваниях.
При ТрГ, осложненной пневмо- и гемотораксом, пострадавшим традиционно выполнялось ДПП. Торакотомия осуществлялась при продолжающемся внутриплевральном кровотечении, повреждениях и тампонаде сердца, а также при подозрении на его ранение. При традиционном подходе к оказанию МП ВТС под наркозом выполнялась (в редких случаях гемоторакса, невозможности исключения проникающего ранения груди с повреждением внутренних органов и при подозрении на продолжающееся кровотечение в ПП с интенсивностью до 200 мл в час.
При клинических и рентгенологических данных о реберных клапанах в случаях переломов ребер, кроме межреберных спирт-новокаиновых блокад, параоссально осуществлялась фиксация каркаса ГК спицами Киршнера.
В качестве базисной инновационной лечебно-диагностической манипуляции при ТрГ использовалась ТС, выполняемая под местным обезболиванием (м/а). Чаще всего ТС осуществлялась – в III–IV межреберье по передней подмышечной линии (при пневмо-, или гемопневмотораксе), а также в точке, оптимальной для безопасного осуществления торакоцентеза при гемотораксе (как правило, в VII или VIII межреберье по средней или задней подмышечной линии). Такой вариант ТС обозначался как первичная (ориентировочная) ТС и осуществлялся в случаях выполнения любогоДПП у пострадавших с ТрГ, оказываясь этапом ДПП. Преимущественно применялись приборы с инструментальным каналом, что позволяло удалять кровь из ПП и собирая ее во время осмотра ПП для реинфузии. По данным, получаемым при первичной ТС, выносилось решение о необходимости ВТС или ТТ.
По показаниям ТС завершали оставлением гильзы троакара в грудной стенке. Пролонгированное ДПП, осуществляемое через такой своеобразный порт, используя катетер Фолея, оказывалось информативным мероприятием динамического мониторинга за отделяемым из ПП (в режиме «damage – сontrol»).
Данные по выборкам клинических наблюдений статистически обрабатывались, используя прикладные программы «Microsoft Excel 2012» for Windows XP.
Основные результаты исследования и их обсуждение
При ТрГ большинство пострадавших в ургентном порядке госпитализируются в неспециализированные МО, в штате которых не предусмотрены должности специалистов по профилю «торакальная хирургия».
В 79 % случаев среди 330 пострадавших верифицировано изолированная ТрГ. Сочетанные повреждения груди констатированы в 21 % наблюдений (табл. 2).
Таблица 2
Распределение наблюдений ТрГ в ГАБ с учетом ее сочетания
|
Виды травм |
Число случаев (в %)лечения |
Всего n=330
|
|
|
традиционно |
инновационно |
||
|
изолированная, n=262 |
78
|
81
|
100
|
|
сочетанная, n=68 |
22 |
19 |
100 |
|
Всего |
79 |
21 |
100 |
При госпитализации в ГАБ пострадавших с ТрГ почти в каждом втором случае констатированы повреждения костей (159 из 330). Пневмоторакс и гемоторакс отмечены в 52 % и 39 % наблюдений, соответственно, групп контроля и исследования (табл. 3). Основным (19 %) источником пневмоторакса оказывались ранения легких. Гемоторакс обусловливался повреждениями: легких (19 %), крупных сосудов (13 %) и диафрагмы (6 %), сердца (3 %).
Таблица 3
Частота наблюдения осложнений ТрГ
|
Последствия ТрГ |
Частота (в %) осложнений, n=330*
|
|
пневмоторакс повреждение костей гемоторакс (в т.ч. свернувшимся) ранения легких сосудов диафрагмы сердца ушибы легких сердца образование «реберного клапана» напряженная эмфизема средостения |
52 48 39 19 13 6 3 9 2 2 1 |
|
Всего в группах |
(100) |
* – в 287 случаях констатированы 2 и более повреждений.
В случаях оказания МП при изолированной ТрГ анестезиологический риск оказывался минимальным – 1–3 (табл. 4).
Таблица 4
Распределение наблюдений ТрГ у пациентов ГАБ с учетом операционно-анестезиологического риска
|
Степени риска |
Число пациентов с ТрГ, которым оказана МП |
|||||
|
традиционно, при повреждениях |
инновационно, при повреждениях |
|||||
|
изолированных |
сочетанных |
всего |
изолированных |
сочетанных |
всего |
|
|
1-3 4-5 |
101 35 |
13 26 |
114 61 |
97 29 |
10 19 |
107 48 |
|
Всего |
136 |
39 |
175 |
126 |
29 |
155 |
Как при изолированной, так и при сочетанной ТрГ преобладали случаи среднетяжелых повреждений. Статистически значимые различия в группах исследования и контроля по этим индексам не выявлены. Показатели тяжести при изолированной ТрГ составили 2,7±0,1 и 2,8±0,1 баллов (по шкале ATS, соответственно, при традиционном и инновационном подходе). А при сочетанной ТрГ показатели тяжести пострадавших по шкале ISS составили 29,9±0,3 и 37,7±0,4 баллов (соответственно, при традиционных и инновационных подходах к лечению).
Всем пациентам, прошедшим лечение по поводу ТрГ инновационно, первичная ТС выполнена в обязательном порядке. Торакотомия у пострадавших с ТрГ, обследованных посредством ТС, осуществлена в 10 % наблюдений (в группе контроля – в 18 %). Как следует из данных табл. 5, ВТС под наркозом в группе пациентов, прошедших лечение инновационно, осуществлена в 39 % случаев (при обследовании и лечении в традиционном формате – 18 %).
Таблица 5
Частота выполнения мероприятий МП с учетом тактики ее оказания при ТрГ
|
Оказание МП |
Мероприятия МП |
Частота проведения (в %) |
|
традиционно, n = 175 |
дренирование плевральной полости торакотомия видеоторакоскопия под наркозом межреберные блокады 1 % р-ром лидокаина стабилизация грудной стенки спицами Киршнера |
66 18 16 51 1,7 |
|
инновационно, n = 155 |
первичная торакоскопия во время штатного ДПП окончательное ДПП после первичной торакоскопии видеоторакоскопия торакотомия установка субплевральн. катетера для введения лидокаина стабилизация грудной стенки спицами Киршнера применение протеолитических ферментов (террилитин) |
100 51 39 10 35 3 7 |
В 51 % случаев ТрГ после ТС под м/а не потребовалось выполнения ВТС под наркозом и торакотомии. Хирургическое лечение завершалось посредством дренирования ПП (табл. 6).
Таблица 6
Распределение хирургических технологий с учетом частоты их выполнения
|
Содержание МП |
Хирургические технологии |
Частота (в %) использования технологии n=330 |
|
|
традиционно, n=175 |
инновационно, n=155 |
||
|
Удаление из ПП жидкостного содержимого и воздуха при устойчивом гемостазе |
Обычное ДПП ТС под м/а ВТС + наркоз Торакотомия |
66 - 2 2 |
- 35* - - |
|
Диатермокоагуляция сосудов межреберья и мягких тканей |
ВТС + наркоз ТС под м/а |
3 - |
10 8* |
|
Диатермокоагуляция поверхностных ран легкого |
ВТС + наркоз ТС под м/а |
9 - |
- 8* |
|
Обработка раны легкого |
Торакотомия ВТС + наркоз |
9 - |
- 15 |
|
Обработка раны диафрагмы |
Торакотомия ВТС + наркоз |
1 - |
3 5 |
|
Клипирование межреберных сосудов |
ВТС + наркоз |
2 |
8 |
|
Обработка раны сердца |
Торакотомия |
3 |
3 |
|
Обработка массивной раны легкого |
Торакотомия |
2 |
4 |
|
Клипирование внутр. грудной артерии |
ВТС + наркоз |
- |
1 |
|
Лигирование внутр. грудной артерии |
ТТ |
0,5 |
1 |
* – в 51 % случаях МП проведена без ВТС + наркоз и торакотомии.
У 7 из пострадавших с ТГ, которым ТС не проводилась, выполнение ВТС под наркозом и торакотомии оказалось напрасным, по причине отсутствия показаний к этим операциям (прежде всего, устойчивости гемостаза). В целом, в группе исследования, при ТрГ лечебно-диагностические мероприятия осуществлялись по синдромальному признаку (d' Abreu, 1964), без акцента на вид (открытая / закрытая и др.) травмы. Однако особое внимание обращалось на возможность повреждения органов и конкретный «вклад» травмы в степень тяжести того или иного синдрома.
Вероятно мероприятия, осуществляемые при ТрГ, можно синхронизировать, упорядочить, унифицировать и оптимизировать (рис. 1).
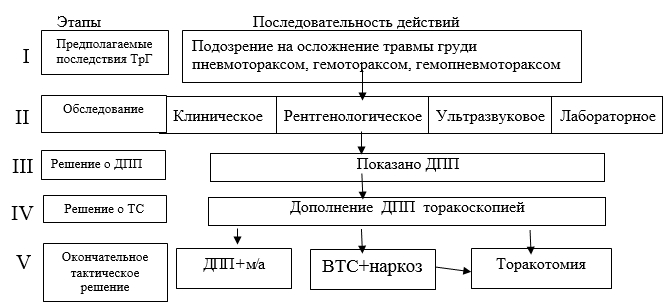
Рис.1. Алгоритм лечебно-диагностических мероприятий при оказании МП пострадавшим с ТрГ
Очевидно также, что значение ТС под м/апри ТрГ в диагностическом плане не меньшее, чем при ВТС под наркозом, т.к. осмотр ПП без общего обезболивания позволяет установить точный диагноз.
Сравнение количественных показателей чувствительности, специфичности и точности методов верификации продолжающегося внутриплеврального кровотечения при ТрГ позволяет считать, что ТС под м/а и ВТС под наркозом превосходят другие методы диагностики. Отличия в параметрах ТС и ВТС незначительны. Аналогичные результаты отмечаются и при анализе сведений об объеме свернувшегося гемоторакса. При повреждениях диафрагмы обращает внимание низкая диагностическая значимость традиционной технологии ДПП. По эффективности ТС и ВТС превосходят другие методы диагностики.
При выявлении пневмоторакса, гемопневмоторакса или гемоторакса посредством Rg исследования и УЗИ плевральных полостей их дренирование совмещается с первичной ТС, по данным которой принимается решение о последующих действиях: окончательное ДПП, конверсия в ВТС или осуществление ТТ под наркозом.
Используя предлагаемый алгоритм оказания МП пациентам ТГ, оказывается возможным сократить частоту выполнения ТТ почти в 2 раза: в группе контроля такие операции выполнены в 18,3 % случаев, тогда как в группе исследования – в 10,3 % наблюдений. Без оснований ТС под наркозом и ТТ в группе исследования не выполнялись ни разу, тогда как в группе контроля ТС осуществлена без должных показаний у 4 (14,3 %) среди 28 пострадавших, а ТТ – у 3 чел. (9,4 %) из 32. Противопоказаний к первичной ТС не было ни в одном случае, что позволяет считать ее необходимым компонентом ДПП, рутинно применяемого в случаях оказания МП пациентам с ТрГ (табл. 7).
Таблица 7
Показатели эффективности оказания МП у пострадавших с ТрГ с учетом тактики
|
Хирургические технологии |
Число (%) случаев, когда МП оказывалась |
||||
|
традиционно, n=175 |
инновационно, n=155 |
||||
|
ДПП как окончательное леченое действие |
115 (66) |
- |
|||
|
ТС под м/а с окончательным ДПП |
- |
79 (51) |
|||
|
ТТ |
без должных оснований обоснованная |
3 29 |
32 (18) |
- 16 |
16 (10) |
|
ВТС |
без должных оснований обоснованная |
4 24 |
28 (16) |
- 60 |
60 (39) |
Сроки лечения пострадавших с ТрГ в группе исследования составили 7–15 суток (в среднем 11±4,2), в группе контроля этот параметр колебался от 10 до 25 (в среднем 17±7,3) суток. В целом, при сравнении сведений в группах изыскания с учетом предложенного алгоритма, продолжительность лечения при использовании ТС в случаях ТГ оказывается короче на 6 суток. Показатели встречаемости негативных состояний, выявленных у пострадавших групп сравнения, позволяют достоверно считать, что использование инновационных лечебно-диагностических мероприятий способствует оптимизации тактики оказания МП пострадавшим с ТрГ (табл. 8).
Таблица 8
Негативные состояния и сроки лечения пострадавших при ТрГ с учетом тактики оказания МП
|
Негативные состояния |
Число наблюдений (в %) при оказании МП в формате |
|
|
традиционном n=175 |
инновационном n=155 |
|
|
эмпиема плевры у перенесших ДПП гемоплеврит нагноениераны после ТТ недиагностированный свернувшийся гемоторакс летальный исход |
1 4 6 3 4 |
1 |
|
Сроки лечения (в среднем) |
10-25(17±7,2) |
7-15(11 ± 3,3) |
В целом, использование предлагаемого алгоритма оказания МП пациентам с ТрГ, госпитализируемым в МО, в которых по штату не предусмотрены специальности профиля «торакальная хирургия», себя оправдывает [10].
Выводы
- Без использования торакоскопических технологий обследования и лечения пациентов с ТрГ, проведение высокотравматичных операций под наркозом (видеоторакоскопия, торакотомия) без должных оснований осуществляется в 12 % случаев.
- Отрицательные результаты оказания медицинской помощи пациентам с повреждениями груди в формате традиционной тактики в 14,3 % случаев обусловливаются гипердиагностикой и необоснованным выполнением торакоскопии под наркозом и в 9,4 % наблюдений – торакотомии.
- Аргументированное применение торакоскопии и видеоторакоскопии (в разных вариантах их проведения) позволяет технологически улучшить результаты оказания медицинской помощи пострадавшим с травмой груди.
Библиографическая ссылка
Зайцев Д.А., Мовчан К.Н., Лишенко В.В., Гедгафов Р.М., Русакевич К.И., Слободкина А.С. К ВОПРОСУ О ПРИОРИТЕТЕ ИСПОЛЬЗОВАНИЯ ПЕРВИЧНОЙ ТОРАКОСКОПИИ С ЦЕЛЬЮ УЛУЧШЕНИЯ РЕЗУЛЬТАТОВ ОКАЗАНИЯ МЕДИЦИНСКОЙ ПОМОЩИ ПОСТРАДАВШИМ С ПОВРЕЖДЕНИЕМ ГРУДИ // Современные проблемы науки и образования. 2017. № 5. ;URL: https://science-education.ru/ru/article/view?id=27027 (дата обращения: 15.05.2026).



