Большинство отохирургов считает, что лечение хронического гнойного среднего отита с холестеатомой может быть только хирургическим. Используется санирующая операция, направленная на полноценное удаление холестеатомы. В ходе операции на месте санированных кариозных участков среднего уха формируется трепанационная полость. Если используется закрытая методика (canal wall up), то есть задняя (костная) стенка наружного слухового прохода сохраняется, то полость остается закрытой. Если применяется открытая методика (сanal wall-down), то послеоперационная полость получается открытой. Последняя (полость) при нормальном ранозаживлении покрывается сначала грануляционной тканью, а потом эпидермисом. И вот тут могут возникнуть проблемы. Полноценная эпидермизация раневой поверхности наступает лишь в 65-87% случаев [7].
Приведем 2 случая из практики. Пример 1. Пациент В., 1982 года рождения, поступил в ЛОР-отделение 1 РКБ с жалобами обильное гноетечение из левого уха с резким неприятным запахом, снижение слуха, шум в левом ухе. Данное ухо болит, течет с детства. Многократно лечился по месту жительства и в ЛОР-отделении. Данное обострение беспокоит в течение 5 месяцев. При отомикроскопии выявлено: в наружном слуховом проходе – гнойное отделяемое. После туалета уха – барабанная перепонка гиперемированная. В задней половине перепонки широкая краевая перфорация, ведущая в полость, образованную холестеатомой. Матрикс холестеатомы срастается с медиальной стенкой барабанной полости. На СКТ пирамид височных костей обнаружены кариозные разрушения костных структур среднего уха. В посеве на микрофлору из правого уха обнаружен обильный рост золотистого стафилококка. Под интубационным наркозом заушным доступом выполнена общеполостная санирующая операция на среднем ухе с тимпанопластикой. Холестеатома удалена с матриксом. Стремя сохранено и подвижно. Полученная послеоперационная костная полость менее 2 куб. см. Взят козелковый хрящ размером 3х3 мм. Хрящ установлен на головку стремени. Надкостничный лоскут подложен и заправлен под остатки барабанной перепонки на хрящ. Кожа задней стенки нар. слух. прохода рассечена на 2 лоскута и уложена в послеоперационную полость. В послеоперационном периоде на 7-й день удален тампон из уха, затем ежедневный туалет уха. На 19-й день пациент выписан на амбулаторный этап. На 29-й день послеоперационного периода процесс эпидермизации раневой поверхности полости завершился полностью.
Пример 2. Пациент К., 1984 года рождения, госпитализирован в ЛОР-отделение с жалобами на головную боль в правой заушной области, периодические головокружения, кровотечение и гноетечение с неприятным запахом, снижение слуха на правое ухо. Ухо болит с детства. По направлению врача сделал СКТ пирамид височных костей. Обнаружены дефекты костной задней стенки н.с.п., внутренней стенки сосцевидного отростка, граничащей с сигмовидным синусом. Барабанная полость и сосцевидный отросток представлены единой полостью, заполненной патологической массой. Об-но: Сосцевидный отросток – перкуссия болезненная. В наружном слуховом проходе – гнойное отделяемое с кровью. После туалета уха - барабанная перепонка отсутствует, медиальная стенка полости покрыта матриксом холестеатомы. В посеве на микрофлору – синегнойная палочка. Под интубационным наркозом заушным доступом выполнена общеполостная санирующая операция на среднем ухе с тимпанопластикой. Обнаружена единая полость, заполненная холестеатомой с гнойно-геморрагическим отделяемым. При удалении холестеатомы с матриксом обнаружен дефект внутренней стенки сосцевидного отростка, граничащей с сигмовидным синусом. Матрикс сращен со стенкой синуса. Холестеатома удалена вместе с матриксом. Объем трепанационной полости получился более 2 куб. см. Произведена тимпанопластика IV. Кожа задней стенки нар. слух. прохода рассечена на 2 лоскута и уложена в послеоперационную полость. В послеоперационном периоде на 7-й день удален тампон из уха, затем ежедневный туалет уха. На 21-й день пациент выписан на амбулаторный этап. На 57-й день после операции процесс эпидермизации послеоперационной полости полностью завершился.
Из приведенных выше двух случаев видно, что во втором случае процесс эпидермизации послеоперационной полости длился значительно дольше. Это вполне логично: чем больше кариозные разрушения, тем больше получается полость в ходе операции. Чем больше объем полости, тем больше площадь костной раны, которая должна покрыться эпидермисом. Соответственно увеличивается время окончательной эпидермизации и послеоперационный период.
Что интересно, многие авторы априори утверждают, что большая или обширная послеоперационная полость хуже, чем малая, с точки зрения конечного результата [4; 6; 8]. После санирующей операции в большой или обширной полости нарушаются механизмы самоочищения и накапливаются продукты жизнедеятельности клеток – эпидермальные и серные массы. Попадание воды, а также общее и местное переохлаждение приводят к обострению воспалительного процесса, так называемой болезни оперированного уха. Проблему большой послеоперационной полости пытаются решить огромным числом хирургических приемов, объединенных названием «мастоидопластика» [2; 5]. Целью мастоидопластики является уменьшение послеоперационной мастоидальной полости, вследствие чего уменьшается площадь эпителизации, ликвидируются карманы, где могут скапливаться эпидермальные и серные массы, которые впоследствии будут поддерживать хроническое воспаление в послеоперационной полости. Формирование малой послеоперационной мастоидальной полости улучшает архитектонику среднего уха, за счет чего достигаются, по мнению авторов, оптимальные морфофункциональные результаты. Мастоидопластика может быть условно разделена на два вида: частичную и полную. Частичная мастоидопластика может быть выполнена на различных уровнях: супралабиринтного пространства, аттика или перилабиринтной области. Отдельной облитерации может быть подвергнута верхушка сосцевидного отростка или глубокий синодуральный угол. Одновременно может быть выполнена реконструкция задней стенки наружного слухового прохода, аттика. При полной мастоидопластике заполняется вся мастоидальная полость. Некоторые отохирурги предпочитают облитерировать вместе с мастоидальной полостью и эпитимпанум [11]. При этом авторы не указывают границу или критерий, по которому можно определить где большая полость, а где малая.
Когда в научных статьях заходит речь о размерах трепанационной полости в сосцевидном отростке, полученной в ходе общеполостной санирующей операции на ухе по открытому типу, крайне редко описываются точные цифры в мл или см. Зато часто звучат слова «большая», «малая», «обширная» и так далее. Обзор научных трудов выявил небольшое количество работ, где указывались четкие значения размеров послеоперационной полости. Например, объем трепанационной полости менее 2,0 мл - малая полость; полость объемом 3-4 мл – средняя, и более 4,0 мл - большая [3]. Без какого-либо обоснования такого деления. В диссертации Гусаковой А.А. объем трепанационного дефекта, превышающий объем слухового прохода более чем в 2 раза (от 2,1 до 4,5 см3), определялся как большой [1]. Объем определялся при помощи волюметрического метода.
Цель исследования. Дать четкое определение большой и малой полости в сосцевидном отростке, полученной в ходе общеполостной санирующей операции на ухе, и сравнить их.
Пациенты и методы исследования. Исследование проводилось на базе отделения оториноларингологии первой республиканской клинической больницы Удмуртской республики. Был проведен ретроспективный анализ общеполостных санирующих операций по открытому методу (сanal wall down). Исследование включало в себя временной промежуток с января 2000 года по декабрь 2012 года. Всего 179 пациентов (сплошное статистическое наблюдение). Группа состояла из 95 мужчин и 84 женщин в возрасте от 15 до 64 лет. Оценивалось морфологическое состояние послеоперационной полости (полная или неполная эпидермизация) при помощи отомикроскопии (микроскоп OPMI Sensera) и наличие обострений воспалительного процесса в отдаленном временном периоде (минимум 1 год).
Результаты и их обсуждение. Было обнаружено интересное явление - зависимость объема полости от уровня нижней стенки входа в пещеру (aditus ad antrum). Если у наблюдающего врача возникало субъективное ощущение большой полости – дно трепанационной полости у пациента было значительно ниже уровня нижней стенки входа в пещеру (уровень перехода горизонтальной части канала лицевого нерва в вертикальную или второе колено). И наоборот, если полость оценивалась наблюдателем как маленькая, то её нижний уровень не опускался ниже уровня дна входа в пещеру. Таким образом, число пациентов, у которых дно трепанационной полости было значительно ниже уровня нижней стенки входа в пещеру, составляло 60,89%, а пациентов, у которых дно трепанационной полости не опускалось ниже уровня дна входа в пещеру, составляло 39,11%.
Впоследствии нами повторно был проведен анализ на предмет состояния эпидермального покрова трепанационной полости и наличие обострений воспалительного процесса. В подавляющем большинстве случаев регистрация неполной эпидермизации и обострение/прогрессирование воспалительного процесса - у пациентов, дно трепанационной полости которых было значительно ниже уровня нижней стенки входа в пещеру (табл. 1).
Таблица 1
Частота неблагоприятных исходов
|
Трепанационной полость, дно которой ниже уровня нижней стенки входа в пещеру |
Трепанационной полость, дно которой вышеуровня нижней стенки входа в пещеру |
|
|
Процент неблагоприятных исходов |
23,7% |
10% |
Таким образом, эмпирически найденный нами критерий (нижняя стенка входа в пещеру) подтвердил общее мнение: большая послеоперационная полость более неблагоприятна, чем малая.
Затем нами была поставлена следующая задача: определить грань между большой и малой полостью не анатомической структурой, а в единицах измерения (мл). В группу исследования отбирались пациенты с диагнозом: хронический гнойный средний отит с холестеатомой, кариесом кости. В исследование было включено 60 пациентов. Они, в свою очередь, были разделены на 2 группы по 30 человек. Возрастной интервал пациентов составлял от 15 до 65 лет. Временной интервал исследования был с января 2013 года по декабрь 2015 года. Всем участникам статистического наблюдения была проведена общеполостная санирующая операция на среднем ухе (санирующая операция по открытому типу, canal wall-down). Все операции выполнял один хирург, применяя стандартные методы. В ходе операции бором удалялась задняя костная стенка наружного слухового похода и латеральная стенка аттика, а также производилась ревизия барабанной полости (тимпанотомия). Только в первой группе сверление борами начиналось с костной части наружного слухового прохода медиально. Этот метод также известен под названием «изнутри-наружу» (по Штакке) [9; 10]. После тимпанотомии обнажался ход в аттик и антрум, образованный кариозным процессом под влиянием холестеатомы. С него (хода) и начиналось сверление борами. Во второй группе сверление борами начиналось с поверхности кортикальной кости сосцевидного отростка позади слухового прохода. Этот метод также известен под названием «снаружи-внутрь» (outside-in, по Шварце) [9; 10]. В остальном различий в ходе операции между группами не было. Холестеатома, грануляции и другие патологические ткани удалялись. Тимпанопластика проводилась либо одномоментно, либо вторым этапом через 6 месяцев. Из костных структур (эпитимпанум, антрум и ячейки сосцевидного отростка) формировалась единая послеоперационная полость. После окончательного формирования трепанационной полости определялось, большая или малая это полость, по вышеуказанному критерию. Затем высчитывался объем полости следующим образом. В шприц набиралось в среднем 5 мл стерильного физраствора, затем эта жидкость вливалась в костную полость. По оставшейся в шприце жидкости высчитывался объем полости. Затем кожа задней стенки наружного слухового прохода рассекалась и укладывалась нижним лоскутом в послеоперационную полость. После этого полость выкладывалась силиконовой пленкой и тампонировалась комочками гемостатической губки (рисунок).
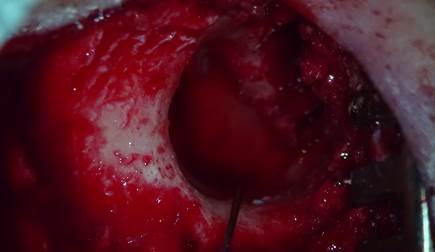
Способ определения объема послеоперационной полости
Значимых различий по полу, среднему возрасту, стороне проведения операции (правое ухо : левое ухо) между двумя группами не было (табл. 2).
Таблица 2
Демографические и клинические параметры в обеих группах
|
Группа, в которой использовался метод «изнутри-наружу» (по Штакке), n=30 |
Группа, в которой использовался метод «снаружи-внутрь» (по Шварце), n=30 |
|
|
Пол (М:Ж) |
17:13 |
14:16 |
|
Возраст, лет, среднее значение |
40,3±1,2 |
42,2±1,6 |
|
Сторона (правая : левая) |
14 : 16 |
17 : 13 |
Было установлено, что при сверлении височной кости по методике «изнутри-наружу» (по Штакке) диапазон объема малой полости получается меньше, чем при сверлении по методике «снаружи-внутрь» (по Шварце). Это вполне логично, так как при сверлении «снаружи-внутрь» удаляется больший объем костной ткани. Диапазон объема малой полости по Штакке получился от 0,8 до 1,5 мл. Диапазон объема малой полости по Шварце получился от 1,3 до 2,0 мл.
Поскольку нас интересовала грань между малой и большой послеоперационными полостями, мы не стали высчитывать средние значения объема полостей. Чтобы избежать путаницы, мы назначили точкой раздела максимальное значение объема малой полости по Шварце, то есть цифру 2 мл, и в дальнейшем пользовались ею.
Выводы
1. К малой трепанационной полости относятся полости объемом менее 2 мл.
2. К большой трепанационной полости относятся полости объемом более 2 мл.
Библиографическая ссылка
Огнетов С.Ю., Кравчук А.П. БОЛЬШАЯ ИЛИ МАЛАЯ МАСТОИДАЛЬНАЯ ПОЛОСТЬ. ОПРЕДЕЛЕНИЕ ОБЪЕМА ТРЕПАНАЦИОННОЙ ПОЛОСТИ В ХОДЕ САНИРУЮЩЕЙ ОПЕРАЦИИ НА СРЕДНЕМ УХЕ // Современные проблемы науки и образования. 2017. № 5. ;URL: https://science-education.ru/ru/article/view?id=26922 (дата обращения: 15.05.2026).



