И вновь в наших исследованиях мы затрагиваем проблемы, связанные с перинатальной заболеваемостью и смертностью, на долю которых, несмотря на имеющиеся успехи в этой области, приходится немалый процент плодовых потерь (15-25%), в поддержание которых значительную лепту вносят различные виды плацентарных нарушений (ПН) [1-3].
Общеизвестно, что адекватность и интенсивность кровотока в материнском организме, а в частности гемодинамика малого таза и нижних конечностей, обусловливает сосудистый гомеостаз в функциональной системе «плацента-плод» и влияет на ход гестационных событий [3; 4]. Согласно данным ряда научных публикаций хроническую венозную недостаточность (ХВН) относят к одному из причинно-следственных факторов невынашивания беременности, на долю которого приходится до 5,2% эпизодов гестационного «срыва» [5; 6]. При этом стоит отметить, что сама гравидарная перестройка способствует нарушению венозного оттока в организме беременной, и в частности из органов малого таза и нижних конечностей [7; 8]. Поэтому и клиническая манифестация венозных нарушений вначале регистрируется и актуализируется акушерами-гинекологами во время беременности, а не смежными специалистами, занимающимися данной проблемой [3].
Распространенность хронической венозной недостаточности в среднем достигает 34,7 млн среди женщин в Российской Федерации и является одной из причин инвалидизации данной группы населения [5; 6]. Как уже было отмечено, на сегодня имеет определенную долю доказательности роль венозной недостаточности в генезе преждевременного прерывания беременности, при этом есть информационный «вакуум» в вопросе, касающемся связи плацентарных нарушений с нарушением кровотока в венозном русле нижних конечностей [3; 9].
Тут стоит отметить, что именно вновь сформированный орган - плацента руководит и создает баланс интересов в этом сложном механизме взаимодействия организма матери и плода, а согласно основам архитектоники и физиологии человеческого организма все базируется на принципе дуальности и асимметрии казалось бы одинаковых частей тела. Вот и плацента, а также функциональная система «мать-плацента-плод» (ФСМПП) имеет различную стереофункциональную организацию (право-, левоориентированная и комбинированная). По этим же принципам организована работа венозной системы и клапанного аппарата нижних конечностей, которые, как было уже указано, определяют адекватность кровотока в маточно-плацентарно-плодовом комплексе (МППК) [10; 11].
В связи с чем нами была выдвинута гипотеза о том, что принцип латерализации плаценты может определять модулирующее влияние сосудов нижних конечностей на характер «гемодинамического ответа» в МППК.
Цель работы: изучить особенности венозного кровотока в венах нижних конечностей и обосновать его вазомодулирующее влияние на гемодинамические процессы в МППК в зависимости от факта латерализации плаценты при нормально протекающей беременности и осложненной плацентарными нарушениями.
Материал и методы исследования
У 229 первобеременных, которые динамически обследовались в амбулаторных условиях в Ростовском научно-исследовательском институте акушерства и педиатрии по программе «Акушерский мониторинг», изучались особенности кровотока в венах нижних конечностей и маточно-плацентарно-плодовом сосудистом контуре.
В первую клиническую группу были включены 109 женщин с физиологической беременностью (из них 36 с право-, 34 – с лево- и 39 - с амбиориентированной плацентой); во вторую клиническую группу вошли 120 беременных с плацентарной недостаточностью (из них 39 с право-, 38 – с лево- и 43 с амбиориентированной плацентой).
Критериями включения для обеих групп явились отсутствие экстрагенитальной патологии и варикозной болезни; а для II группы еще и признаки плацентарных нарушений (по данным УЗИ структурные нарушения в плаценте, замедление темпов роста плода, мало- и многоводие, признаки дистресса плода по КТГ, нарушение кривых скоростей кровотока (КСК) в маточно-плацентарно-плодовом комплексе по ДПМ).
Оценка кровотока (диаметр сосуда, максимальная скорость кровотока в нем и состоятельность клапанного аппарата) в поверхностных бедренных венах проводилась при помощи ультразвукового триплексного сканирования на аппарате «Siemens Sonoline G 50» (Германия) до и после нагрузочной пробы Вальсальвы. Согласно оценочной шкале Е.Ю. Шаниной (1999) выделялись 4 степени несостоятельности вен нижних конечностей (табл. 1).
Таблица 1
Оценочная шкала Е.Ю. Шаниной (1999)
|
Степень нарушений |
Характер нарушений |
Оценка (период напряжения (ПН)/фракция регургитации (ФР)) |
|
I |
Замедление замыкательной функции клапанного аппарата, кратковременный рефлюкс, исчезающий при продолжении пробы |
Пн 1,1-2,2 сек ФР 0% |
|
II |
Подтекание клапанного аппарата, ретроградный кровоток регистрируется в течение всего нагрузочного теста |
Пн 0,16-2,6 сек ФР 20-60% |
|
III |
Недостаточность клапанного аппарата, ретроградный кровоток регистрируется в течение всего теста во всем объеме сосуда |
Пн 0,15-2,2 сек ФР 60-120% |
|
IV |
Несостоятельность клапанного аппарата, высокоскоростной турбулентный поток |
Пн 0-0,15 сек ФР 120-380% |
Фракция регургитации рассчитывалась по формуле:
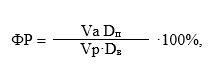
где Va – скорость спонтанного антеградного кровотока; Vp – скорость ретроградного кровотока; Dп – диаметр вены до пробы Вальсальвы; Dв – диаметр вены после пробы Вальсальвы.
Кровоток в МППК (в правой и левой маточных и пуповинной артериях определялись систоло-диастолический (Vs/Vd) и индекс резистентности (Ri); в среднемозговой артерии - систоло-диастолический (Vs/Vd) и пульсационный индекс (Pi)), показатели фетометрии и сторона расположения плаценты определялись в ходе УЗ-сканирования и ДПМ-исследования на ультразвуковом приборе «Siemens Sonoline G 50» (Германия), частота датчика 3,5 МГц, с цветным доплеровским картированием (регистрационное удостоверение ФС № 2009/1686).
Сердечный ритм плода регистрировали кардиотокографом «Сономед-200» (Россия, по реестру центра сертификации медицинских изделий ВНИИМП ТУ № 9442-042-31322051-2006).
Для статистического анализа полученных результатов использовался пакет лицензионных программ Statistica 6.0, Microsoft Office Excel 2011, AtteStat 7.3.
Результаты исследования и их обсуждение
Анализ результатов исследования кровотока в венах нижних конечностей у беременных групп сравнения в покое показал, что в обеих группах с ростом гестационного срока имеется двухстороннее увеличение диаметра поверхностных бедренных вен и падение максимальной скорости венозного кровотока. Однако наиболее выражены (на 14,7-19,5%) эти изменения у респонденток с плацентарными нарушениями (табл. 2).
Таблица 2
Результаты оценки кровотока в поверхностных ветвях бедренных вен при нормальной беременности и с плацентарными нарушениями (медианы)
|
Параметры |
Физиологическая беременность (n=109) |
Плацентарные нарушения (n=120) |
||||||||||
|
I триместр
|
II триместр
|
III триместр
|
I триместр
|
II триместр
|
III триместр
|
|||||||
|
ППБВ |
ЛПБВ |
ППБВ |
ЛПБВ |
ППБВ |
ЛПБВ |
ППБВ |
ЛПБВ |
ППБВ |
ЛПБВ |
ППБВ |
ЛПБВ |
|
|
Dп (мм) |
7,60* |
6,33 |
7,92 |
6,81♦ |
8,17 |
7,92• |
7,52* |
6,23 |
8,35 |
7,82♦ |
8,81 |
8,25• |
|
Vа (см/сек) |
8,05 |
8,23* |
7,81 |
7,94 |
6,25 |
6,43• |
7,71 |
9,97* |
7,42 |
7,24 |
6,06 |
6,22• |
Примечание: ППБВ – правая поверхностная бедренная вена; ЛПБВ – левая поверхностная бедренная вена; Dп - диаметр поверхностной бедренной вены в покое; Va - скорость спонтанного антеградного кровотока;
* - статистическая значимость различий (p<0,05) диаметра поверхностных бедренных вен и скорости антеградного кровотока у обследуемых клинических групп в I триместре;
♦ - статистическая значимость различий (p<0,05) диаметра поверхностных бедренных вен и скорости антеградного кровотока у обследуемых клинических групп во II триместре;
• - статистическая значимость различий (p<0,05) диаметра поверхностных бедренных вен и скорости антеградного кровотока у обследуемых клинических групп в III триместре.
Сравнение интенсивности скоростей кровотока в бедренных венах правой и левой нижних конечностей установило, что она более выражена в венах левой ноги и максимальные значения зарегистрированы у беременных с плацентарными нарушениями. Уже с I триместра в группе с ПН максимальная скорость кровотока в изучаемых сосудах левой нижней конечности была выше на 30,2%. Таким образом, нами было доказано, что нарушение состоятельности клапанного аппарата и сосудистого тонуса вен нижних конечностей способствует нарушению гемодинамики в МППК.
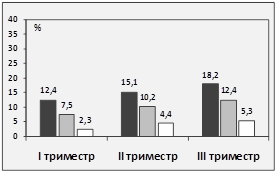
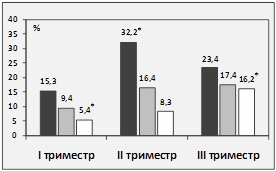
В дальнейшем особенность работы венозной сети нижних конечностей матери исследовалась после проведения нагрузочной пробы (проба Вальсальвы), которое установило преобладание дисфункции клапанного аппарата вен в случае плацентарных нарушений на 36,3%. У женщин независимо от течения беременности дисфункция клапанного аппарата бедренных вен чаще регистрировалась справа (рис. 1).
|
Физиологическая беременность |
Плацентарные нарушения |
|
|
|
|
|
|
Рис. 1. Динамическая картина нарушений функции клапанного аппарата поверхностных бедренных вен в сравниваемых клинических группах
*р<0,05 – статистическая значимость одноименных показателей в группах сравнения.
Картина дисфункциональных нарушений клапанного аппарата вен имела следующую представленность в изучаемых группах. В случае нормального течения беременности определялась в основном I и II степень несостоятельности клапанов бедренных вен (ФР<60%), тогда как в группе с ПН ближе к сроку родов преобладала III и IV степень (ФР>90%). С учетом фактора плацентарной стереоизомерии данные распределились таким образом, что клапанная дисфункция была установлена преимущественно в правой бедренной вене вне зависимости от времени гестации и клинической группы, при этом в случае праворасположенной плаценты эти нарушения имели максимальную степень выраженности. Однако у амби- и левоплацентарных женщин в большем проценте случаев (на 15,3% и 18,3% соответственно) регистрировалась несостоятельность клапанного аппарата левой бедренной вены.
Таким образом, наличие поражения клапанного аппарата вен справа, что показал сравнительный анализ всей исследуемой выборки, в сочетании с идентичными нарушениями слева у женщин с амби- и леволатерализованной плацентой явилось фактором, способствующим более выраженному нарушению кровотока в нижних конечностях за счет симметричности патологического процесса у этих беременных.
Изложенные данные легли в основу новой модели прогноза гестационной венозной недостаточности, основанной на стереофункциональной организации, и разработанного алгоритма терапевтической коррекции.
Следующим этапом проводилась оценка параметров кровотока в МППК в презентуемых выборках, которая установила, что в I группе было зарегистрировано динамическое падение значений кривых скоростей кровотока в сосудах пуповины и обеих маточных, тогда как в церебральной артерии плода были отмечены отклонения в сроках 28-32 недели беременности, выражающиеся в повышении КСК. Одновременно отмечалось постепенное снижение максимальной скорости кровотока и увеличения диаметра обеих поверхностных бедренных вен (рис. 2).
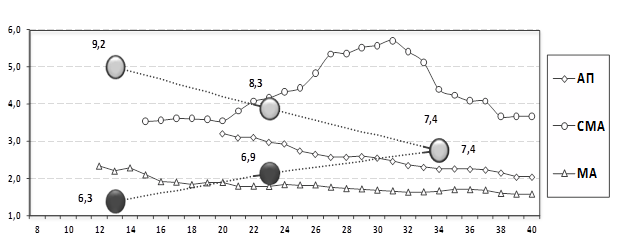

Рис. 2. Сравнительные данные результатов оценки кровотока в венах нижних конечностей и артериях МППК в I группе в динамике беременности
Во II клинической группе в венах нижних конечностей ситуация была аналогичной, но уже на ином фоне в сосудистом бассейне МППК – повышение КСК в артерии пуповины, среднемозговой и ипсилатеральной маточной артерии к стороне плацентации (рис. 3).
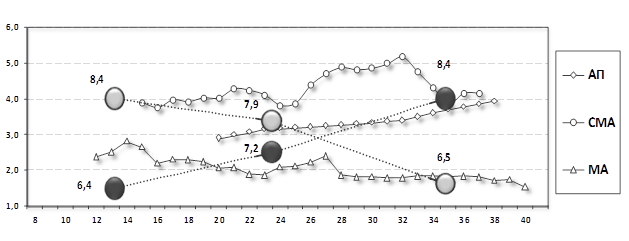

Рис. 3. Сравнительные данные результатов оценки кровотока в венах нижних конечностей и артериях МППК во II группе в динамике беременности
Сопоставление состояния клапанного аппарата вен нижних конечностей с КСК в артериях МППК выявило определенную зависимость: несостоятельность системы клапанов имела корреляционную связь с повышением скоростей кровотока в маточно-плацентарно-плодовой системе, где степень гемодинамических нарушений была наиболее выраженной (табл. 3).
Таблица 3
Результаты оценки кровотока в маточных и плодовых артериях во II-III триместрах у беременных клинических групп с учетом состоятельности клапанного аппарата вен (медианы)
|
Название сосуда |
Физиологическая беременность (n=109) |
Плацентарные нарушения (n=120) |
||||||
|
Состоятельность клапанов вен |
Дисфункция клапанов вен |
Состоятельность клапанов вен |
Дисфункция клапанов вен |
|||||
|
II |
III |
II |
III |
II |
III |
II |
III |
|
|
Правая маточная артерия |
1,88* |
1,56 |
1,81 |
1,74* |
1,65* |
1,51 |
1,97 |
1,68* |
|
Левая маточная артерия |
1,77* |
1,50* |
1,73 |
1,95* |
2,02 * |
1,87 |
1,93* |
1,61* |
|
Артерия пуповины |
3,38 |
2,61* |
3,47 |
2,47* |
3,42 |
3,73* |
3,80* |
3,81* |
|
Среднемозговая артерия |
4,22 |
3,58* |
3,86 |
3,82* |
4,30 |
4,12* |
3,87 |
3,22* |
*р<0,05 - статистическая значимость различий средних при физиологической беременности и плацентарной недостаточности.
В заключение хотелось бы отметить, что материалы исследований позволили выявить новые сведения об особенностях гестационной трансформации поверхностных бедренных вен и их влияния на маточно-плацентарно-плодовый кровоток, а также зависимость степени флебологических нарушений от фактора плацентарной стереоизомерии.
Выводы
1. Доказано, что при беременности имеется прогрессивно нарастающая дилятация поверхностных бедренных вен, преобладающая справа и в случае плацентарных нарушений, и выражающаяся в снижении скорости кровотока в них и увеличение их диаметра.
2. Определено, что в 68,7% случаев более тяжелым степеням нарушения кровотока в МППК сопутствует недостаточность клапанного аппарата поверхностных бедренных вен, частота которой увеличивается соответственно сроку беременности.
3. Установлено влияние плацентарной стереоизомерии на формирование клапанной дисфункции бедренных вен: при правоориентированной плаценте преимущественно одностороннее нарушение, в случае амби- и леволатерализованной плаценты – двухстороннее.
4. Асимметрия кровотока в поверхностных бедренных венах на ранних сроках беременности является неблагоприятным прогностическим признаком и одним из маркеров плацентарных нарушений (максимальная скорость кровотока в изучаемых сосудах левой нижней конечности на 30,2% выше), а также фактом, не зависимым от латерализации плаценты.
Библиографическая ссылка
Боташева Т.Л., Рудова О.И., Гудзь Е.Б., Железнякова Е.В., Бабаян К.Т., Ганиковская Ю.В. ВЛИЯНИЕ КРОВОТОКА В ВЕНАХ НИЖНИХ КОНЕЧНОСТЕЙ НА ГЕМОДИНАМИЧЕСКИЕ ПРОЦЕССЫ В МАТОЧНО-ПЛАЦЕНТАРНО-ПЛОДОВОМ КОМПЛЕКСЕ ПРИ РАЗЛИЧНОЙ СТЕРЕОФУНКЦИОНАЛЬНОЙ ОРГАНИЗАЦИИ СИСТЕМЫ «МАТЬ-ПЛАЦЕНТА-ПЛОД» // Современные проблемы науки и образования. 2017. № 5. ;URL: https://science-education.ru/ru/article/view?id=26879 (дата обращения: 15.05.2026).