Переломы проксимального отдела плечевой кости (ПОПК) по данным литературы составляют от 5 % до 12 % от всех переломов костей скелета человека [1,2]. Смещение отломков наблюдается в 15 % переломов ПОПК [3,4]. А по данным европейских авторов, проанализировавших Шведский регистр переломов, за период с 2011 по 2013 г. было зарегистрировано 2011 переломов плечевой кости, из них у 79 % повреждение локализовалось в проксимальном отделе [5]. С возрастом частота таких переломов увеличивается и достигает 76−82 % к 40 годам, а у лиц старше 65 лет входит в тройку лидеров после переломов проксимального отдела бедренной и дистального отдела лучевой костей [4].
Для молодых пациентов характерно образование подобных травм в результате высокоэнергетических воздействий (кататравмы, ДТП и др.) [6,7]. Именно по возможности пациентов использовать травмированную конечность принято судить о результате и удовлетворённости больного проведённым лечением.
Согласно общероссийским данным, инвалидность вследствие повреждений верхних конечностей составляет от 23,5 % до 30 % от общей инвалидности, причём, 50 % из которых составляют последствия травм кисти, а вторая половина – это последствия травм на уровне локтевого сустава и плечевого пояса. В 2015 г. коллектив авторов из Южной Кореи опубликовал данные о том, что смертность в течение первого года после получения перелома ПОПК варьировала от 6,4 % до 10,8 % [8].
Переломы проксимального отдела плечевой кости отличаются многообразием, которое определяется вариантами прохождения линии перелома и смещением отломков. В настоящее время в клинической практике используются две основные классификации АО(ASIF) и классификация по Neer [6].
Самые сложные трёх- и четырёх фрагментарные переломы (по классификации Neer) составляют от 13 до 16 % всех переломов проксимального отдела плечевой кости, а переломо-вывихи проксимального отдела плечевой кости составляют до 58,3 % среди переломо-вывихов всех локализаций [4]. Однако единого мнения среди ортопедов о тактике и методиках лечения переломов проксимального отдела плечевой кости не разработано [9, 10]. Несмотря на широкий спектр оперативных вмешательств и возможности консервативного лечения число неблагоприятных исходов остаётся высоким. Именно из-за большого количества отрицательных результатов лечения трёх- и четырёхфрагментарные переломы выделяются рядом авторов в отдельную группу, требующую особых подходов к их лечению [11-13].
Цель исследования. Обосновать усовершенствованные подходы к выбору лечебной тактики у пациентов со свежими трехфрагментарными переломами проксимального отдела плечевой кости на основании комплексного сравнительного анализа ближайших, среднесрочных и отдаленных исходов лечения.
Задачи исследования
1. Провести анализ структуры контингента пациентов с трехфрагментарными переломами ПОПК, проходивших лечение в клинике ФГБУ РНИИТО им Р.Р. Вердена и многопрофильных городских стационарах г. Санкт-Петербурга.
2. Провести сравнительный анализ ближайших, среднесрочных и отдаленных исходов после различных вариантов лечения пациентов с трехфрагментарными переломами проксимального отдела плечевой кости и выявить факторы риска получения неудовлетворительных клинико-функциональных результатов.
Материалы и методы. Всего в исследовании было рассмотрено 205 клинических результатов лечения оскольчатых трехфрагментарных переломов ПОПК (по Neer) или переломов типа: В1, В2, С1 и С2 по классификации АО (ASIF), пролеченных в ФГБУ РНИИТО и многопрофильных стационарах г. Санкт-Петербург в период с 2005 по 2016 г. Проведенное нами исследование было разделено на два этапа. На первом этапе на базе клиники ФГБУ РНИИТО и городских стационаров № 3 и № 17 проводился отбор профильных пациентов со свежими повреждениями. Выполнялся анализ медицинской документации, производились оперативные вмешательства и динамическое наблюдение клинико-рентгенологических показателей для оценки ближайших и среднесрочных результатов проведенного лечения (в сроки от 1 до 12 месяцев). На данном этапе сформирована «клиническая группа» из 103 пациентов. На втором этапе, на базе тех же стационаров г. Санкт-Петербурга выполнялся анализ отдаленных результатов лечения (группа «отдаленных результатов» n=102). У данных пациентов рассматривался только итоговый клинический результат, полученный по оценочным шкалам в сроки от 1 до 8 лет с момента получения травмы или выполнения хирургического пособия. В эти сроки пациентам выполнялись: клиническое обследование, анкетирование по 100 балльной шкале Constant, рентгенография плечевого сустава в 2-х проекциях, а также выкопировка данных историй болезни (выписок) и амбулаторных карт. Обе группы были сопоставимы по гендерным и возрастным характеристикам, а также по виду повреждения.
В процессе анализа результатов использовались следующие методы: клинический, рентгенологический и статистический.
Результаты исследования и их обсуждение
Женщины (n=92) в рассматриваемой клинической группе преобладали над мужчинами (n=11) более чем в 8 раз. При этом средний (М) возраст наших пациенток составил 67,7±11,5 лет, а пациентов – 61,1±8,2 лет.
Все указанные пациенты были пролечены либо консервативно (КЛ) (44 наблюдения), либо оперативно (59 наблюдений) с применением различных вариантов остеосинтеза, а в одном случае – посредством однополюсного эндопротезирования плечевого сустава (ОЭПС). При этом в ходе 32 операций остеосинтеза производили закрытую репозицию костных отломков с последующей их фиксацией посредством накостного металлоостеосинтеза (НМОС), а в одном случае – по Веберу. У 26 пациентов была выполнена закрытая репозиция отломков ПОПК, а затем блокируемый интрамедуллярный остеосинтез (БИОС).
В соответствии с целью и задачами нашего исследования, был проведён статистический анализ конечных функциональных результатов проведенного лечения и зависимости полученного результата от метода лечения, а также возраста пациента, его профессиональных требований, времени с момента получения перелома до восстановления анатомии, интраоперационной кровопотери, продолжительности оперативного вмешательства и других периоперационных показателей, а также значений полиаксиальных смещений отломков и иных рентгенологических и клинических признаков.
Показатели средней продолжительности оперативного вмешательства и среднего объёма кровопотери у пациентов с трехфрагментарными переломами ПОПК при НМОС составили 65,8±28,8 мин и 217,2±69,1 мл соответственно. При БИОС значения аналогичных показателей составили соответственно 93,1±34,4 мин и 140,4±76,2 мл. Выявленные статистические различия в значениях обоих указанных выше показателей у пациентов, подвергавшихся операциям разных типов, оказались статистически достоверными (р=0,0015 и р=0,0001 соответственно).
Проведённый сравнительный анализ среднего возраста пациентов в клинических подгруппах показал, что значения этого показателя были сопоставимы у пациентов, перенёсших операции с использованием методик НМОС и БИОС (р=0,298). Однако при сравнении двух указанных подгрупп с пациентами КЛ были выявлены статистически значимые различия: р=0,001 и р=0,017 соответственно.
Так, было установлено, что результаты лечения на сроке 12 месяцев после травмы у пациентов, которым выполнялся БИОС, были статистически выше, чем у больных после НМОС и пролеченных консервативно, даже с поправкой коэффициента по Бонферрони (табл. 1).
Таблица 1
Показатели корреляции значений среднесрочного результата у пациентов клинической группы
|
Методы лечения |
КЛ (n=44) |
НМОС (n=32) |
БИОС (n=26) |
|
КЛ |
– |
0,269 |
0,0008 |
|
НМОС |
0,8069 |
– |
0,0013 |
|
БИОС |
0,0025 |
0,0041 |
– |
При этом, в абсолютных значениях среднего балла, разница была не так значимо выражена (рис.1). Самый удручающий результат лечения был отмечен в единичном наблюдении ОЭПС – 64 балла.
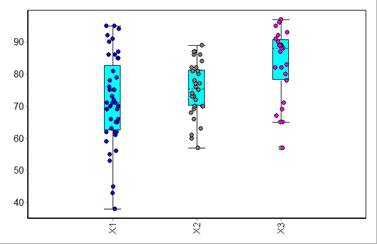
Рис. 1. Распределение балльного значения среднесрочного (до 12 месяцев) результата лечения у пациентов в подгруппах по виду лечения: Х1 – КЛ, Х2 – НМОС, Х3 – БИОС
При выяснении корреляционной зависимости возраста больного и конечного шкального результата лечения у пациентов, удалось выявить слабую линейную (р=0,042) и слабую корреляционную зависимость по Спирмену (prs) (р rs=0,4), то есть возраст незначимо влияет на итоговый результат проведенного лечения пациента. При дальнейшей детализации результатов консервативно пролеченных больных получена низкая сила корреляционной зависимости по Пирсону (Rxy) (Rxy=0,12), у оперированных с использованием пластин – слабая (Rxy=0,27) и у подгруппы «БИОС» – средняя (Rxy=0,3) сила связи значения итогового балльного результата и метода лечения.
Математический анализ зависимости вида трудовой деятельности и итогового функционального результата выявил отсутствие статистически значимых различий в группах не работающих, пациентов физического и интеллектуального труда. Во всех сериях сравнений полученный коэффициент р>0,05. У пациентов физического труда средний балл по оценочной шкале функционального результата был выше, чем у других подгрупп.
Среднее время с момента получения перелома до оперативного вмешательства составило 5,2±3,6 дней (Медиана (Ме)=5). У пациентов, которым выполнялся НМОС, данное время составило 5,5±2,1 (Ме=5,5) дней. Выяснение корреляционной связи между текущим показателем и итоговым результатом показало среднюю степень зависимости (Prs=0,51) цифровых показателей. В подгруппе БИОС аналогичный показатель в среднем составил 4,9±4,9 (Ме=3), а степень тесноты корреляционной связи была равна 0,45.
Зависимость и влияние предоперационного койко-дня на конечный функциональный результат выявил среднюю тесноту связи, в частности, в группе НМОС Р rs=0,36, а в группе БИОС Prs=0,41.
Для определения клинико-рентгенологических показателей, повлиявших на конечный функциональный результат проведенного лечения, были сгруппированы и проанализированы такие критерии как: различные смещения отломков, поврежденность ротаторной манжеты и других мягкотканых суставных образований, а также нарушение правил и техники хирургического метода и многофакторные нарушения анатомии. Последние являются результатом суммации и сочетания смещения на уровне хирургической шейки плеча и его бугорков. Полученные данные позволили выяснить, что в большей степени на конечный результат лечения оказывает влияние «не устранённое смещение большого бугорка» и «многофакторные нарушения анатомии», так как именно они коррелировали с самыми низкими показателями при проведении нами балльной оценки по шкале Constant (табл. 2).
Таблица 2
Средние значения результатов лечения профильных пациентов при различных видах клинико-рентгенологических нарушений (в скобках указаны медианы значений)
|
Виды лечения |
Удовлетво-рительное стояние отломков |
Нарушения ШДУ |
Не устраненное смещение большого бугорка |
Много-факторные нарушения анатомии ПОПК |
Повреждения «мягких» тканей |
Нарушения хир. техники лечения |
|
КЛ |
85,56 (86) |
67,7 (63) |
63,9 (66) |
54,8 (56) |
73,6 (72) |
- |
|
НМОС |
80,4 (81,5) |
72,4 (73,0) |
65 (70) |
54,8 (56) |
72,14 (72) |
77,25(77,5) |
|
БИОС |
84,58 (88) |
71(71) |
65(65) |
- |
89(89) |
78,8(83) |
Далее нами были рассмотрены все возможные из выявленных видов исходного смещения отломков по отдельности. Для начала было проанализировано смещение отломков на уровне хирургической шейки плечевой кости и установлено, что при удовлетворительном стоянии отломков трехфрагментарного перелома, при смещении отломков не более, чем на 10 мм, а также при вколочении диафиза в отломок, несущий суставную поверхность плечевой кости, не выявлено статистически значимого различия результатов лечения (р>0,05). Интерпретируя полученные данные, необходимо указать, что показатели смещения и их величина, указанные выше, могут рассматриваться как показания для выбора консервативного лечения данного вида переломов и иметь прогнозируемый благоприятный исход.
Рассмотрев данные (n=102) пациентов группы «отдаленных результатов», нам удалось выяснить, что по типу и методу лечения имелось следующее распределение: 12 пациентов были пролечены консервативно, у 86 больных были выполнены операции остеосинтеза, 4 пострадавшим было произведено однополюсное эндопротезирование плечевого сустава.
Самым частым способом остеосинтеза являлся метод открытой репозиции костных отломков и их фиксация различными пластинами (n=64). Метод БИОС был использован в 22 случаях. Пациенты, пролеченные консервативно (n=12), а также те, которым выполнялся остеосинтез (n=86), были сопоставимы по полу, возрасту и типу имевшихся у них переломов ПОПК (р>0,05).
Анализ результатов проведенного лечения показал, что среднее значение балльного показателя лечения в группе «КЛ» был наиболее высоким и составил 87,08±12,3 балла при значении Ме=91 баллу. Аналогичный показатель в группе пациентов после остеосинтеза имел близкие значения: НМОС 77,5±11,8 баллов (Ме=80 баллов), а методика БИОС – 77,2±5,9 баллов (Ме=79 баллов). У четверых пациентов после однополюсного эндопротезирования плечевого сустава средний балл был самым скромным из всех и равнялся 68,75±15,7 баллам (Ме=65 баллов) (рис. 2).
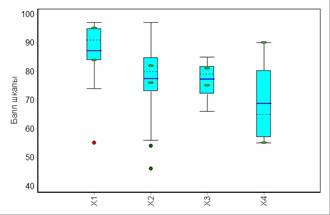
Рис. 2. Распределение значений отдаленных функциональных результатов у пациентов в подгруппах по методу лечения: Х1 – КЛ, Х2 – НМОС, Х3 –БИОС, Х4 – ОЭПС
Полученные данные свидетельствуют, на наш взгляд, о том, что при правильном выборе и проведении каждого из трёх видов лечения с учётом соответствующих показаний профильные пациенты демонстрируют в среднем хорошие функциональные результаты лечения даже в отдалённом периоде после травмы. Проведённый статистический анализ цифрового материала показал, что значимые различия имеются только при сравнении значений результатов консервативно пролеченных пациентов и больных, которым выполнялся остеосинтез. В частности, коэффициент корреляции значений результата между подгруппой КЛ и НМОС составил 0,004, а между «консервативное лечение» и БИОС р=0,001. При этом значение коэффициентов после корректировки по Бонферрони варьировало в пределах от р=0,022 до р=0,008. На наш взгляд, это еще раз подтверждает наличие значимой корреляционной связи и свидетельствует о сравнительно лучших показателях функции плечевого сустава у пациентов, пролеченных консервативно, в отдалённые сроки. Лучшие балльные показатели у пациентов, пролеченных консервативно, могли быть обусловлены, в первую очередь, корректным выбором показаний к данному виду лечения у абсолютного большинства пациентов, а также могли явиться результатом ретроспективной рандомизированной выборки пациентов. Необходимо учитывать тот факт, что в случае неудачи ранее проведенного консервативного лечения и неудовлетворённости функцией, пациентам могли быть выполнены ортопедические вмешательства в отсроченный период, тем самым исключив их из группы оценки отдаленных результатов лечения свежих переломов ПОПК. Наличие соматических противопоказаний к оперативному лечению, у пациентов старшей возрастной группы, в некоторых случаях не позволило оценить результаты консервативного лечения, ввиду их смерти в отдалённом периоде.
Заключение
Проведённый анализ ближайших и отдаленных результатов лечения пациентов с трехфрагментарными переломами ПОПК позволил подтвердить, что данный нозологический вид повреждений является прогнозируемо благоприятным в функциональном аспекте восстановления движений конечности при адекватном подборе показаний к методу лечения. Не вызывает сомнения целесообразность минимизации дооперационного периода, качество выполнения операции металлоостеосинтеза, а также максимально раннего активного реабилитационного лечения.
Сравнение балльного значения функции у пациентов в среднесрочные и отдалённые сроки (спустя несколько лет с момента получения трехфрагментарного перелома ПОПК), выявило близкие цифровые показатели. То есть, какой бы метод и способ лечения не был бы выбран и произведен, при соблюдении правил определения показаний и отсутствии осложнений, функциональный результат остеосинтеза или консервативного лечения будет удовлетворять требования пациента к травмированной конечности в большинстве случаев.
Библиографическая ссылка
Коган П.Г., Тихилов Р.М., Ласунский С.А. СРАВНИТЕЛЬНАЯ ОЦЕНКА ЭФФЕКТИВНОСТИ МЕТОДОВ ЛЕЧЕНИЯ СВЕЖИХ ЗАКРЫТЫХ ТРЕХФРАГМЕНТАРНЫХ ПЕРЕЛОМОВ ПРОКСИМАЛЬНОГО ОТДЕЛА ПЛЕЧЕВОЙ КОСТИ // Современные проблемы науки и образования. 2017. № 5. ;URL: https://science-education.ru/ru/article/view?id=26873 (дата обращения: 08.04.2026).



