Флегмоны подбрюшинного этажа малого таза относятся к редко встречающимся, но тяжелым видам гнойно-септических поражений. В современной литературе приводится не более 20–30 собственных наблюдений [1-3]. Чаще всего встречается гнойный илиопсоит, в основе которого лежит лимфогенное или гематогенное инфицирование лимфатических узлов, расположенных в подвздошно-поясничной мышце [4,5]. Возможно и инфицирование гематомы, образовавшейся при частичном разрыве musculus iliopsoas. Кроме этого, инфекционный процесс может распространяться в забрюшинную клетчатку и клетчатку таза из очагов остеомиелита костей таза или поясничных позвонков [6], из полости малого таза при аппендиците, как следствие нисходящего расположения червеобразного отростка, или гинекологической патологии, а также параколите и паранефрите [7,8]. У больных, страдающих парентеральной наркоманией, гнойно-септический процесс может проникать в подвздошно-тазовую область и по клетчатке, сопровождающей подвздошные сосуды, при наличии паравазального инфекционного поражения в области верхней трети бедра [9]. В последние годы отмечается увеличение частоты возникновения этой патологии, а летальность, по данным различных авторов, несмотря на современные достижения фармакологии и хирургии достигает 16,7–18,9 %. Сравнительно небольшое число наблюдений не позволяет разработать четкие алгоритмы диагностики, критерии, определяющие хирургическую тактику, недостаточно разработана и техника оперативных вмешательств [10]. Все это определяет актуальность проблемы хирургического лечения больных с внебрюшинными тазовыми флегмонами.
Цель: Выявить особенности клинического течения, а также информативность различных способов инструментальной диагностики и эффективность современных методов лечения у больных с гнойно-септическими процессами в тазовой забрюшинной области.
Материалы и методы. Изучены клинические проявления, особенности течения, диагностики и хирургического лечения тазовых флегмон у 51 пациента, находившегося на лечении в отделении хирургической инфекции МБУЗКГК БСМП г. Краснодара с 2012 по 2016. Мужчин было 27 (52,9 %), женщин 24 (47,1 %). Средний возраст больных составил 40,6±7,8 года. Гнойно-септический процесс у 34 (66,7 %) пациентов был обусловлен илиопсоитом, в 7 (13,7 %) случаях выявлены забрюшинные флегмоны тазовой клетчатки, в 10 (19,6 %) наблюдениях имело место распространение гнойно-септического процесса по паравазальным клетчаточным пространствам. Обследование больных включало в себя обзорную рентгенографию органов брюшной полости и полости таза, поясничного отдела позвоночника, ультразвуковое исследование (УЗИ) с использованием аппарата «SonoScape»™, (Япония), компьютерную томографию (КТ) на аппарате «Brilliance-16»™ фирмы «Philips» (Германия) в режиме «мягкотканого окна».
Оценка тяжести состояния больных проводилась по интегральной шкале Apache II (от 0 до 18 баллов).
При необходимости выполнялась экскреторная урография и допплеровское исследование кровотока. Выделение и культивирование возбудителей гнойно-септического процесса проводилось на базе бактериологической лаборатории БСМП по стандартным методикам [11]. Для статистического анализа использовали методы параметрической статистики с вычислением средней величины (М) со стандартным отклонением (±m).
Результаты и обсуждение. Острый илиопсоит выявлен в 34 наблюдениях. Верхний илиопсоит с локализацией процесса в поясничном отделе m. ileopsoas выявлен у 11 (32,4 %) пациентов, нижний, с локализацией очага поражения в подвздошной части мышцы у 16 (47,1 %) больных. Поражение всей подвздошно-поясничной мышцы отмечено в 5 (14,7 %) случаях. У 2 (5,8 %) пациентов диагностирована локализация гнойного очага под подвздошно-поясничной мышцей. В 32 (94,2 %) наблюдениях острый илиопсоит классифицирован как первичный с преимущественным гематогенным или лимфогенным путями инфицирования у 31 больного. Из них 12 пациентов (38,7 %) были парентеральными наркоманами с использованием сосудов нижних конечностей для введения наркотических препаратов (рис. 1). У 1 (2,9 %) пациента диагностирован травматический разрыв подвздошно-поясничной мышцы с образованием гематомы и последующим её инфицированием. Еще у 2 (5,9 %) больных развитие вторичного илиопсоита было обусловлено наличием хронического остеомиелита тел I-III поясничных позвонков.
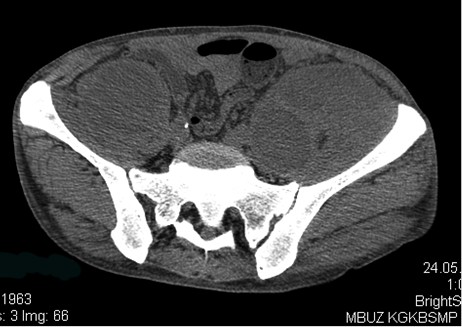
Рис. 1. КТ-картина двустороннего гнойного илиопсоита у пациента, страдающего парентеральной наркоманией
Гнойно-некротическое поражение подвздошно-тазовой забрюшинной клетчатки у 10 (19,6 %) пациентов, страдающих парентеральной наркоманией, было обусловлено распространением инфекционного процесса по паравазальной клетчатке. В этих случаях гнойно-септический процесс распространялся с верхней трети бедра, а причиной его возникновения служили инъекции суррогатных смесей в проекции бедренной артерии, сразу ниже паховой связки. Причинами развития флегмон забрюшинной и тазовой клетчатки у 7 (13,7 %) больных служили остеомиелит поясничных позвонков и костей таза, паранефрит и параколит, а также гангрена Фурнье.
На догоспитальном этапе правильный диагноз не был установлен ни у одного больного. Средний срок до госпитализации составил 4,6±2,4 суток от начала заболевания.
Клинически гнойно-некротическое поражение подвздошно-поясничной мышцы проявлялось болями в подвздошно-паховой области (100 %), повышением температуры тела до фебрильных (94,2 %) или субфебрильных (5,9 %) цифр, хромотой и усилением болей при ходьбе (88,3 %) и сгибательной контрактурой тазобедренного сустава с ротацией бедра во внутрь (70,6 %). При объективном исследовании у большинства пациентов определялась боль при пальпации в проекции подвздошно-поясничной мышцы (94,2 %), а у 13 (25,4 %) болезненный инфильтрат в подвздошной области на стороне поражения.
Флегмоны забрюшинной клетчатки тазово-подвздошной области характеризовались более скудной клинической симптоматикой. Помимо проявлений системной воспалительной реакции присутствовал болевой синдром. При этом боль, как правило, не имела четкой локализации и была разлитой в нижних отделах живота и поясничной области. Дизурические явления отмечены только у 3 (5,9 %) пациентов.
У 24 (47,0 %) пациентов с показателями шкалы Apache II от 4 до 7 баллов состояние оценено, как средней тяжести, у 18 (35,3 %) больных (8–11 баллов), как тяжелое, 6 (11,8 %) больных (12–13 баллов), как очень тяжелое, и у 3 (5,9 %) (14–16 баллов) – крайне тяжелое. Возникновению гнойно-септического процесса способствовало наличие у ряда больных (58,8 %) тяжелой сопутствующей патологии. У 18 (35,3 %) пациентов причиной и неблагоприятным фоном развития заболевания послужила парентеральная наркомания с постинъекционными поражениями нижних конечностей с нарушениями артериального и венозного кровотока, а также лимфообращения. У 5 (9,8 %) больных выявлен сахарный диабет 2 типа в стадии декомпенсации, у 4 (7,8 %) – тяжелые формы ИБС, в 3 (5,9 %) наблюдениях – неврологические расстройства. Диагноз сепсиса выставлен 37 (72,5 %) больным в соответствии с критериями согласительной конференции ACCP/SCCM (1991). Из них у 12 (23,5%) имелся тяжелый сепсис, осложненный полиорганной дисфункцией, а у 3 (5,9 %) при поступлении диагностирован септический шок. При этом данные бактериологического исследования крови подтвердили наличие бактериемии только у 16 (43,2 %) пациентов.
Рентгенологическое исследование больных с подвздошно-тазовыми флегмонами в целом оказалось малоинформативным. Результаты обзорной рентгенографии позволили предположить наличие гнойно-некротического процесса в подвздошно-тазовой области только у 9 (17,6 %) больных с поражением подвздошно-поясничной мышцы. У этих пациентов отмечено увеличение размеров тени и изменение контуров мышцы по сравнению с контрлатеральной.
При УЗИ у 34 (66,7 %) больных с острым илиопсоитом в 27 (52,9 %) случаях выявлялось увеличение объема и утолщение, и инфильтрация подвздошно-поясничной мышцы, а также наличие в ней гипоэхогенных полостных образований, что позволило установить правильный диагноз. Информативность УЗИ составила 79,4 %. В то же время по результатам ультразвукового исследования не всегда удавалось точно оценить локализацию, количество гнойных очагов и распространение гнойно-септического процесса за пределы подвздошно-поясничной мышцы. КТ выполнена у 31 (60,8 %) больного. Это исследование позволило топически локализовать процесс, количество гнойников, оценить структуру мышечной ткани и наличие газового компонента в ней, плотность и характер жидкостных скоплений, а также определить направление хирургического доступа.
По результатам бактериологического исследования в 22 (43,1 %) случаях возбудителем гнойно-септического процесса являлся Staph. aureus, в 4 (7,8 %) – Strept. pyogenes. Коагулазотрицательных и MRSA штаммов стафилококков не выделено. У 10 (19,6 %) больных выделены грамотрицательные палочки семейства Enterobactericeae (6 штаммов E. coli, и по 2 штамма Entercoccus faecalis и Proteus mirabilis). Ps.aerogenosae выделена из раневого отделяемого у 2 (3,9 %) пациентов. Ассоциации из 2 и более возбудителей обнаружены в 11 (21,6 %) наблюдениях, при этом чаще всего встречались сочетания золотистого стафилококка с грамотрицательными палочками семейства энтеробактерий (кишечная палочка, клебсиелла, протей). В 2 (3,9 %) случаях посев отделяемого роста не дал. Специальных исследований, направленных на выявление анаэробных возбудителей гнойно-септического процесса, в клинике не проводили, но характерный вид пораженных тканей и отделяемого позволял предположить в большинстве случаев наличие неклостридиальной анаэробной флоры или факультативных анаэробов.
Попытка консервативного лечения предпринята у 3 (5,9 %) больных с инфильтративными формами поражения подвздошно-поясничной мышцы. Консервативное лечение включало в себя антибактериальную терапию с применением защищенных пенициллинов или цефалоспоринов 3 поколения в сочетании с антианаэробными препаратами, инфузионную, дезинтоксикационную терапию, иммунокоррекцию, введение бактериофага в очаг гнойно-септического процесса. У 2 (3,9 %) пациентов терапия оказалась эффективна, достигнуто клиническое выздоровление. В 1 (1,9 %) случае консервативное лечение было не эффективным, произведена пункция и дренирование жидкостного образования подвздошно-поясничной мышцы под контролем сонографии.
У 19 (37,2 %) больных с выявленными жидкостными скоплениями в толще подвздошно-поясничной мышцы произведена попытка миниинвазивного лечения. Всем им проведено пункционное крупнокалиберное дренирование под контролем УЗИ с последующими санациями гнойного очага и активной аспирацией содержимого (рис. 2). В 1 (5,3 %) случае отмечено раннее послеоперационное осложнение в виде кровотечения из сосудов мышцы, потребовавшее выполнения экстренной операции и прошивания кровоточащих сосудов. У 15 (78,9 %) пациентов, несмотря на то, что при пункции было получено гнойное отделяемое, в дальнейшем дренирование оказалось малоэффективно, что заставило выполнить открытую операцию по вскрытию и дренированию гнойников. Характерно, что у всех этих больных во время операции выявлены особенности гнойно-некротического поражения подвздошно-поясничной мышцы по типу пиомиозита с пропитыванием гнилостным отделяемым всей толщи мышцы и образованием пузырьков газа между ее волокнами. С учетом этого, в дальнейшем КТ исследование было введено в обязательный объем диагностических методов с целью выявления признаков газообразования и пиомиозита при тазовых флегмонах. Только в 3 (15,8 %) наблюдениях миниинвазивное лечение привело к клиническому выздоровлению пациентов. Средняя длительность пребывания больных в стационаре составила 16,3±1,6 суток.
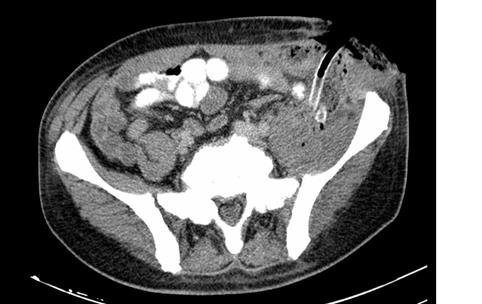
Рис. 2. КТ-картина дренированного гнойного очага под контролем УЗИ при остромилиопсоите (3-и сутки после операции)
В остальных случаях, после установления диагноза, больным выполнялось дренирование гнойно-септического очага в экстренном порядке. В качестве операционного доступа использовали внебрюшинный разрез по Н.И. Пирогову и косой люмботомический внебрюшинный доступ. Оперативное вмешательство включало в себя идентификацию и широкое вскрытие гнойно-септического очага, иссечение некротизированных тканей, тщательную санацию полостей гнойника растворами антисептиков, ультразвуковую кавитацию.
Несколько лучшими оказались результаты миниинвазивного лечения флегмон забрюшинной клетчатки и тазовой клетчатки. Пункционное дренирование под контролем УЗИ выполнено у 9 больных и оказалось эффективным в 6 (66,7 %) случаях. Следует отметить, что ведение послеоперационного периода у таких пациентов требует выдержки от лечащего врача, множественных повторных санаций гнойной полости и промывной аспирационной системы, постоянного контроля эффективности активной аспирации, количественного и качественного состава отделяемого. Кроме того, необходим мультидисциплинарный подход в лечении пациентов с этой патологией, ежедневный осмотр специалистов интервенционной радиологии с целью контроля транслокации дренажей в очаге воспаления.
Заключение. Тазовые забрюшинные флегмоны являются не частыми, но тяжелыми проявлениями хирургической инфекции. Источником возникновения являются, как правило, инфекционные заболевания нижних конечностей и нижней половины тела. Основным возбудителем инфекции является золотистый стафилококк, однако характерные признаки инфекционного процесса и характер отделяемого позволяет предположить, в большинстве случаев, присутствие в микробных ассоциациях неклостридиальных анаэробов. Переменные успехи лечения тазовых флегмон пункционными методами связаны с развитием гнойно-септического процесса по типу пиомиозита, с газообразованием при наличии неклостридиальной анаэробной микрофлоры. Поэтому наличие КТ-признаков пиомиозита при гнойно-септических поражениях забрюшинной клетчатки должно являться показанием к открытым методам хирургического лечения в связи с малой эффективностью дренирования под ультразвуковым контролем. Результаты миниинвазивного лечения гнойно-септических поражений забрюшинной клетчатки и клетчатки таза другой этиологии более обнадеживающие. Хирургическая тактика, основанная на объективных критериях современных методов лучевой диагностики, и использование мультидисциплинарного подхода позволяют улучшить результаты хирургического лечения больных с забрюшинными тазовыми флегмонами.
Библиографическая ссылка
Коровин А.Я., Базлов С.Б., Породенко Е.Е. СОВРЕМЕННЫЕ АСПЕКТЫ ДИАГНОСТИКИ И ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ БОЛЬНЫХ С ФЛЕГМОНАМИ ПОДБРЮШИННОГО ЭТАЖА МАЛОГО ТАЗА // Современные проблемы науки и образования. 2017. № 5. ;URL: https://science-education.ru/ru/article/view?id=26752 (дата обращения: 15.05.2026).



