В 21-м веке проблема лечения переломов мыщелков большеберцовой кости продолжает оставаться актуальной. Об этом указывает количество выполненных диссертационных работ начала этого столетия. В 2000–2015 годах защищено 20 диссертаций, посвященных решению проблем и задач данной патологии (рисунок, таблица).
Города, в диссертационных советах которых защищены диссертации по проблеме лечения переломов мыщелков большеберцовой кости
|
2003 |
2004 |
2005 |
2006 |
2007 |
2008 |
2009 |
2010 |
2011 |
2012 |
2013 |
итого |
|
|
Казань |
1 |
1 |
2 |
|||||||||
|
Курган |
1 |
1 |
||||||||||
|
Москва |
2 |
2 |
1 |
1 |
1 |
1 |
8 |
|||||
|
Пермь |
1 |
1 |
2 |
|||||||||
|
Ростов-на-Дону |
1 |
1 |
2 |
|||||||||
|
Санкт-Петербург |
1 |
1 |
2 |
1 |
5 |
|||||||
|
Итого |
3 |
2 |
1 |
2 |
2 |
2 |
3 |
2 |
2 |
0 |
1 |
20 |
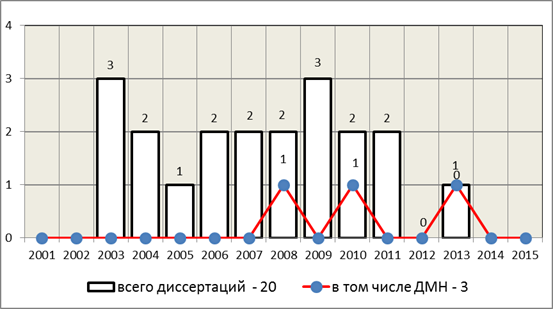
Количество диссертаций по проблеме травмы мыщелков большеберцовой кости в 21-м веке (по годам)
Абсолютное большинство диссертаций направлено на оптимизацию хирургической тактики лечения переломов мыщелков большеберцовой кости. Разработаны новые методики лечения на основе авторских алгоритмов и классификаций. Практически каждая диссертация базируется на патентах РФ на изобретение и/или на полезную модель. Приятно то, что итог работы улучшает результаты лечения предыдущего поколения травматологов – ортопедов. Но в то же время выполненные работы говорят об отсутствии единого подхода к проблеме лечения импрессионных переломов.
Возрастной контингент с травмами проксимального эпиметафиза – это люди трудоспособного возраста от 30 до 60 лет [1,2].
В работах немаловажное место занимает проблема диагностики импрессионных переломов современными методами исследования, такими, как артроскопия и спиральная компьютерная томография (СКТ) [3-5]. Так, А.Ю. Ваза показал в своей работе [1], что артроскопия выявляет импрессионные переломы в 100 % случаев, тогда как при СКТ исследовании выявляемость вдавления в суставную поверхность составляет 92,3 %, а при обычной рентгенограмме только 68,2 %. При отсутствии СКТ и магнитной резонансной томографии (МРТ) предлагается использовать линейную томографию коленного сустава для определения объема зоны импрессионного дефекта [6].
Преимущество артроскопии перед операцией по восстановлению конгруэнтности в суставе выражается в возможности выявить мягкотканные повреждения коленного сустава и восстановить их в ходе операции [3].
Н.С. Фёдорова указывает, что при МРТ исследовании импрессионных переломов мыщелков большеберцовой кости повреждение передней крестообразной связки выявлено в 38,5 % случаев, большеберцовой коллатеральной связки – в 62,5 % случаев, внутреннего и наружного менисков – по 40 %, случаев [2]. Ультразвуковое исследование до операции способствует выявлению патологии мягких тканей коленного сустава и позволяет определить план объема оперативного вмешательства [7].
Консервативное лечение при импрессионных переломах допускается при вдавлении не более 5 мм [1].
С учетом основ репаративной регенерации оперативное лечение должно быть выполнено в ранние сроки. С точки зрения репаративного остеогенеза, появление грануляций между отломками означает начало сращения. Грануляции появляются на третьи - пятые сутки, но в этот срок часто невозможно выполнить хирургическое вмешательство из-за некомпенсированного состояния мягких тканей. Предложенный тезис: «оперативное лечение в специализированном стационаре в течение первой недели после травмы» верен [5, 8], но не всегда выполним. Д.Ю. Шестаков утверждает, что малотравматичную полуоткрытую репозицию (с использованием артроскопии) возможно выполнить до 12 суток с момента травмы [9].
Д.А. Шакун предлагает выделять ранние (до 7 дней с момента травмы) и отсроченные (7–14 дней с момента травмы) операции и в зависимости от сроков применять первоначально ЧКО, а затем внутренний остеосинтез [10].
Все авторы считают операцию с применением стабильного остеосинтеза основным способом лечения для раннего проведения функционального лечения, которое проводят, начиная с 7-го дня после операции [11].
Использование аппаратов внешней фиксации (в том числе новых компоновок спице-стержневых и стержневых аппаратов) при данной травме должно «производиться только по строгим показаниям» при наличии массивных ран мягких тканей, не позволяющих выполнить открытую репозицию [11, 12]. Применение новых компоновок ЧКО «обеспечивает до 90,0 % благоприятных исходов лечения» при импрессионных переломах [12]. При этом способе лечения эффективность ЧКО определяется «направлением прилагаемого давления на костный отломок», что позволяет получить положительные результаты у 95,1 % больных [7]. Применение демпферированных шарниров при репозиции переломов костей, образующих коленный сустав, привело к положительным результатам в 95,1 % случаев [13].
Часть авторов для заполнения импрессионных дефектов отдает предпочтение аутотрансплантату – «золотому стандарту ортопедии», взятому из крыла подвздошной кости или из мыщелка бедренной кости. Именно аутотрансплантат обладает не только остеоиндуктивным и остеокондуктивным свойствами, но и остеогенным свойством, т.е. содержит живые клетки, способные дифференцироваться в остеобласты, выделять биологически активные вещества, способствующие дифференцировке клеток в остеобласты [5, 14, 15]. При импрессионном дефекте, «начиная с объема 0,5 куб. см», требуется применение пластического материала для стабилизации «хрящевой и субхондральной зоны сустава» [16].
При доступе к зоне вдавления для полноценной ревизии суставной поверхности мениск необходимо мобилизовать, а по окончании репозиции и остеосинтеза обязательно его восстановить, т.е. подшить на свое место [11,15]. «В группе больных, которым через год после операции выполняли диагностическую артроскопию, отмечалось отсутствие деформаций суставной поверхности и видимых повреждений менисков, восстановленных во время операции» [11].
По-прежнему при костной пластике для заполнения дефектов предлагается применять также лиофилизированные спонгиозные аллотрансплантаты, при использовании которых получены положительные результаты в 91,3 % случаев [1], «объем активных и пассивных движений в коленных суставах был восстановлен полностью в 40 случаях (76,9 %)» [17].
При переломах мыщелков большеберцовой кости предложено использовать конструкции из пористого никелида титана для заполнения импрессионных дефектов губчатой кости, а также использовать нитинол, обладающий эффектом «памяти формы» для остеосинтеза [4, 18, 19]. При применении никелида титана получены отдаленные хорошие результаты: в 71,4 % случаев [18], в 95,2 % случаев [4].
Никитин С.С. предложил применять в качестве заполнителя импрессионного дефекта Р-трикальций фосфат в форме цемента и получил хорошие «функциональные результаты у 92,3 % больных» [20].
Применение артроскопической техники позволяет использовать малоинвазивные технологии при лечении импрессионных переломов, но зона вдавления в «большинстве случаев (91,7 %) состоит из нескольких неподвижных фрагментов и создает значительные сложности для полноценной репозиции костных отломков с использованием закрытых методик» [11]. В то же время часть авторов считает необходимым применение атроскопической техники (для определенных типов переломов) при репозиции отломков с целью улучшения результатов лечения и/или для контроля репозиции после остеосинтеза [4, 9, 20-23].
При осуществлении остеосинтеза пластинками целесообразно вводить винты в наиболее прочном субхондральном слое «на уровне 5–7 мм от суставной поверхности» [11]. Репозицию мыщелков Гладков Р.В. рекомендует производить с небольшой гиперкоррекцией оси конечности на 1–2 град. для уменьшения потери её в процессе реабилитации. Внедрение этой методики позволило автору улучшить результаты потери коррекции на 11,3 % (до применения гиперкоррекции в послеоперационном исследовании потеря угловой коррекции наблюдалась в 15,4 %, после применения – только в 4,1 %) [3].
Внутрисуставное введение перфторана («фармакологическая коррекция заживления хряща») в послеоперационном периоде, по мнению Григоряна А.К., снижает боль, уменьшает отёк и ускоряет восстановление функции сустава, улучшает результаты лечения в сопоставлении с группой сравнения с 52 % до 97,1 % [21].
Также с целью фармакологической коррекции заживления хряща рекомендуется введение хондропротекторов, которые необходимо применять с 4-го дня после операции при полном отсутствии нагрузки на сустав [8].
Показанием для эндопротезирования коленного сустава является разрушение суставной поверхности [1].
Особое значение в программе лечения внутрисуставных переломов имеет реабилитация. Все работы акцентируют внимание на ранние движения в суставе при отсутствии осевой нагрузки на фоне применения классической физиотерапии. В частности, предлагается применение вибрационной терапии. Считается доказанным, что вибротерапия (частота 15 Гц, амплитуда 2 мм) стимулирует регенерацию костной и хрящевой ткани и улучшает регионарный кровоток [24].
Примененные при лечении импрессионных переломов запатентованные устройства для остеосинтеза и репозиции и способы лечения часто сочетают в себе и устройство и способ.
Оригинальным способом представляется остеотомия бугристости большеберцовой кости для ревизионного доступа в коленный сустав [14].
Для костной пластики аутотрансплантат берется из крыла подвздошной кости желобоватым остеотомом с сохранением края гребня [25], из мыщелка бедренной кости долотомили цилиндрической фрезой [2, 26].
Образовавшаяся полость заполняется не только аутотрансплантатом, но и крупинками пористого никелида титана, поверх которых устанавливают монолитную часть имплантата, выполненную из пористого никелида титана, которые насыщают богатой тромбоцитами аутоплазмой и антибиотиком [27].
При использовании артроскопический техники производят восстановление импрессионного дефекта: через трепанационное отверстие в метафизарной зоне [28], через фенетрационное «окошко» костная полость заполняется брефоостеоматриксом [29]; путем сминания кортикальной пластинки сломанного мыщелка до восстановления конгруэнтности [30] или заполнением полученного дефекта имплантатом из пористого титан никелида [31].
Разработаны устройства для артроскопической [32] и визуальной репозиции мыщелка большеберцовой кости [33].
Оригинальными способами репозиции просевшего мыщелка являются использование спиц и дуги аппарата Илизарова [34] и использование резонирующего шарнирного узла [35]. С целью коррекции эпиметафизарной деформации проксимального мыщелка большеберцовой кости с нарушением конгруэнтности суставной поверхности в результате импрессионных дефектов Денисов А.С. и Белокрылов Н.М. (Патент № 2195218) предлагают методом двухплоскостной остеотомии выравнивать тибиальную поверхность, фиксировать в аппарате ЧКО и посредством дистракции восстанавливать биомеханическую ось конечности [36].
Для опоры отрепонированного мыщелка используют оригинальную пластинку [37, 38,39], применяют остеосинтез компрессирующим винтом (с пружиной) на основе винта Шанца [40]. Глубину импрессионного дефекта предлагают определять измерителем-щупом [41].
Спорным способом является способ несвободной аутопластики надколенником внутрисуставных дефектов мыщелков большеберцовой кости, при котором отсекают надколенник от сухожилия четырехглавой мышцы бедра для заполнения полученного импрессионного дефекта [42].
Голубев В.Г. с соавт. (Патент № 2163787) предлагает для ранней активизации пациента после репозиции с костной пластикой импрессионного дефекта синтезировать перелом спицами с упорными площадками в аппарате ЧКО на голени, а на бедро накладывать бандаж, который фиксируется к аппарату ЧКО посредством шарниров на уровне щели коленного сустава со стороны повреждения [43].
Кораблевой Н.Н. с соавт. (Патент №2290117) после костной пластики и остеосинтеза пластинкой предложено использовать внешнюю фиксацию коленного сустава шарнирным ортезом, опорные пластины которого изгибают для создания состояния гиперкоррекции в коленном суставе и дополнительно осуществляют коррекцию оси голени ортопедическими стельками, смещающими нагрузку на внутренний край стопы при повреждении наружного мыщелка, и на наружный край – при повреждении внутреннего мыщелка [44].
Новоселов К.А. с соавт. при эндопротезировании коленного сустава предлагает глубокий импрессионный дефект мыщелка большеберцовой кости замещать костным аутотрансплантатом из резецированных фрагментов кости, фиксируя его металлическим винтом [45].
Филиппов О.П. и Ваза А.Ю. предлагают перед репозицией выполнять лечебно-диагностическую артроскопию для санации сустава. Затем произвести артротомию с формированием лоскута, состоящего из мениска и капсулы сустава, артроскопический осмотр задних отделов сустава, репозицию, остеосинтез. После послойного зашивания раны вновь проводят артроскопию герметизированного коленного сустава [16].
Заключение. В последние годы накопилось достаточно большое количество научного материала по решению проблемы лечения импрессионных переломов мыщелков большеберцовой кости, которое непременно перейдет в новое качество. Импрессионные (вдавленные) переломы были выделены в отдельную группу переломов, которые отличаются от компрессионных и других переломов. Специфика тактики лечения импрессионных переломов мыщелков большеберцовой кости базируются на следующих особенностях импрессионных переломов:
1. При импрессионных переломах мыщелков большеберцовой кости типична визуальная интероперационная картина:
1.1. Происходит сминание губчатого вещества и перелом наружной кортикальной пластинки, прилегающей к зоне вдавления и суставной поверхности эпифиза большеберцовой кости.
1.2. При этом образуются несколько кортикальных фрагментов, связанных с надкостницей и с хрящевой частью эпифиза. Эти кортикальные фрагменты целесообразно использовать при доступе к зоне импрессии, разводя их в стороны в виде створки с обязательным сохранением связи с надкостницей.
1.3. Суставная поверхность вдавленного эпифиза большеберцовой кости чаще всего целая, редко фрагментированная, и связана с субхондральной губчатой костью, которую необходимо сохранять, минимально травмируя хрящ во время репозиции.
1.4. Часто мениск визуально остается целым – не повреждается (хотя он может быть имбибирован кровью), поэтому его необходимо сохранять для создания конгруэнтности в суставе и для более эффективной ранней реабилитации.
2. С целью полноценной ревизии зоны импрессии необходим доступ с мобилизацией мениска, в частности, подменисковый доступ, если он позволяет полноценно визуализировать суставную поверхность. В противном случае следует отсекать передний рог с мобилизацией его и с последующим подшиванием его на свое место.
3. При невозможности мобилизовать вдавленный фрагмент губчатой кости не следует пытаться мобилизовать его, т.к. это приводит к дальнейшему сминанию. Целесообразнее произвести его остеотомию и репозицию, фиксируя его спицами, концы которых выведены на противоположную сторону на кожу (с целью удаления их в конце операции при стабильном остеосинтезе или же оставлении их под кожей на период реабилитации).
4. Необходимо заполнять образовавшийся дефект костным аутотрансплантатом или имплантом.
5. Целесообразно стабильный остеосинтез производить с небольшой гиперкоррекцией угла деформации.
Библиографическая ссылка
Федоров В.Г. ЛЕЧЕНИЕ ИМПРЕССИОННЫХ ПЕРЕЛОМОВ МЫЩЕЛКОВ БОЛЬШЕБЕРЦОВОЙ КОСТИ – ПОЛНОСТЬЮ ЛИ РЕШЕНА СЕГОДНЯ ЭТА ПРОБЛЕМА? (ОБЗОР ДИССЕРТАЦИЙ, ПАТЕНТОВ НАЧАЛА 21-ГО ВЕКА) // Современные проблемы науки и образования. 2017. № 4. ;URL: https://science-education.ru/ru/article/view?id=26694 (дата обращения: 17.05.2026).



