Проблема городского травматизма – это не самая большая, но весьма острая грань жизни. Вероятность получения травмы иногда достаточно высока. Рост численности городского населения (городское население Удмуртии составляет до 2/3 населения республики), концентрация общественного и личного автотранспорта, близкий контакт пешехода и автомобиля приводят к увеличению числа участников дорожно-транспортных происшествий (ДТП) и, следовательно, к росту числа пострадавших. Активное применение средств личной безопасности, к сожалению, не отменяет соблюдения правил дорожного движения как со стороны водителя, так и пешехода. Мало того, появились специфические термины, понятные в медицинских кругах, такие как «ременная травма», «хлыстовая травма», подразумевающие весьма специфичные повреждения у травмированного пациента. Число погибших на месте происшествия в тяжелых ДТП в динамике за последние 5 лет радикально не меняется, но количество участников ДТП и пострадавших стабильно растет. Согласно официальному отчету ГИБДД УР за 2016-2015 годы, в авариях погибает примерно одинаковое число людей (200±12 человек). А число участников ДТП, получивших травмы разной степени тяжести, явно увеличивается: в 2015 году 1549 человек, в 2016 году - 2457 человек. Смертность в результате ДТП входит в состав смертности населения от несчастных случаев и занимает 3 место, уступая только болезням системы кровообращения (1 место) и онкологической патологии (2 место) [10]. Плотность населения городов поддерживает определенный криминогенный фон, при котором всегда имеет место колото-резаная травма с повреждением передней брюшной стенки.
По данным ряда авторов, закрытые и открытые травмы живота составляют от 1,5 до 36,5% всех травм мирного времени, а в структуре неотложной абдоминальной хирургии занимает до 12% [9; 11]. Абсолютное большинство пострадавших (70-98%) составляют лица трудоспособного возраста [11].
Закрытые повреждения живота составляют от 54,2% до 62%. Без дополнительной диагностики (неинвазивной или инвазивной) легко допустить диагностические и, соответственно, тактические ошибки (до 26,8%) при оказании экстренной помощи пострадавшим [5].
В качестве неинвазивной диагностики до сих пор используются такие классические методы обследования пострадавшего, как перкуссия, пальпация, аускультация, что, безусловно, дает много информации при стабильном состоянии пациента, но приводит к потере драгоценного времени («золотой час», «серебряный день» [2; 3]) при выжидательной тактике в сомнительных случаях.
Использование шкал тяжести дает достоверную ориентацию по тяжести состояния пациента, но не объёма повреждения органов. Общеприняты шкала тяжести повреждения ISS, Ганноверская шкала тяжести повреждения с учетом возраста RTS, российские разработки НИИ скорой помощи имени И.И. Джанелидзе (шкалы ВПХ-П, ТП, ОР и др.), оценка уровня сознания по шкале ком Глазго (ШКГ). При входящем осмотре пациента на это уходит от 2 до 10 минут, но это информирует врача об экстренности ситуации [6; 14].
Из неинвазивной диагностики широко используются Fast-протоколы ультразвукового исследования (УЗИ) органов плевральной и брюшной полости. Достоверность этого метода составляет от 0% (при обследовании в условиях пневмоперитонеума или при выраженной подкожной эмфиземе) до 100% (при диагностике повреждения почек) [4]. Рентгенологические методы громоздки, требуют условий соблюдения техники безопасности со стороны медицинского персонала. В конечном счете это не даёт окончательной картины повреждения, а лишь ориентирует врача на необходимость оперативного вмешательства.
В современной ургентной хирургии в последнее время позиционируются понятие «мультимодальный подход к пациенту». Этот термин подразумевает под собой бригадную работу врачей нескольких специальностей, оптимальную диагностику с одновременным оказанием экстренной помощи пострадавшему, включая в ряде случаев экстренное оперативное вмешательство как и диагностический, и лечебный метод. При современном уровне анестезиологического обеспечения есть понятие «риск оперативного вмешательства», что позволяет взять пациента в операционную, сохраняя драгоценное время [8; 13].
При диагностическом поиске определения объёма повреждения внутренних органов в экстренной ситуации начал применяться видеоскопический метод как малоинвазивный, но не менее информативный, чем традиционная лапаротомия. По мнению ряда авторов, видеоскопия позволяет дополнить, уточнить или изменить диагноз в 20-60% случаев [12]. Точность диагностики повреждения органов живота составляет 98,9%, а при ранении диафрагмы чуть меньше (из-за анатомо-физиологических особенностей органа) [4]. Кроме того, лапароскопические операции начинают занимают нишу в экстренной хирургии как самостоятельный метод лечения, не требуя расширения объёма оперативного вмешательства, чтобы убедиться в правильности и адекватности оказания хирургической помощи. Индивидуальный подход к инфузионному обеспечению экстренной операции, правильное проведение противошоковых мероприятий, уменьшение времени диагностики повреждения и тяжести состояния организма, минимальная хирургическая травма - это постулаты сегодняшнего дня ургентной хирургии [1; 8; 13].
Учитывая небольшую давность применения видеоскопии в хирургии, естественно, сохраняется скептицизм по отношению к данному виду ургентного оперативного пособия. Стандартный набор аргументов: сложность технического маневра, условия карбоксиперитонеума, потеря времени до неизбежной лапаротомии, опасность неадекватного объёма оказания неотложной хирургической помощи, удлинения сроков госпитализации [9].
Безусловно, хирургическая видеодиагностика требует наличия у бригады хирургов технических навыков работы с эндоскопом, умения ориентироваться оптически в геометрии внутренних органов, что достигается лишь практикой. Доказано, что карбоксиперитонеум с давлением 15 мм рт. ст. и выше ведет к значимым гемодинамическим сдвигам. Страдает органный кровоток. Раздражающее действие углекислого газа ведет к выбросу вазопрессина и других вазоактивных медиаторов (простагландин, катехоламины), что проявляется повышением сосудистого сопротивления, олигурией [7]. Повышенное внутрибрюшное давление приводит к компрессии нижней полой вены и снижению венозного возврата, что в условиях проведения общей анестезии неизбежно приводит к снижению сердечного выброса. Развитие этого патологического каскада предупреждается мониторингом. Неоспоримо преимущество видеоскопии с точки зрения нанесения минимальной дополнительной операционной травмы уже травмированному пациенту. Минимализация разреза (прокол) и сопутствующей кровопотери, минимальная вероятность инфицирования тканей, минимальная вероятность охлаждения органов (и организма в целом) приводит к значительному снижению количества послеоперационных осложнений в плановой хирургии, что легло в основу Fasttrack (FT) - хирургии [1]. Почему это не может быть использовано в экстренной хирургии травмы? Вопрос, однако, скорее риторический.
Целью данного исследования явилось изучение роли видеолапароскопии в диагностике и лечении травмы живота.
Для достижения данной цели были поставлены следующие задачи:
1. Выяснить частоту применения видеолапароскопии как диагностического метода при абдоминальной травме.
2. Выяснить частоту применения видеолапароскопии как самостоятельного метода оперативного пособия в ургентной хирургии при абдоминальной травме.
3. Определить необходимость проведения лапаротомии после лапароскопического оперативного вмешательства для выполнения необходимого объёма экстренной хирургической помощи при абдоминальной травме.
Материалом исследования послужили 219 пациентов, проходивших лечение на базе хирургического отделения БУЗ УР «1 Республиканская клиническая больница МЗ УР». Были проанализированы карты стационарных больных, получивших экстренную помощь в 2013-2016 годах.
Всего выполнено 219 диагностических лапароскопий, из которых 124 (57%) выполнялись пациентам с тупой травмой живота и 95 (43%) - пострадавшим с подозрением на проникающий характер колото-резаного ранения передней брюшной стенки. Преобладали лица мужского пола 68% (148 человек), соответственно, женский пол составил 32% (71 пациентка). Возраст исследуемых составил от 14 до 70 лет, средний возраст в группе 39±12 лет.
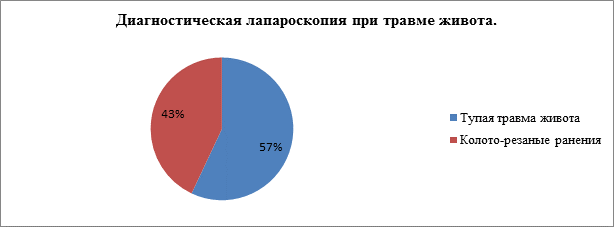
Рис. 1. Применение диагностической лапароскопии при травме живота
При проведении лапароскопии у пациентов с тупой травмой живота (124 человека) было выявлено повреждение органов брюшной полости у 77 человек (62,1%). У 35 человек, что составило 28,2%, не было обнаружено повреждения органов брюшной полости. В 12 случаях (9,7%) какие-либо повреждения внутренних органов не были выявлены, но имели место обширные внутренние гематомы и повреждения капсулы печени и её связочного аппарата без признаков продолжающегося кровотечения.

Рис. 2. Результаты проведения лапароскопической диагностики при тупой травме живота
Лапароскопия выступила как диагностический метод в 82 случаях (66,1%) из 124 пострадавших. При этом у 77 человек (62,1%) при лапароскопии было обнаружено явное повреждение органов живота, а у 5 человек (4%) повреждения органов обнаружено не было, но было принято решение о расширении объёма оперативного вмешательства. Во всех 82 случаях был выполнен переход на привычную оперативную технику: выполнение срединной лапаротомии. Конверсия заняла от 5 до 17 минут. Выявленные при лапароскопии и подтвержденные при лапаротомии повреждения органов распределились следующим образом: травма паренхиматозных органов (печень и селезенка) составила 56 случаев (45,2%), повреждение полых органов (желудок, кишечник, мочевой пузырь) оказалось у 21 человека (16,9%). У оставшихся 5 пациентов (4%) при лапаротомии, как и при предыдущей лапароскопии, повреждения органов живота выявлено не было.
Лапароскопия как метод окончательной диагностики и лечения (без расширения оперативного вмешательства до лапаротомии) была применена в оставшихся 42 случаях из 124 (33,9%) среди пациентов с тупой травмой живота. Лапароскопическая операция включала полный объём экстренного вмешательства: ревизию органов брюшной полости, аспирацию (при наличии) геморрагического содержимого, гемостаз методом монополярной электрокоагуляции (при выявлении продолжающегося кровотечения или подозрительных участков), рационального дренирования брюшной полости. Во всех случаях выбора лапароскопии как основного лечебного метода каких-либо пропущенных повреждений, усугубивших состояние пациента впоследствии, не было выявлено.

Рис. 3. Оперативная тактика при тупой травме живота
Лапароскопии у пациентов с наличием колото-резаного ранения передней брюшной стенки и подозрением на проникающий в брюшную полость характер его выполнялись у 95 человек. Проникающий характер ранения подтвердился в 100%. Из них в 28 случаях (29,5%) подозрения на проникающий в брюшную полость характер раны подтвердились, но повреждений внутренних органов не было выявлено. В 67 случаях (70,5%) при лапароскопии были обнаружены явные повреждения внутренних органов или имелись признаки повреждения их в виде сгустков крови без явного источника кровотечения.
Расширение оперативного вмешательства до лапаротомии было произведено у 43 (45,2%) пациентов из 95 пострадавших. Лапароскопия выступила как метод диагностики. Конверсия заняла меньше времени, чем при тупой травме живота, от 2 до 9 минут. При этом у 36 человек (37,9%) были выявлены явные повреждения внутренних органов: ранение печени у 5 человек (5,3%), ранение тонкой кишки - 12 человек (12,6%), ранение передней стенки желудка - 10 человек (10,5%), ранение диафрагмы - 9 человек (9,5%). У 7 человек (7,3%) был подтвержден проникающий характер ранения и обнаружены единичные сгустки крови без явного источника кровотечения и без какого-либо повреждения органов брюшной полости. У пациентов с ранением диафрагмы (9 человек) дополнительно интраоперационно была дренирована плевральная полость на стороне повреждения, что также является расширением оперативного вмешательства.
Видеолапароскопия использовалась как основное лечебное оперативное пособие в 52 случаях, что составило 54,8% всех участников исследования. У 28 человек (29,5%) объём операции ограничился проведением ревизии брюшной полости и установкой контрольных дренажей. Визуальная картина, полученная при лапароскопии, не вызывала сомнений у операторов в отсутствии повреждения внутренних органов.
В 24 случаях (25,3%) использования видеолапароскопии как основного лечебного пособия были выявлены поверхностные ранения печени («насечки») без признаков кровотечения у 10 человек (10,5%), у 14 человек (14,8%) были обнаружены единичные сгустки крови в брюшной полости небольшого объёма без явного источника кровотечения. Объём вмешательства в этой группе ограничился проведением контрольного гемостаза под видеонаблюдением с использованием монополярной электрокоагуляции, аспирацией геморрагического содержимого, санацией и дренированием брюшной полости.

Рис. 4. Оперативная тактика при колото-резаном ранении передней брюшной стенки
На основании проведенного анализа историй болезни можно утверждать, что видеолапароскопия была применена как основной метод оперативного пособия у пациентов с тупой травмой живота в 33,9% (42 случая). Видеолапароскопия была применена как основной метод лечения в 54,8% (52 случая) у пациентов с проникающими колото-резаными ранениями передней брюшной стенки. Ни в одном случае не потребовалось применять вторичную лапаротомию для лечения пропущенных повреждений органов брюшной полости.
Выводы: 1. Частота применения видеолапароскопии как диагностического метода при абдоминальной травме составила в проведенном исследовании от 45,2% при проникающих колото-резаных ранениях живота до 66% при тупой травме живота.
2. Частота применения видеолапароскопии как самостоятельного операционного пособия при абдоминальной травме составила от 33,9% при тупой травме живота до 54,8% при проникающих колото-резаных ранениях живота.
3. Проведения экстренной лапаротомии по поводу пропущенного повреждения органов брюшной полости при видеолапароскопических операциях не потребовалось ни в одном случае.
Таким образом, видеолапароскопия из диагностического метода становится самостоятельным методом оказания ургентной хирургической помощи при абдоминальной травме.
Библиографическая ссылка
Стяжкина С.Н., Пелина Н.А., Хабибулина Л.И., Гарафиева И.Д., Пашков Ю.Ю., Ахтариева В.В. МЕСТО ВИДЕОЛАПАРОСКОПИИ В УРГЕНТНОЙ ХИРУРГИИ ПРИ ТРАВМЕ ОРГАНОВ БРЮШНОЙ ПОЛОСТИ // Современные проблемы науки и образования. 2017. № 3. ;URL: https://science-education.ru/ru/article/view?id=26514 (дата обращения: 27.04.2026).



