Лимфаденопатия является одной из наиболее частых диагностических находок в практике врача. Увеличение одной или нескольких групп лимфатических узлов может являться синдромом различных заболеваний, в том числе вирусных инфекций и злокчестенных новообразований, лимфом [1, 2, 9-11]. Ранняя диагностика опухолей имеет значительное влияние на прогноз заболевания [6, 12, 14]. При обнаружении увеличения лимфоузлов клиницисту приходится приложить максимальное количество усилий, знаний и умений для этиологической верификации лимфаденопатии и дифференциальной диагностики с опухолевыми процессами [13, 15, 16]. На современном этапе выявить причину развития лимфаденопатии у детей не всегда удаётся, но практически в половине случаев, по данным ряда авторов, приходится прибегать к проведению биопсии лимфоузла [4-7]. Наиболее достоверным методом исключения злокачественного новообразования является гистологическое исследование, однако ввиду инвазивности процедуры ее применение в качестве скрининга ограничено [1, 4, 8].
На первичном этапе диагностики, в рамках хирургического кабинета поликлиники, перечень доступных методов обследования недостаточно информативен. Ввиду ряда особенностей клинической картины лимфом, когда отсутствуют специфические и неспецифические симптомы [8, 12]. Необходимый объём информации может дать исследование лимфоузлов методом ультразвуковой диагностики, который способен дать информацию о размерах образований, их структуре, кровотоке, форме, границах, наличии изменений окружающих тканей. Исследований, отражающих характерную ультразвуковую картину при лимфомах у детей, в настоящее время недостаточно.
Несомненно, что чем раньше будет выставлен диагноз, тем раньше можно определить дальнейшую тактику ведения пациента и сократить время пребывания ребёнка в стационаре. Для оперативной постановки диагноза используется исследование материала, взятого на цитологическое исследование – исследование мазка – отпечатка. При цитологическом исследовании, зачастую, предварительный диагноз можно выставить в кратчайшие сроки, однако информативность метода при лимфомах у детей остаётся малоизученной.
Цель исследования: рационализировать диагностику лимфом у детей с лимфаденопатией.
Задачи исследования:
1. Отразить удельный вес лимфом в этиологической структуре синдрома лимфаденопатии у детей Алтайского края.
2. Выявить характерную ультразвуковую картину лимфоузлов у детей с лимфомами.
3. Оценить чувствительность и специфичность цитологического метода исследования в диагностике лимфом у детей.
Материалы и методы
Исследование проводилось в период с 2011 по 2015 год на базе КГБУЗ «Алтайской краевой клинической больницы», главный врач КГБУЗ «АККДБ», отличник здравоохранения, к.м.н. Смирнов Константин Владимирович. В исследование были включены дети в возрасте от 1 года до 17 лет, находившиеся под амбулаторным наблюдением хирурга с синдромом лимфаденопатии. В исследование не включались пациенты с наличием яркой клинической картины лимфаденита и других патологических состояний, когда показания к оперативному вмешательству не вызывали сомнения.
Группу обследованных составили 635 человек. Исследование было проспективным и проходило в несколько этапов.
На первом этапе объем обследования пациентов включал: клинический осмотр, общее клинико-лабораторное обследование (развёрнутый анализ крови, биохимия крови), ультразвуковое исследование (УЗИ) лимфоузлов, УЗИ внутренних органов, УЗИ щитовидной железы, рентгенография органов грудной клетки в прямой и боковой проекциях, консультация оториноларинголога, гематолога, других специалистов по показаниям. Также обследуемым проводилось исследование на наличие оппортунистических инфекций, паразитарных инвазий, вируса иммунодефицита человека, гепатитов В и С. При выявлении иных причин лимфаденопатии, кроме злокачественного процесса, дети получали лечение согласно принятым протоколам лечения и в основную группу не включались, но наблюдались хирургом и гематологом в динамике.
Дети, у которых наблюдалось увеличение лимфатических узлов не более 1,5–2,5см, и длительность заболевания которых составила более 1 месяца, при отсутствии положительного эффекта от антибактериальной и противовоспалительной терапии были взяты на инвазивный метод исследования – тонкоигольная аспирационная биопсия лимфатических узлов с цитологическим исследованием – 3 % пациентов (19 детей). Во всех случаях была выявлена лимфоидная гиперплазия. Больные были выписаны под динамическое наблюдение, в катамнезе у таких детей диагноз «лимфома» не подтвердился.
На втором этапе была сформирована основная группа исследуемых, у которых определялось стойкое увеличение лимфатических узлов более 1,5–2,5см, на фоне антибактериальной и противовоспалительной терапии. У этих пациентов определены показания к диагностическому оперативному вмешательству, группу составили 65 человек.
Объем оперативного вмешательства заключался в удалении одного или нескольких наиболее изменённых, по данным осмотра и УЗ картины, лимфоузлов с целью цитологического и гистологического исследования.
Цитологическое исследование проводилось по методу Папенгейма (фиксатор эозин метиленовый синий по Май – Грюнвальду; краситель Азур-эозин по Романовскому). Гистологическое исследование проводилось при помощи методики окраски гематоксилин-эозином. Результат цитологического исследования получали в течение 20 минут после взятия материала. Результат гистологического исследования получали по истечению семи дней с момента взятия материала на исследование.
При выборе лимфоузла для биопсии мы придерживались следующих правил [3]:
1. Для биопсии выбирали самый крупный, наиболее измененный и недавно увеличившийся лимфоузел;
2. Физикальные характеристики лимфоузла, такие как величина в мм, форма, консистенция (эластичность), характер поверхности, подвижность, спаянность между собой и с кожей, местная температура, болезненность, имели большее значение, чем локализация. При наличии нескольких групп изменённых поверхностных лимфоузлов в разных зонах порядок выбора по информативности: надключичный – шейный – подмышечный – паховый;
3. Как правило, не проводили биопсию ретромандибулярных и паховых лимфоузлов размерами до 3 см в диаметре;
4. Не подвергались биопсии маленькие лимфоузлы, прилежащие к конгломерату. В таких случаях была предпочтительнее парциальная резекция опухоли, при невозможности полного удаления конгломерата.
Достоверность различия количественных показателей документировали посредством точного критерия Фишера. В расчетах использовали φ – угловое преобразование Фишера. Различие сравниваемых величин считали статистически значимыми при p<0,05. Для выявления чувствительности и специфичности цитологического и гистологического методов исследований был использован метод четырёхпольных таблиц.
Результаты
Возраст исследуемых составил от 1 года до 17 лет. Соотношение мальчиков и девочек было 2:1. Возрастная структура исследуемых имела следующий вид (таблица 1).
Таблица 1
Возрастная структура детей основной группы
|
Ранний возраст 1–3 года % (абс.) |
Дошкольный возраст 3–7лет % (абс.) |
Школьный возраст 7–12 лет % (абс.) |
Пубертатный возраст старше 12 лет % (абс.) |
|
20 % (13) |
20 % (13) |
18 % (12) |
47 % (27) |
При анализе таблицы 1 можно отметить, что в возрастной структуре преобладали дети старше 12 лет – 42 % (р=0,003), что достоверно отличалось от других возрастных групп, по остальным возрастам (ранний, дошкольный, школьный) встречаемость составила 20 %.
Структура локализации увеличенных лимфоузлов у больных исследуемой группы имела следующий вид (рисунок 1).
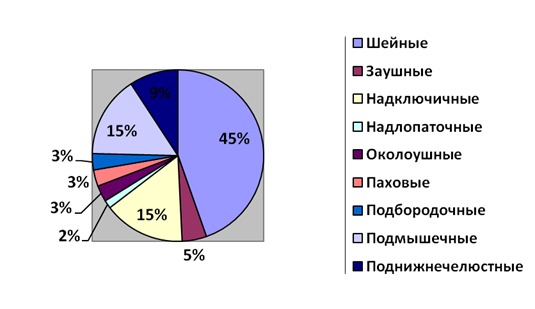
Рис. 1. Структура локализации увеличенных лимфоузлов
Как видно на рисунке № 1, увеличенные лимфоузлы в 45 % (29 детей) наблюдений локализовались в области шеи, заушные 5 % (3 ребенка), надключичные 15 % (10 детей), надлопаточные 2 % (1 ребенок), околоушные 3 % (2 ребенка), паховые 3 % (2 ребенка), подбородочные 3 % (2 ребенка), подмышечные 15 % (10 детей), поднижнечелюстные 10 % (6 детей).
Этиологическая структура синдрома лимфаденопатии у больных исследуемой группы представлена на рис. 2.
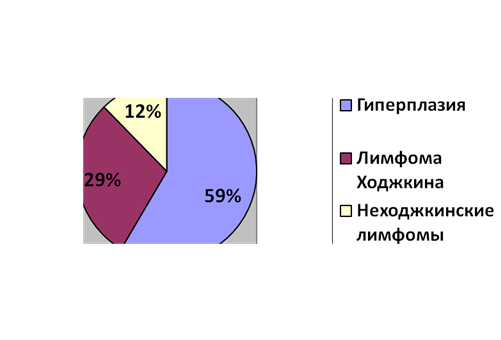
Рис. 2. Этиологическая структура синдрома лимфаденопатии у больных исследуемой группы
При анализе полученных данных гистологического исследования выявлено, что в 59 % (38 детей) наблюдений причиной увеличения лимфоузлов, как правило, явилась фолликулярная гиперплазия. Лимфома Ходжкина подтверждена в 29 % (19 детей), неходжкинские лимфомы в 12 % (8 детей) (рисунок 2).
Удельный вес лимфомы Ходжкина среди всех лимфом составил 70 %, в то время как неходжкинские лимфомы встречались в 30 % лимфом, диагностированных у детей Алтайского края, что достоверно отличается от общероссийских показателей – 40 % (р p<0,05).
Наиболее часто диагностируемые стадии лимфомы Ходжкина – IIА стадия смешанно-клеточный вариант и IIIА стадия нодулярный склероз.
Анализируя данные ультразвукового исследования лимфатических узлов, отмечено, что в 95 % лимфатические узлы при лимфоме по УЗ картине характеризовались как множественные с пониженной эхогенностью, размером от 11 мм и более, в виде конгломерата.
С целью ранней диагностики злокачественных новообразований интраоперационно выполнялись мазки-отпечатки материала, полученного из лимфоузлов с дальнейшим цитологическим исследованием. Данный метод может позволить диагностировать злокачественное образование в течение 20 минут и начать ранее лечение в случае быстрого прогрессирования опухоли. Анализ полученных данных позволил нам вычислить чувствительность и специфичность цитологического метода исследования мазков-отпечатков для распознавания лимфомы. Нами выявлено, что чувствительность цитологического метода составила 72 %, а специфичность 98 %.
Заключение
Таким образом, у больных, у которых определялось стойкое увеличение лимфатических узлов более 1,5–2,5 см, в том числе на фоне антибактериальной и противовоспалительной терапии, лимфома Ходжкина подтверждена в 29 % (19 детей), неходжкинские лимфомы в 13 % (8 детей), что говорит о правомочности использования данного критерия в алгоритме определения показаний к проведению биопсии лимфоузла.
Нами выявлено, что среди всех лимфом в Алтайском крае чаще встречается лимфома Ходжкина (70 %), что заметно выше общероссийских показателей (около 40 % ( p<0,05)).
При анализе ультразвуковой картины у пациентов исследуемой группы отмечено, что в 95 % лимфатические узлы при лимфоме характеризовались как множественные с пониженной эхогенностью, размером от 11 мм и более, зачастую в виде конгломерата.
Чувствительность цитологического метода исследования, равная 72 %, позволяет рекомендовать данный метод как скрининговый в ранней диагностике лимфом с учетом специфичности 98 %.
Библиографическая ссылка
Тен Ю.В., Клейменов Е.В., Дорохов Н.А., Игнатенко И.Г., Куляшова О.В. ДИАГНОСТИКА ЛИМФОМ В ХИРУРГИЧЕСКОЙ ПРАКТИКЕ У ДЕТЕЙ С СИНДРОМОМ ЛИМФАДЕНОПАТИИ // Современные проблемы науки и образования. 2017. № 3. ;URL: https://science-education.ru/ru/article/view?id=26451 (дата обращения: 17.05.2026).



