Одним из самых сложных в диагностическом и оперативном плане заболеванием является хроническая спаечная болезнь брюшины (ХСББ) [3]. Это связано с тем, что крайне сложно дифференцировать острую и хроническую кишечную непроходимость. Существующие лучевые методы диагностики представляют разнообразную по объему информацию, в тоже время ультразвуковая сонография, несмотря на ее относительную экономическую эффективность, не представляет возможность каталогизации визуального ряда. Поэтому проблема выбора оптимального алгоритма и методов исследования представляется чрезвычайно актуальной в связи с большим распространением этого заболевания среди взрослого трудоспособного населения. Персонификация исследовательского процесса затрудняется отсутствием компаративистских исследований в этой чрезвычайно сложной области. Кроме того, актуальность связана с проблемой выбора оптимального доступа, безопасного с точки зрения припаянных к передней брюшной стенке конгломератов кишечных петель, в том числе в связи с широким внедрением лапароскопических технологий в хирургическом лечении [2; 5].
В доступной литературе крайне мало сведений об использовании рентгеновской компьютерной томографии (РКТ) в диагностике ХСББ. В то же время РКТ является информативным и малоинвазивным методом в исследовании брюшной полости, имеющим видимые преимущества перед другими традиционными методами визуализации. В сравнении с классической рентгенологией РКТ является методом комплексной диагностики, оценивающей одновременно состояние различных анатомических систем по прямым признакам. На качество РКТ не влияет рефлекторный спазм и атония кишечника, ухудшающие визуализацию с помощью ультразвукового сканирования (УЗИ), незначительно увеличивается время и трудовые расходы, необходимые при стандартном диагностическом алгоритме острой кишечной непроходимости и дифференциальной диагностике острой и хронической спаечной непроходимости кишечника. Таким образом, на сегодняшний день РКТ становится методом выбора в диагностике заболеваний брюшной полости и их осложнений.
Важным полагаем проведение сравнительного исследования лучевых методов исследования, с последующим верифицированием лапароскопическим методом для определения безопасного метода хирургического лечения хронической спаечной болезни брюшины.
Цель исследования: компаративное исследование лучевых методов диагностики хронической спаечной болезни брюшины и диагностической лапароскопии.
Материал и методы исследования. Клинический материал включает 42 больных с хронической спаечной болезнью (ХСББ) брюшины, находившихся на стационарном лечении в хирургическом отделении ГКБ № 13 г. Уфы, за период с 2012 по 2016 г.
Контрольная группа состояла из 10 пациентов, у которых была использована в диагностике хронической спаечной болезни брюшины только обзорная рентгенография органов брюшной полости с пассажем бария, у большинства (8 человек) из них исследование было дополнено париетографией в латеропозиции.
Возраст больных был от 31 года до 70 лет, средний возраст больных составил 46,2±4,3 года, а 42,7% пациентов были старше 50 лет. Мужчин было – 17 (53,1%), женщин - 15 (46,9%).
Пациентам с хронической спаечной болезнью брюшины проводился минимум клинического традиционного обследования, включавшего клинические, инструментальные и лабораторные методы исследований. Общеклиническое обследование проводилось традиционными методами и включало изучение жалоб, анамнеза, общего и локального статуса.
Рентгеновская компьютерно-томографическая диагностика осуществлялась на аппарате Aquilion RXL, Toshiba, Япония, для построения виртуальной модели применялось программное обеспечение VitreaAdvanced. Ультрасонография проводилась аппаратом «Logiq e».
Лучевые методы исследования были подтверждены данными оперативной лапароскопии, то есть каждый случай был подтвержден визуализацией ультразвукового и рентген-компьютернотомографического исследования.
Статистический анализ проводили в среде Statistica 12 Trial, с вычислением критерия Chi-square с поправкой Йетса.
Результаты. Лучевая диагностика ХСББ – различных уровней поражений кишки отличается значительной вариабельностью в зависимости от стадии заболевания, обусловлена видом непроходимости, характером воспаления, тяжести возникающих патологических изменений кишки, смежных органов и тканей, возникновения осложнений.
В своей работе мы придерживались классификации хронической спаечной болезни брюшины, предложенной авторами [3], и большинство больных были с болевой формой и желудочно–кишечным дискомфортом. Одной из целей нашей работы была объективизация и дифференциальная диагностика острой и хронической кишечной непроходимости при хронической спаечной болезни брюшины.
При классической методике контрастирования тонкой кишки у 15 больных с хронической спаечной болезнью брюшины было выявлено: локальные сужения и неравномерность просвета – у 4 (26,6%), необычное расположение петель - 6 (40,0%), деформация петель кишки – 5 (33,3%), ограничение смещаемости петель кишки - 4 (26,6%), зазубренность контуров кишки - 7 (46,6%), угловая деформация петель - 5 (33,3%), сближение стенок с затрудненным их разъединением - 3 (20,0%) и образование конгломератов - у 6 (40,0%). Замедленный или ускоренный пассаж - у 8 (53,3%) больных (рисунок).
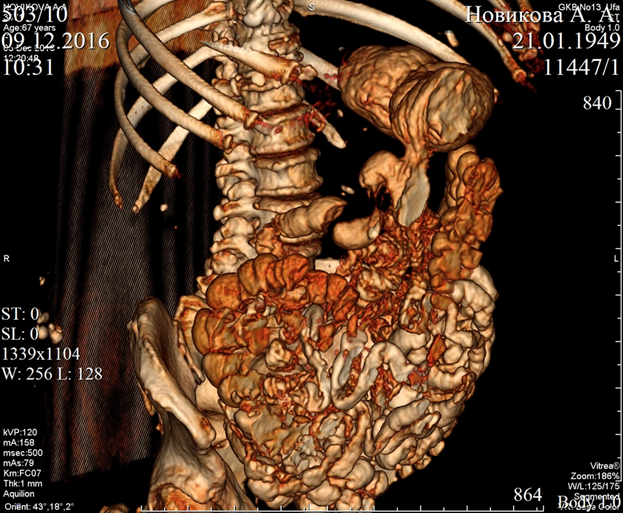
Клинический пример рентген-томографической картины хронической спаечной болезни брюшины
В толстой кишке при хронической спаечной болезни брюшины отмечалось: учащение гаустрации - у 5 (33,3%), мелкозубчатый характер контуров – 4 (26,6%), отечность складок – 6 (40%), асимметрия гаустр – 4 (26,6%) и спастические сокращения стенки кишки – у 7 (46,6%) пациентов.
При ультразвуковой сонографии у 14 больных с хронической спаечной болезнью брюшины были выявлены следующие показатели. Расширение петель тонкой кишки – 14 (100,0%) больных, заполнение петель жидким содержимым без пузырьков газа - 12 (85,7%) пациентов, отсутствие перистальтики (маятникообразных движений) – 13 (92,8%) обследованных, утолщение стенок и изменение структуры кишечной стенки в нескольких областях брюшной полости – у 11 (78,5%) больных и скопление свободной жидкости и увеличение в динамике ее количества – у 3 (21,4%) пациентов.
Наиболее важными для информативности получаемых рентген-компьютерных томограмм являются особенности применяемых методик исследования.
Ранее нами был разработан способ рентген-томографического исследования [4], этот способ был использован для диагностики хронической спаечной болезни брюшины.
Перед исследованием больному назначают контрастную клизму (то есть внутрикишечно вводят контрастное вещество - 0,5%-ный настой чая в количестве 500-600 мл). А непосредственно перед исследованием больному дают перорально 200.0 мл газированной минеральной воды. Далее проводят компьютерно-томографическое исследование в следующей последовательности: первый снимок - обзорный, при котором оценивается общее состояние тонкой и толстой кишки, выявляется патологический конгломерат петель кишечника. Затем проводят серию снимков в горизонтальной плоскости на уровне выявленных изменений (шаг томографа 0,5-1 см). Оценивают состояние стенки: форму, величину, структуру, взаимоотношения с окружающими органами и тканями, и по наличию на рентгенологических снимках выраженной отечности, увеличения размеров, нечеткости контуров судят о состоянии тонкой кишки. Способ позволяет определить степень распространения патологического процесса [4].
Артефакты, нередко возникающие при рентген-томографическом исследовании тонкой кишки при хронической спаечной болезни брюшины, такие как неоднородность распределения контраста, изъяны заливки тонкой кишки и пр., в большинстве случаев не мешали точности определения локализации патологического очага [1].
Количество контраста, как правило, коррелировало с весом, ростом пациента, а также зависело от степени тяжести хронической спаечной болезни брюшины (длительности течения, времени от начала обострения и пр.).
В любом случае мы осуществляли индивидуализированный подход к диагностике хронической спаечной болезни брюшины.
Симптомы, выявляемые при рентген-томографическом исследовании (16 пациентов) хронической спаечной болезни брюшины, отличались от данных традиционной рентгенологической и ультразвуковой диагностики, и в то же время количество положительных результатов было существенно выше в сравнении с традиционными методами обследования.
Наличие жидкости в брюшной полости при хронической спаечной болезни брюшины было выявлено у 2 (12,5%) больных, диаметр кишки был определен у всех 16 пациентов (100,0%), толщина стенки кишки была выявлена у 15 (93,7%) больных, структуры стенки кишки определены – у 14 (87,5%) человек, содержимое кишечника – у 12 (75,50%), рендеринг дилатированных петель кишечника – у 16 (100,0%), локализация выявленных изменений – у 16 (100,0%), сглаженность гаустрации - у 14 (87,5%) и инфильтраты в брюшной полости – у 12 (75,5%) больных.
Нами проведена сравнительная оценка информативности различных методов диагностики хронической спаечной болезни брюшины (таблица).
Компаративистика информативности различных методов диагностики хронической спаечной болезни брюшины
|
Результат |
УЗИ, n=22 |
Обзорная R-графия, n=32 |
РКТ, n=12 |
Лапароскопия, n=32 |
|
Положительный |
16 |
17 |
10 |
21 |
|
Отрицательный |
6 |
15 |
2 |
11 |
|
Критерий Пирсона |
0,782 |
0,7728 |
0,0531 |
0,1467 |
|
Поправка Йетса |
0,1344 |
0,9425 |
0,1161 |
0,2174 |
В связи с малым объемом выборки был использован критерий Пирсона, с поправкой Йетса.
Критерий Пирсона для ультрасонографического исследования при хронической спаечной болезни брюшины составил 0,782, поправка Йетса -0,1344.
Для обзорной рентгенографии органов брюшной полости хронической спаечной болезни брюшины с пассажом бария критерий Пирсона был 0,7728, с поправкой Йетса -0,9425.
Рентгеновская компьютерная томография в сравнении положительных и отрицательных результатов у больных с хронической спаечной болезнью брюшины при исследовании по критерию Пирсона была 0,0531, поправка Йетса – 0,1161.
Компаративное исследование положительных и отрицательных результатов для лапароскопии при хронической спаечной болезни брюшины составило для критерия Пирсона – 0,1467, поправка Йетса – 0,2174.
По нашим данным, точность РКТ-томографии в диагностике ХСББ составила 86%, чувствительность - 87%, специфичность - 85%.
Точность ультрасонографии в диагностике хронической спаечной болезни брюшины была 76%, чувствительность – 82% и специфичность – 84%.
Обзорная рентгенография с пассажем бария в диагностике хронической спаечной болезни брюшины оказалось при исследовании точности - 79%, чувствительность – 81% и специфичность – 83%.
Диагностическая лапароскопия была наиболее информативным методом исследования, и точность при диагностике хронической спаечной болезни брюшины была 88%, чувствительность – 87% и специфичность – 86%.
При сопоставлении результатов лечения в основной и контрольной группе были получены следующие результаты.
Летальности в основной группе не было, в группе сопоставления из 10 пациентов умер один (10,0%).
Гипостатическая пневмония в основной группе развилась у 1 (3,1%) больного, в контрольной группе - у 1 (10,0%) пациента.
Нагноение послеоперационной раны - в основной группе таковых больных не было, в контрольной группе – у 1 (10,0%) пациента.
Ранняя спаечная кишечная непроходимость - в основной группе не встретилась ни в одном случае, в контрольной группе – у 1 (10,0%).
Выводы. Таким образом, успех диагностики хронической спаечной болезни брюшины определяется комплексным использованием клинических, инструментальных методов исследования. Наиболее объективным и информативным из них является лапароскопия, которая в то же время остается инвазивным методом исследования, связанным с возможным повреждением кишки во время создания пневмоперитонеума. Поэтому рентгеновская компьютерная томография, с 3D-структурированием, в сравнении с традиционным рентгенологическим исследованием позволяет повысить точность топографоанатомической оценки патологического очага, оптимизировать оперативный доступ.
Рентгеновская компьютерная томография обладает существенными достоинствами перед традиционным рентгеновским обследованием – это высокая чувствительность, что при хронической спаечной болезни брюшины дает возможность определить локализацию патологического конгломерата петель кишечника, в то время как обычный пассаж бария (проба Напалкова) позволяет установить топику поражения в одной, фронтальной или сагиттальной, плоскости.
В сравнении с ультразвуковым исследованием рентген-компьютерная томография позволяет документировать патологические изменения в брюшной полости и освобождает хирурга от необходимости присутствия на этапе диагностики, то есть существенно увеличивает степень свободы и таким образом снижает трудозатраты.
И наиболее важным достижением применения рентгеновской компьютерной томографии в диагностике хронической спаечной болезни брюшины является то, что она позволяет дифференцировать острую кишечную непроходимость от хронической спаечной кишечной непроходимости, тем самым избежать необоснованного хирургического вмешательства в острый период заболевания, на фоне выраженных воспалительных изменений стенки кишки.
Библиографическая ссылка
Суфияров И.Ф., Нуртдинов М.А., Ямалова Г.Р. КОМПАРАТИВНОЕ ИССЛЕДОВАНИЕ ИНФОРМАТИВНОСТИ РАЗЛИЧНЫХ МЕТОДОВ ДИАГНОСТИКИ ХРОНИЧЕСКОЙ СПАЕЧНОЙ БОЛЕЗНИ БРЮШИНЫ // Современные проблемы науки и образования. 2017. № 1. ;URL: https://science-education.ru/ru/article/view?id=26134 (дата обращения: 13.05.2026).



