Частота встречаемости деформации переднего отдела стопы в виде латерального отклонения первого пальца (далее Hullux Valgus) по данным статистики составляет 23 %. Данная патология преобладает преимущественно у женщин в возрасте 40 лет [20, 37, 42]. Хирургическое лечение Hullux Valgus заключается в исправлении оси первого луча стопы посредством метатарзальной остеотомии плюсневой кости, а также релиза мягкотканого компонента [22, 24, 44, 48].
На сегодняшний день известно более 130 вариантов хирургической коррекции Hullux Valgus [3,4,6,7,17,18]. Наиболее распространены остеотомии дистального отдела 1 плюсневой кости. Подобные операции показаны при легких и средних степенях деформации. В случае Hallux Valgus тяжелой степени показано применение проксимальной остеотомии [46]. На сегодняшний день одним из наиболее распространенных методов хирургической коррекции межплюсневого угла является остеотомия Scarf. Она подразумевает Z-образный распил плюсневой кости с укорочением длины и изменением оси первого луча с последующей фиксацией. Эта остеотомия является наиболее популярной в современной хирургии переднего отдела стопы во всем мире [12,14,19,30,32,43,44]. Остеотомия Scarf, в отличие от других вариантов хирургической коррекции Hullux Valgus, имеет ряд преимуществ. Плотная компрессия в зоне остеотомии обеспечивает стабильную фиксацию, что в свою очередь позволяет перераспределить нагрузку по всей зоне остеотомии [31,30,33]. Выполнение остеотомии Scarf допускает раннюю нагрузку на оперированную конечность и дает возможность выполнения операции на двух конечностях одновременно.
Для увеличения возможностей коррекции оси первого луча при выполнении остеотомии Scarf многие авторы [1,25,47] предлагают в дополнении к костнопластическому этапу операции выполнение сухожильной пластики. По их мнению, остеотомия в сочетании с аддуктопластикой позволяет улучшить результаты остеотомий 1-й плюсневой кости. Кроме того, одновременное выполнение аддуктопластики и остеотомии Scarf существенно снижает частоту развития феномена «желоба» [45].
С другой стороны, многие авторы имеют альтернативный взгляд на выполнение пластики аддуктора и не находят в этом преимуществ [35,40]. По их мнению, перемещение точки крепления мышцы, приводящей первый палец, на головку первой плюсневой кости клинически не значимо и не влияет на функциональные и рентгенологические исходы лечения. Havlícek с соавторами в своем исследовании отмечает, что наряду с повышенным потенциалом коррекции выполнение аддуктопластики увеличивает частоту развития варусной деформации [27].
Многие авторы отмечают в своих работах высокий процент положительных исходов хирургического лечения Hallux Valgus. Хорошие функциональные результаты, составляющие по шкале AOFAS от 62 до 96 баллов, были получены в 73–91 % случаев [14,19,26,30,38]. К основным видам осложнений оперативного лечения поперечного плоскостопия можно отнести феномен «желоба» первою плюстневой кости, встречающийся от 1 до 35 % случаев [15,16,36] и послеоперационная контрактура первого плюстнефалангового сустава (11 – 41,7 % случаев) [28,30].
Феномен «желоба» связан с погружением кортикального слоя тыльного фрагмента первою плюсневой кости в костномозговой канал плантарного фрагмента. Вклинение тыльного фрагмента в плантарный приводит к элевации и ротации головки первого луча, что в свою очередь вызывает функциональную пронацию стопы с перегрузкой латеральных лучей. Риск развития феномена «желоба» в некоторых случаях снижает коррегирующий потенциал традиционной остеотомии «Scarf». Для предотвращения развития данного осложнения рекомендовано применение ротационной модификации остеотомии scarf [21]. Она заключается во вращении подошвенного фрагмента первой плюсневой кости в сторону второй плюсневой кости. Благодаря такому варианту коррекции межплюсневого угла происходит перекрещивание кортикальных слоев тыльного и подошвенного фрагментов, исключающее развитие феномена «желоба».
Вальгусное отклонение большого пальца стопы в 84 % случаев является двусторонним [18]. В большинстве случаев хирургическая коррекция проводится на обеих стопах. Хирургическое лечение может быть выполнено одномоментно или поочередно. В последние годы одномоментное хирургическое вмешательство применяется все чаще (Lee K.B. et al., 2009). Однако исследований, сравнивающих результаты односторонних и двусторонних операций, немного.
Противники одномоментных двусторонних операций говорят о повышенном риске развития послеоперационных осложнений и о существенных функциональных ограничениях для пациента в послеоперационном периоде [43]. По мнению других авторов, двусторонняя коррекция не ухудшает функциональные и рентгенологические результаты хирургического лечения Hallux Valgus по сравнению с односторонней [13,23,31].
Материал и методы. Проведено оперативное лечение 78 пациентов с тяжелыми деформациями стопы. Среди этих больных у 68 (87 %) выявлено поперечное плоскостопие 2-3 ст. с HalluxValgus (в 100 % случаях) и молоткообразная деформация пальцев стопы (52 пациентов – 76,5 %). Также прооперированы 10 пациентов по поводу Hallux Rigidus 3 ст. Средний возраст пациентов составил 56,3±9,1 лет.
При исследовании больных использовались следующие методы: клинический, рентгенологический (рентгенография стоп с нагрузкой, компьютерная томография с 3D моделированием стоп), компьютерная подобарография, электромиография. Для оценки функции стопы использована стандартная международная 100-балльная шкала оценки клинико-функциональных параметров (AOFAS) как до операции, так и в послеоперационном периоде: через 3 и 6 мес.
Результаты и их обсуждение
Объем и метод оперативного вмешательства выбирались индивидуально, учитывая клинические проявления заболевания, рентгенологические параметры (первый плюснефаланговый угол – М1Р1; межплюсневый угол – М1М2; межфаланговый угол – Р1Р2; угол наклона суставной поверхности головки – М1- DMAA). Использование компьютерной томографии позволило определить степень нарушения поперечного свода стопы, истинный DMAA с учетом ротации головки 1 плюсневой кости, степень подвывиха сесамовидных костей (Рис. 1).
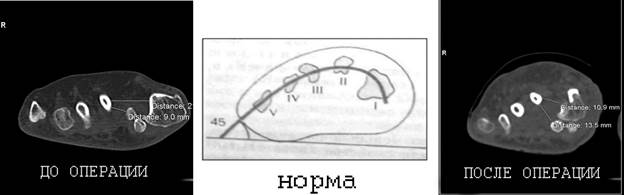
Рис.1. СКТ поперечного свода стопы при плоскостопии до и после оперативного лечения
(в сравнении со схематическим изображением нормы)
Для коррекции поперечного плоскостопия выполнялись остеотомии Scarf или Austin в комбинации с остеотомией Akin. При молоткообразной деформации пальцев стопы использовалась дистальная остеотомия Weil соответствующих плюсневых костей в сочетании с мягкоткаными техниками или резекцией суставных поверхностей.
При артрозе I плюснефалангового сустава 3 ст. (Hallux Rigidus) использовалась хейлэктомия с декомпрессионной остеотомией Scarf либо Reverse-L.
В раннем послеоперационном периоде больным разрешалось ходить в специальной обуви («башмак Барука»), которая позволяла разгрузить передней отдел стопы и обойтись без гипсовой иммобилизации и костылей. В раннем послеоперационном периоде особое внимание уделялось лечебной физкультуре и физиотерапии, что уменьшило сроки реабилитации и сократило средний срок нетрудоспособности до 31.1±7.4 суток.
При объективной оценке результатов лечения по шкале AOFAS получены следующие данные: в предоперационном периоде среднее значение индекса составляло 38,0±8,4 баллов. Через 3 месяца отмечена положительная динамика во всех рассматриваемых случаях, среднее значение индекса возросло до 69,4±7,5 баллов; через 6 месяцев положительная динамика продолжалась, и среднее значение индекса возросло до 86,2±7,9 баллов (Рис. 2,3).
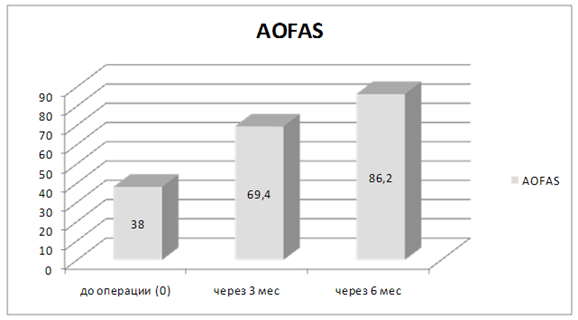
Рис. 2. Динамика функции по шкале AOFAS до и после оперативного лечения
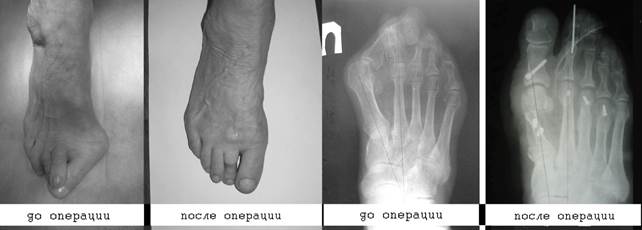
Рис.3. Фотографии и рентгенограммы стоп при поперечном плоскостопии 3 ст. до и после оперативного лечения
При оценке результатов оперативного лечения Hallux Rigidus отдельно оценивался объем движений в 1-м плюсне-фаланговом суставе: до операции среднее значение его составляло 5°±2°, через 3 месяца – 64°±12° и через полгода – 68°±13° (Рис. 4).
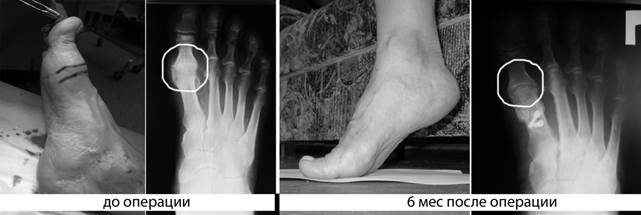
Рис. 4. Фотографии и рентгенограммы стоп при Hallux Rigidus: до и после оперативного лечения
Из особенностей раннего послеоперационного периода следует отметить, что у 6-ти пациентов (15 %) послеоперационная рана в области 1-го межплюсневого промежутка заживала вторичным натяжением (без признаков раневой инфекции), что связано с анатомическими особенностями данной области.
Выводы:
1. Выбор метода оперативного лечения статических деформаций переднего отдела стоп необходимо осуществлять индивидуально с использованием современных диагностических возможностей и с учётом всего спектра изменений свода стопы.
2. Современные корригирующие остеотомии воздействуют на основное заболевание на патогенетическом уровне; они восстанавливают правильную архитектуру поперечного свода стопы и предотвращают прогрессирование поперечного плоскостопия.
3. Использование хейлэктомии с декомпрессионной остеотомией Scarf и Reverse-L при Hallux Rigidus 3 степени позволяет значительно увеличить амплитуду движений в 1-м плюснефаланговом суставе и обеспечивает возможность нагрузки на него.
4. Правильное ведение больных в раннем послеоперационном периоде с применением ортопедической обуви, а также активная работа по увеличению амплитуды движений в суставах пальцев стопы существенно сокращают сроки реабилитации и нетрудоспособности пациентов.
Библиографическая ссылка
Ранков М.М., Гуманенко Е.К., Парфеев С.Г., Бойченко А.В., Чапурин В.А. АНАЛИЗ РЕЗУЛЬТАТОВ ОПЕРАТИВНОГО ЛЕЧЕНИЯ БОЛЬНЫХ С ПОПЕРЕЧНЫМ ПЛОСКОСТОПИЕМ // Современные проблемы науки и образования. 2016. № 6. ;URL: https://science-education.ru/ru/article/view?id=26024 (дата обращения: 07.04.2026).



