Актуальность проблемы лечения одонтогенных кист и гранулем обусловлена все не снижающимся их количеством, сложностью лечения и возможностью развития гнойных осложнений. Современный этап решения этой проблемы характеризуется разработкой новых и совершенствованием классических методик диагностики и лечения данной патологии с применением достижений фундаментальных наук [1-9]. Результаты анализа данных литературы отечественных и иностранных источников свидетельствуют об успешной разработке новых способов и средств лечения кистозных поражений верхней и нижней челюсти [2-5] и указывают на необходимость применения более точных методов комплексного исследования пациентов с указанной патологией, основанных на принципах доказательной медицины.
Нами на кафедре стоматологии лечебного факультета СибГМУ и хирургической стоматологии и челюстно-лицевой хирургии АГМУ разработана методика односеансного лечения одонтогенных кист, осложненных одонтогенным верхнечелюстным синуитом, с использованием диодного лазера [2]. Изучение эффективности ее применения на практике необходимо для уточнения показаний и разработки протокола лечения в зависимости от степени выраженности патологических изменений в тканях периодонта и верхнечелюстного синуса.
С целью повышения объективности и точности рентгенологической оценки состояния тканей пародонта и верхнечелюстного синуса при лечении радикулярных кист и гранулематозного периодонтита с трансканальной фотодинамической терапией, осложненного одонтогенным верхнечелюстным синуитом в ближайшие и отдаленные сроки, применены различные методики рентгенографии.
Материалы и методы. Под нашим наблюдением в условиях поликлинического отделения кафедры хирургической стоматологии и челюстно-лицевой хирургии Алтайского государственного медицинского университета, в стоматологической поликлинике кафедры стоматологии Сибирского государственного медицинского университета, частных стоматологических клиниках — ООО «Евростом», «Премьер-стоматология» (г. Барнаул) пролечены 57 человек с указанной патологией в возрасте 25–60 лет. Средний возраст 35,8±15,5 лет, из них 37 женщин, 20 мужчин. В соответствии с нормами этического протокола и информированным согласием пациентов применена методика лечения радикулярных кист и гранулематозного периодонтита, разработанная на кафедре стоматологии лечебного факультета СибГМУ и хирургической стоматологии и челюстно-лицевой хирургии АГМУ (патент РФ № 2543031). Критерии включения пациентов в исследование: наличие гранулематозного периодонтита и радикулярных кист верхней челюсти, подтвержденных результатами гистологических исследований, возможность качественного пломбирования каналов корней «причинных» зубов, согласие пациента на проведение предложенной методики, отсутствие соматических заболеваний в стадии декомпенсации, понимание задач и условий лечения, свободное владение устным и письменным русским языком. Критерии исключения: отказ от предложенного лечения, наличие соматических заболеваний в стадии суб- и декомпенсации. Все пациенты обследованы в соответствии с общепринятыми стандартами с включением обязательной консультации оториноларинголога. На предварительных этапах исследования структуры пародонта, состояния корневых каналов применялись прицельная рентгенография, радиовизеография, ортопантомография. Для исследования тканей верхнечелюстной пазухи и придаточных пазух носа использовалась мультиспиральная (МСКТ) и конусно-лучевая компьютерная томография (КЛКТ) с использованием аппарата Planmeca ProMax 3D® (Germany), ПЛАНМЕКА. Эти многофункциональные аппараты могут удовлетворить все потребности челюстно-лицевой визуализации. Технологии Planmeca ProMax ® 3D позволяют съемку в уникальном режиме протокола Planmeca Ультра Низкой Дозы™, что дает возможность получить КЛКТ с еще более низкой лучевой нагрузкой на пациента, чем при стандартной 2D панорамной съемке [5, 6. 7, 8, 9, 10]. Исследовались оптическая плотность периапикального дефекта костной ткани по шкале «Haunsfield» (ед.НU), динамика восстановления кости в области дефекта, состояние слизистой оболочки верхнечелюстного синуса. Сроки проведения: сразу после лечения и через 6, 12, 24 месяцa и 3 года. Статистический анализ проводили на персональном компьютере на базе процессора АМD Athlon и пакета прикладных программ Excel 2007 для ОС Windows XP с расчетом точечных характеристик: среднее арифметическое (М), среднее квадратичное отклонение (σ), средняя ошибка (m). Для определения достоверности различий использовали непараметрический критерий Wilkokson. Критический уровень статистической значимости при проверке нулевой гипотезы принимали равным 0,05.
Результаты исследования. Показатели оптической плотности кости по шкале «Haunsfield» в области периапикального дефекта составили 77,0±13,0 ед. НU., в здоровых участках — 580,0±25,0 ед. HU. Н. Размеры периапикальных полостей составили 1,2±0,5 см. После лечения денситометрическое исследование качества пломбирования каналов показало их равномерное заполнение по всему объему, плотность 2100±77 ед. НU. Изменение слизистой при острых синуитах сопровождалось утолщением ее до 0,4±0,1 мм у 7 (12,28%) пациентов, при обострении хронического полипозного синуита от 0,6 мм — у 37 (64,91%) пациентов, до почти полного заполнения пазухи полипами — у 6 (11%) человек. Через 12 и 24 месяца и 3 года наблюдалось отсутствие (р=0,05) утолщения у 7 (12%) пациентов, наличие единичных полипов размером 0,2х0,2х0,3 ± 0,1 см у 42 (74%), (р=0,05) пациентов, которые отказались от оперативного лечения в связи с отсутствием каких-либо симптомов воспаления, у 13 (23%) выявлены полипы от 0,7 см и больше (р=0,05). Всем пациентам последней группы проведена полипэктомия с помощью синусотомии по методике Wassmund с дополнениями [1] или эндоскопического метода и обязательным гистологическим исследованием. При изучении степени восстановления оптической плотности кости в области периапикальных полостей установлено, что у всех пациентов наблюдалась тенденция к уменьшению их размеров и статистически значимая нормализация показателей с 77,73±16,77 у. е. H до 750,43±27,45 у. е. Н ( Р= 0,02). Через 1 ,2 и 3 года у 55 пациентов (97%) наблюдались полное восстановление структуры пародонта (р=0,03) (рис. 1а, б, в) и нормализация слизистой пазухи, в том числе и после полипэктомии у 30 (35%), (р=0,03) пациентов, наличие единичных полипов размером 0,2х0,2х0,3 ± 0,1 см у 42 (74%) пациентов (р=0,03) (рис. 2а, б, в, г; рис. 3а, б, в, г).
Обсуждение результатов. Следует отметить, что в настоящее время по данным анализа отечественной и зарубежной литературы применяемые методики лечения радикулярных кист и хронического гранулематозного периодонтита, осложненных верхнечелюстным синуитом, подразумевают удаление «причинных» зубов, проведение операции гайморотомии в различных ее вариантах [1, 4, 5, 6, 7]. Их недостаткaми являются высокая травматичность, длительность заживления операционной раны, высокая стоимость лечения, длительная потеря трудоспособности. Предложенные нами технологии могут быть использованы только при условии желания пациента сохранить зуб, явившийся источником инфекции; отсутствии тяжелой соматической патологии, сохранности большей части коронки, проходимости каналов зуба, высокой технической оснащенности стоматологического отделения и владения врачом-стоматологом терапевтическим и хирургическим арсеналом способов и средств лечения этой патологии пародонта и верхнечелюстного синуса.
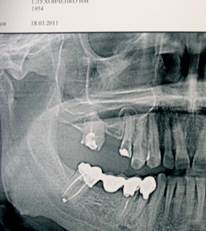 a
a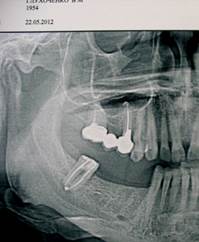 б
б 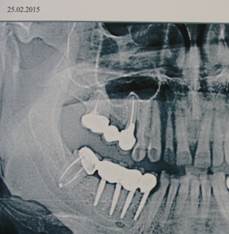 в
в
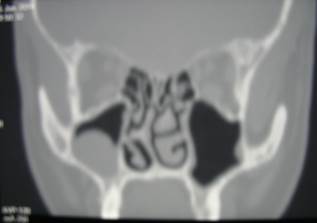 г
г 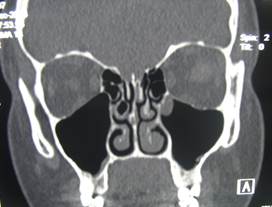 д
д
Рис. 1. Пац. Г.,1954 г.р. Д-З: Обострение хронического гранулематозного периодонтита 1.4, обострение одонтогенного верхнечелюстного синуита а — до лечения, б — через 14 месяцев и 4 года после лечения; МСКТ в коронарной проекции г — до лечения и д — через 24 месяца после лечения
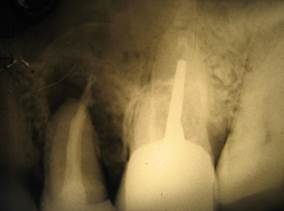 а
а 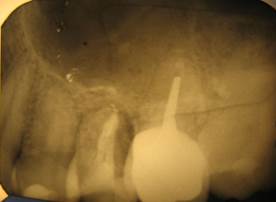 б
б
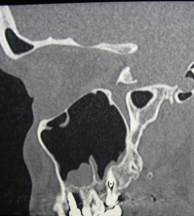 в
в 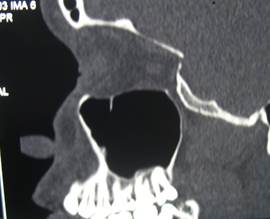 г
г
Рис. 2. Пац. Е.,1965 г.р. Д-З: Радикулярная киста 2.5 с прорастанием дна верхнечелюстного синуса, хронический одонтогенный полипозный синуит 2.5, 2.6 — внутриротовые – фото-рентгенограммы а — контроль сразу и б — после лечения через 12 месяцев; в — КЛКТ в саггитальной проекции до лечения и г — через 12 месяцев после лечения
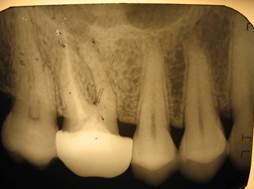 а
а 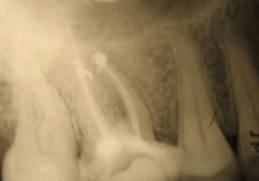 б
б
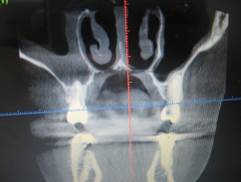 в
в 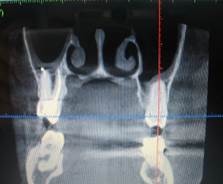 г
г
Рис. 3. Пац.С.,1970 г.р. Д-З: Обострение хронического гранулематозного периодонтита 1.6 обострение хронического гиперпластического одонтогенного верхнечелюстного синуита справа — внутриротовые — фото-рентгенограммы а — до лечения и б — после лечения через 6 месяцев; в — КЛКТ в коронарной проекции до лечения и г — через 24 месяцa после лечения
Заключение.
Применение таких методик рентгенодиагностики, как внутриротовая рентгенография и визеография, ортопантомография, целесообразно на первом этапе обследования пациентов с заболеваниями органов полости рта и челюстно-лицевой области. Для диагностики состояния тканей придаточных пазух носа и орбиты, височно-нижнечелюстных суставов, слюнных желез необходимо использовать высокоинформативную конусно-лучевую компьютерную томографию с денситометрией тканевых структур различной оптической плотности, при ее отсутствии – мультиспиральную компьютерную томографию с учетом возможности предельной нормы лучевой нагрузки в год. Комплекс примененных методик рентгенографического исследования позволил выявить высокую эффективность предложенной методики лечения радикулярных кист и хронического гранулематозного периодонтита, осложненного верхнечелюстным синуитом, избежать в подавляющем большинстве случаев оперативного вмешательства на тканях пародонта и пазухи. Полученные данные позволяют отнести разработанную методику к разряду эффективных, мини-инвазивных и органосохраняющих технологий.
Библиографическая ссылка
Семенникова Н.В., Тукенов Е.С., Семенников В.И. ВИЗУАЛИЗАЦИЯ РЕЗУЛЬТАТОВ ТРАНСКАНАЛЬНОЙ ФОТОДИНАМИЧЕСКОЙ ТЕРАПИИ РАДИКУЛЯРНЫХ КИСТ И ГРАНУЛЕМ, ОСЛОЖНЕННЫХ ВЕРХНЕЧЕЛЮСТНЫМ СИНУИТОМ // Современные проблемы науки и образования. 2016. № 6. ;URL: https://science-education.ru/ru/article/view?id=25670 (дата обращения: 15.05.2026).
DOI: https://doi.org/10.17513/spno.25670



