Несмотря на значительные успехи в хирургическом лечении острого холецистита, широкое распространение малоинвазивных технологий, совершенствование методов анестезиологической защиты, показатели послеоперационной летальности остаются по-прежнему высокими [3]. У лиц старшей возрастной группы, в связи с наличием у большинства пациентов верифицированных сопутствующих заболеваний, летальность может достигать 45 % [2,4,6]. Наиболее частой комбинацией среди пациентов пожилого и старческого возраста является сочетание ЖКБ с ишемической болезнью сердца (ИБС), что наблюдается практически у 28–30 % больных старше 60 лет [1]. По данным различных авторов частота выявления болей в левой половине грудной клетки при развитии так называемого холецисто-кардиального синдрома (ХКС) составляет от 7 до 53,5 % [5].
В большинстве случаев, несмотря на высокую информативность современных технологий диагностики, ХКС довольно трудно верифицировать из-за сложностей дифференциальной диагностики между острым коронарным синдромом и ХКС. В то же время встречаемость сердечно-сосудистых осложнений в периоперационном периоде после некардиальных операций составляет 150–250 тыс. случаев в год на территории Европы. Таким образом, несомненной является необходимость разработки чувствительных и удобных в использовании систем стратификации риска развития периоперационных осложнений, что, несомненно, позволит обоснованно выбирать хирургическую тактику, улучшать исходы оперативного лечения пациентов пожилого и старческого возраста.
Цель работы: улучшить диагностику факторов риска развития осложнений в послеоперационном периоде и результаты хирургического лечения пациентов с острым холециститом пожилого и старческого возраста.
Материалы и методы. В работе представлены результаты двух этапов клинических исследований. Первый этап – ретроспективный анализ результатов хирургического лечения пациентов с острым холециститом разных возрастных групп с проведением структурного анализа причин развития летального исхода на стационарном и амбулаторном этапах у 2343 пациентов. Средний возраст пациентов на первом этапе составил 57,48±13,74 лет. Из них 260 мужчин (11,1 %) и 2083 женщин (88,9 %). Второй этап – проспективное, контролируемое исследование «случай-контроль», выполненное у 853 пациентов пожилого и старческого возраста на стационарном и амбулаторном этапах, поступивших в экстренном и срочном порядке в хирургических отделениях ЛПУ с диагнозом «Острый холецистит». Средний возраст обследованных пациентов составил 70,44±6,46 лет. Из них 97 мужчин (11,37 %) и 756 женщин (88,63 %).
Контрольная точка исследования: развитие летального исхода либо истечение 30-ти дневного срока после оперативного вмешательства.
Всем вошедшим в исследование пациентам проведены различные виды холецистэктомий в срочном и плановом порядке. Оперативные вмешательства выполнялись в условиях общей анестезии с применением тотальной внутривенной анестезии, миоплегии и искусственной вентиляции легких.
Всем пациентам с целью снижения выраженности послеоперационного болевого синдрома проводили различные виды послеоперационного обезболивания. Пациенты, которым проводились эндовидеохирургические оперативные вмешательства, послеоперационное обезболивание обеспечивалось применением нестероидных противовоспалительных и наркотических анальгетиков по требованию. Пациентам, которым производились лапаротомные и холецистэктомии из минилапаротомного доступа, интраоперационно проводилась установка внутрираневых катетеров с последующей болюсной либо постоянной инфузией местных анестетиков. Обезболивание ран при помощи местных анестетиков производилось в сочетании с применением нестероидных противовоспалительных препаратов и применением «по требованию» наркотических анальгетиков. С целью оценки выраженности метаболического стресс-ответа в послеоперационном периоде у всех пациентов было проведено исследование уровня кортизола. С целью подтверждения повреждения миокарда для проведения эффективной диагностики интраоперационно развившегося инфаркта миокарда всем пациентам через 24–36 часов после проведения оперативного вмешательства проводили качественный анализ по определению тропонинов Т и/или I. В случае получения положительного результата данное исследование проводилось по количественной методике. Острый инфаркт миокарда диагностировался по совокупности электрокардиографических признаков и повышения кардиоспецифичных тропонинов Т и/или I.
Результаты исследования и их обсуждение
Стационарный этап хирургического лечения первого этапа исследования закончили 2160 (92,2 %) пациентов, летальность на стационарном этапе составила 2,6 % (62 пациента). В течение тридцатидневного срока после оперативного вмешательства, на амбулаторном этапе лечения летальность составила 5,2 % (121 пациент) от исходного числа пациентов. Общая летальность по достижению контрольной точки первого этапа исследования составила 7,8 % (183 пациента).
Анализ структуры летальности на первом этапе исследования продемонстрировал, что наиболее частой причиной летального исхода является острый инфаркт миокарда – 3,03 % (71 пациент). На втором месте стоят причины, связанные с осложнениями хирургического лечения острого холецистита, развитием эрозивно-язвенных кровотечений из верхних отделов желудочно-кишечного тракта, декомпенсацией хронических заболеваний (сахарный диабет, хроническая почечная недостаточность), которые для удобства статистической обработки объединены в группу – другие причины (48 пациентов, 2,05 %). На третьем месте среди причин летальности стоит развитие пневмонии, связанной с оказанием медицинской помощи (HCAP – health care-associated pneumonia) – 34 (1,45 %) пациента. Также среди причин, имеющих статистическую значимость, были выявлены тромбоэмболия легочной артерии (ТЭЛА) – 24 (1,02 %) и острое нарушение мозгового кровообращения (ОНМК) – 6 (0,26 %) пациентов.
При анализе влияния вида оперативного вмешательства на прогноз летальности среди пациентов пожилого возраста выявлено статистически достоверное повышение шанса развития летального исхода в группах, оперированных с применением классической лапаротомной холецистэктомии (ОШ 3,88; (95 % ДИ 2,107 до 7,15) р<0,0001) и холецистэктомии из минилапаротомного доступа (ОШ 2.27; (95 % ДИ 1.21 до 4,24) р=0,01) по сравнению с лапароскопической холецистэктомией. Сравнение влияния на развитие летального исхода лапаротомной холецистэктомии и холецистэктомии из минилапаротомного доступа свидетельствует о статистически недостоверном большем влиянии классической методики (ОШ 1,7; (95 % ДИ 0,87 до 3.356) р=0,119). В группе пациентов старческой возрастной группы не выявлено статистически достоверного повышение шанса развития летального исхода в группах, оперированных с применением различных видов холецистэктомий. Анализ причин летального исхода у пациентов пожилого и старческого возраста выявил превалирование ОИМ – 14 (42,4 %) пациентов на стационарном и 46 (45,1 %) на амбулаторном этапах оказания медицинской помощи. На втором месте – НСАР – 10 (30,3 %) и 21 (20,6 %) пациентов соответственно.
На втором этапе исследования стационарный этап хирургического лечения завершили 832 (97,5 %) пациентов, летальность на стационарном этапе составила 2,5 % (21 пациент). В течение тридцатидневного срока после оперативного вмешательства, на амбулаторном этапе лечения летальность составила 2,7 % (23 пациента) от исходного числа пациентов. Общая летальность по достижению контрольной точки второго этапа исследования составила 5,2 % (44 пациента). Диагностированный в предоперационном периоде холецисто-кардиальный синдром имел низкую прогностическую значимость для определения повышения уровня кардиоспецифичных тропонинов: чувствительность 0,078 (95 % ДИ 0,042 до 0,142), специфичность 0,92 (95 % ДИ 0,898 до 0,938), PPV 0,132 (95 % ДИ 0,071 до 0,233), NPV 0,865 (95 % ДИ 0,839 до 0,887), LR+ 0,979 (95 % ДИ 0,499 до 1,919), LR- 1,002 (95 % ДИ 0,946 до 1,061); и развития ОИМ в послеоперационном периоде: чувствительность 0,098 (95 % ДИ 0,039 до 0,225), специфичность 0,921 (95 % ДИ 0,901 до 0,938), PPV 0,059 (95 % ДИ 0,023 до 0,142), NPV 0,953 (95 % ДИ 0,936 до 0,966), LR+ 1,238 (95 % ДИ 0,474 до 3,233), LR- 0,98 (95 % ДИ 0,884 до 1,086). Анализ структуры летального исхода у пациентов пожилого и старческого возраста на втором этапе исследования продемонстрировал наиболее высокую частоту летальности у пациентов с ОИМ – 13 (1,52 %) пациентов, на втором месте – ОНМК – 11 (1,29 %), несколько меньше погибало пациентов от НСАР и других причин – 8 (0,94 %) и 9 (1,06 %) пациентов соответственно. Интересные показатели продемонстрировала попытка оценить влияние такого фактора риска сердечно-сосудистых заболеваний, как ожирение на прогноз летальности пациентов пожилого и старческого возраста после проведенной холецистэктомии.
Оценка влияния признаков бессимптомного поражения органов-мишеней на вероятность развития летального исхода продемонстрировало резкое увеличение данного показателя у пациентов с превышением пульсового давления свыше 60 мм рт. ст. (ОШ 27,24; (95 % ДИ 9,64 до 77,01) р<0,0001) и снижением лодыжечно-плечевого индекса (ЛПИ) менее 0,9 (ОШ 52,57; (95 % ДИ 16,09 до 171,75) р<0,0001).
Применение эффективного послеоперационного обезболивания с помощью внутритканевой инфузии местных анестетиков в сочетании с применением нестероидных противовоспалительных препаратов у пациентов с холецистэктомиями, выполненными через минилапаротомный доступ, позволило уменьшить риск развития летального исхода в 7 раз (ОШ 7,35; (95 % ДИ 2,87 до 18,84) р<0,0001) (табл.1).
Таблица 1
Структура летальности пациентов пожилого и старческого возраста в зависимости от вида оперативного вмешательства
|
Вид оперативного вмешательства |
Всего прооперировано (n=853) |
Летальный исход (n=44) |
ОШ |
95% ДИ |
р |
|
ЛХЭ |
250 (29,31 %) |
30 (68,18 %) |
5,168 |
2,69 до 9,91 |
<0,0001 |
|
ХЭ |
189 (22,16 %) |
9 (20,46 %) |
0,9 |
0,426 до 1,912 |
0,79 |
|
МХЭ |
414 (48,53 %) |
5 (11,36 %) |
7,35 |
2,87 до 18,84 |
<0,0001 |
Тем не менее проведение эндовидеохирургической холецистэктомии у пациентов пожилого и старческого возраста является фактором повышения частоты развития летальных исходов более чем в 5 раз (ОШ 5,168; (95 % ДИ 2,69 до 9,91) р<0,0001).
Анализ временного интервала формирования группы летальности на различных этапах оказания медицинской помощи пациентам после проведенных оперативных вмешательств продемонстрировал возможность снижения амбулаторной летальности более чем в 3,8 раза в группе с применением внедренных технологий (ОШ 3,8 (95 % ДИ 2,39 до 6,03), р<0,0001).
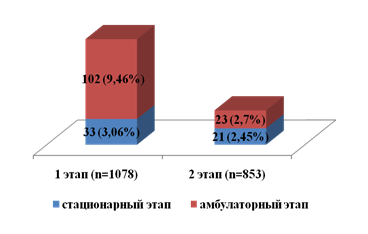
Рис.1. Сравнительная стркуктура летальности у пациентов пожилого и старческого возраста на различных этапах оказания медицинской помощи
Тем не менее внедренные технологии не позволили статистически значимо повлиять на формирование группы летальности на стационарном этапе оказания медицинской помощи (ОШ 1,25 (95 % ДИ 0,71 до 2,178), р=0,428) (рис.1).
При анализе частоты развития летальных осложнений со стороны различных органов и систем применение внедренных технологий интрараневого послеоперационного обезболивания позволяет статистически значимо уменьшить частоту развития летальных осложнений у лиц пожилого и старческого возраста: острый инфаркт миокарда – более чем в 3,5 раза (ОШ 3,8 (95 % ДИ 2,07 до 6,98), р<0,0001), острые нарушения мозгового кровообращения – в 3,5 раза (ОШ 3,5 (95 % ДИ 1,11 до 11,05), р=0,032), пневмонии, связанные с оказанием медицинской помощи – более чем в 3 раза (ОШ 3,12 (95 % ДИ 1,43 до 6,83), р=0,0043). Статистически достоверных различий, свидетельствующих о влиянии внедренных технологий на частоту развития в послеоперационном периоде тромбоэмболии легочной артерии, получено не было (ОШ 1,05 (95 % ДИ 0,23 до 4,72), р=0,94) (рис.2).
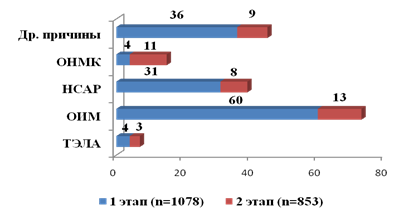
Рис. 2. Структура летальных осложнений у пациентов пожилого и старческого возраста на первом и втором этапах исследования
Изучение влияния вида оперативного вмешательства на формирование группы летального исхода позволило выявить отсутствие статистически достоверной разницы результатов в группах пациентов пожилого и старческого возраста, оперированных с помощью эндовидеохирургических методик, на первом и втором этапах исследования (ОШ 1,3; (95 % ДИ 0,818 до 2,108) р=0,25). Полученный результат вполне обоснован, т.к. в группе пациентов, оперированных с применением лапароскопических технологий, не применялись методики внутрираневой инфузии местных анестетиков.
В то же время внедрение эффективных технологий послеоперационного внутрираневого обезболивания у пациентов с классическими лапаротомными и минилапаротомными холецистэктомиями с целью снижения риска развития сердечно-сосудистых и прочих осложнений позволило снизить абсолютный риск неблагоприятного исхода на 15,32 % (95 % ДИ 9,36 до 21,29 %) среди пациентов с классическими лапаротомными холецистэктомиями, позволяя получить эффект от лечения у каждого 7 пациента (NNT – 7 (95 % ДИ 4,7 до 10,7)); ОШ 5,02 (95 % ДИ 2,39 до 10,55), р<0,0001). Среди пациентов с минилапаротомными холецистэктомиями применение вышеуказанных технологий позволило снизить абсолютный риск неблагоприятного исхода на 11,38 % (95 % ДИ 7,29 до 15,48 %), демонстрируя эффект от лечения у каждого 8–9 пациента (NNT – 8,8 (95 % ДИ 6,5 до 13,7)); ОШ 11,78 (95 % ДИ 4,54 до 30,54), р<0,0001).
Выводы:
1. Холецисто-кардиальный синдром имеет низкую прогностическую значимость для определения повышения уровня кардиоспецифичных тропонинов и развития ОИМ в послеоперационном периоде.
2. Выявление ожирения 2 и 3 классов как факторов риска сердечно-сосудистых заболеваний и таких признаков бессимптомного поражения органов-мишеней как превышение пульсового давления свыше 60 мм рт. ст. и снижение лодыжечно-плечевого индекса (ЛПИ) менее 0,9, статистически достоверно увеличивает шанс развития летального исхода, при этом ожирение 1 класса статистически достоверно снижает шанс летального исхода более чем в 7,5 раз.
3. Применение внутрираневой инфузии местных анестетиков в раннем послеоперационном периоде в сочетании с классическими лапаротомными холецистэктомиями позволяет эффективно снижать абсолютный риск неблагоприятного исхода на 15,32 %, позволяя получить эффект от лечения у каждого 7 пациента, а в сочетании с холецистэктомией из
Библиографическая ссылка
Кунеевский С.А., Мидленко В.И., Зайцев А.В., Зайцева О.Б., Смолькина А.В. ОПТИМИЗАЦИЯ ЛЕЧЕНИЯ БОЛЬНЫХ ОСТРЫМ ХОЛЕЦИСТИТОМ ПОЖИЛОГО И СТАРЧЕСКОГО ВОЗРАСТА // Современные проблемы науки и образования. 2016. № 6. ;URL: https://science-education.ru/ru/article/view?id=25585 (дата обращения: 05.05.2026).



