Заболеваемость острыми кишечными инфекциями (ОКИ) у детей по-прежнему остается на высоком уровне. В последние годы в структуре ОКИ преобладают вирусные диареи. Около 80 % всех кишечных инфекций вызвано вирусами, однако, не следует недооценивать роль бактериальных патогенов в развитии диарейных заболеваний инфекционной природы. Среди бактериальных ОКИ основная роль принадлежит сальмонеллам и шигеллам, а в последние годы значительно возросла роль условно-патогенной флоры как этиологического фактора ОКИ.
Несмотря на значительные успехи в диагностике, лечении и профилактике ОКИ, они продолжают играть часто определяющую роль в развитии хронической патологии желудочно-кишечного тракта (ЖКТ). Являясь триггерным фактором нарушения микроэкологии кишечника, ОКИ способны вызывать отдаленные последствия с возникновением предпосылок к формированию мультисистемной патологии, особенно в детском возрасте [2]. Поражая ЖКТ, патогенные микроорганизмы индуцируют местные и системные воспалительные реакции, значительно изменяя состав кишечной микрофлоры [3].
Так, например, изменения уровней цитокинов в крови детей с острыми инфекциями являются показателем активации иммунокомпетентных клеток в ответ на бактериальное воспаление и позволяют более точно диагностировать вирусные и бактериальные инфекции [6]. По имеющимся литературным данным при сальмонеллезе наблюдается повышение содержания ИЛ-6 и ИЛ-10 в сыворотке крови. Установлено, что высокий уровень ИЛ-6 сопровождает осложненные формы инфекции, а низкий уровень ИЛ-10 – обострение заболевания [4]. Содержание ИЛ-10 зависит от этиологии и тяжести течения инфекционного процесса при сальмонеллезной инфекции [5].
Если ранее при сальмонеллезах изучался преимущественно гуморальный иммунный ответ, то в последние годы появились данные о генетической предрасположенности к заболеванию сальмонеллезами, а именно – наличие антигена HLA-B27 может сделать людей более восприимчивыми к сальмонеллезной инфекции. Появились работы о механизмах взаимодействия сальмонелл с фагоцитами; о роли цитокинов, о значении местного иммунитета при этой инфекции [1]. Существуют данные о тесной корреляционной связи между содержанием цитокинов и уровнем антител к Н. pylori [7].
С целью определения прогноза и исходов заболевания определенный интерес представляет изучение цитокинового статуса и состояния прооксидантной системы крови у детей на фоне ОКИ бактериальной этиологии.
Материалы и методы. Под нашим наблюдением находилось 45 пациентов с острыми кишечными инфекциями в возрасте от 1 до 3 лет, находившихся на стационарном лечении в ОБУЗ «ОКИБ им. Н.А. Семашко» г. Курска в 2013–2014 гг. Группу контроля составили здоровых 36 детей раннего возраста (группа здоровья 1-2а). У всех детей исследуемой группы проводилось стандартное обследование, включавшее: сбор жалоб и анамнеза, клиническое обследование больного, проводились общий анализ крови и мочи, исследование кала на яйца глист, перианальный соскоб на энтеробиоз, копрологическое исследование, троекратное бактериологическое исследование кала на дизентерийную группу, сальмонеллы, патогенные E. coli и условно-патогенную флору, исследование кала на обнаружение ротавирусов методом ИФА, исследование сыворотки крови методом РПГА с дизентерийным и сальмонеллезным диагностикумами. Копрологическое и бактериологическое исследования проводились сразу после поступления больного в стационар до назначения антибактериальных препаратов. Всем больным проводилась стандартная терапия, включавшая диету, нормализацию режима и объёма питания, антибактериальные средства, ферментные препараты, энтеросорбенты, спазмолитики, витамины, эубиотики. Повторное обследование проводилось детям после лечения перед выпиской из стационара.
Уровень интерлейкинов 6 и 10 определяли в сыворотке крови детей методом твёрдофазного иммуноферментного анализа (ИФА) с использованием унифицированных тест-систем «Вектор-Бест» (производство ЗАО «Вектор-Бест», г. Новосибирск) и ProCon (производства НПО «Протеиновый контур», г. Санкт-Петербург).
Продукты перекисного окисления липидов определяли спектрофотометрическим методом в реакции с тиобарбитуровой кислотой с использованием унифицированного набора реактивов для определения ТБК-активных продуктов при длине волны 535 и 570 нм в кювете с толщиной слоя 1 см [UchiyamaM., MiharaM. 1978; MiharaM., 1980].
Расчет содержания ТБК-активных продуктов проводили по формуле:
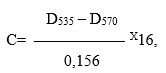
где: С – содержание ТБК-активных продуктов в опытной пробе (мкмоль/л);
D535 – оптическая плотность опытной пробы при 535 нм;
D570 – оптическая плотность опытной пробы при 570 нм;
0,156 – коэффициент молярной экстинции комплекса малоновый альдегид – ТБК (л/мкмоль/см);
16 – коэффициент разведения сыворотки.
Определение щелочной фосфатазы в сыворотке крови проводилось стандартным методом, предложенным Скандинавским комитетом по ферментам, в реакции с 4-нитрофенилфосфатом с помощью автоматического биохимического анализатора. Статистическую обработку результатов исследования проводили путем вычисления средней арифметической (М) и средней ошибки средней (m) с помощью программного комплекса «Microsoft® Office 2010» и «SPPSS 11.5 forWindows» для IBMPC. Достоверность различий сравниваемых показателей определяли с помощью t критерия Стьюдента.
Результаты и обсуждение
Клинически у всех детей на фоне ОКИ наблюдались проявления интоксикации, желудочно-кишечной диспепсии, диарейный синдром. Большинство детей перенесли среднетяжелую инфекцию (табл. 1).
Таблица 1
Сравнительный анализ тяжести течения ОКИ у детей
|
Тяжесть заболевания |
Количество случаев |
|
|
абсолютное |
относительное, % |
|
|
Среднетяжёлая инфекция |
36 |
80 |
|
Тяжёлая инфекция |
5 |
11 |
|
Тяжёлая инфекция, осложнённая токсикозом с эксикозом I–II степени |
4 |
9 |
Помимо тяжести течения инфекционного процесса нами оценивались срок госпитализации больных от начала заболевания, сроки нормализации температуры тела и стула. Поздняя госпитализация наблюдалась у 12 детей. Дети были доставлены в стационар на 5–10 дни от начала заболевания.
Этиологическая структура ОКИ у детей в г. Курске представлена следующим образом: 16 детей с диагнозом острая дизентерия, 16 – с диагнозом сальмонеллёз, 5 – с ОКИ, вызванными условно-патогенной флорой, а у 8 – зарегистрирована ОКИ неясной этиологии. Средняя продолжительность пребывания больных в стационаре составила 9 койко-дней.
Течение инфекционной патологии в г. Курске имело свои особенности. Сальмонеллёзная инфекция у курских детей была вызвана преимущественно S. еnteritidis. Клиническая картина сальмонеллёза у детей в г. Курске характеризовалась следующим: преобладанием среднетяжелых форм течения инфекционного процесса, поздней обращаемостью (на 5–10 дни от начала болезни) у 31 % больных. Поздняя нормализация стула наблюдалась более чем у половины больных, при этом часто сочеталась с поздней обращаемостью. Выраженные воспалительные изменения при копрологическом исследовании не были характерными клиническими особенностями сальмонеллеза у детей, живущих в регионе с фоновыми значениями геомагнитного поля, т.к. встречались лишь у 1/4 обследованных.
Структура шигеллезов у детей в г. Курске представлена следующим образом: S. sonnei была выделена от 3 больных, S. flexneriсеровар 2а – от 8 больных, серовар 3а – от 2 больных, у 1 ребенка выделен серовар 6 (Ньюкастл) и у 2 детей диагноз был поставлен клинико-серологически, без бактериологического подтверждения.
У большинства детей во время течения инфекционного процесса наблюдались выраженные диспепсические изменения (тошнота, рвота, частый жидкий стул, боли в животе, потеря аппетита), при этом у половины заболевание сопровождалось воспалительными изменениями, зарегистрированными при микроскопическом исследовании кала (копрология). Данные изменения заключались в обнаружении значительного количества слизи, лейкоцитов, а иногда и эритроцитов в стуле. У большинства детей температура тела становилась нормальной не позднее 3 дней от начала лечения, ранняя нормализация стула (1-й – 3-й дни с момента госпитализации) наблюдалась у 28,8 % больных в данной группе (табл. 2).
Таблица 2
Клинические особенности течения ОКИ различной этиологии у детей г. Курска
|
Клинический признак |
ОКИ все (n=45) |
Сальмонеллез (n=16) |
Шигеллез (n=16) |
ОКИ УП (n=5) |
ОКИ НУЭ (n=8) |
|||||
|
абс. |
отн.(%) |
абс. |
отн.(%) |
абс. |
отн.(%) |
абс. |
отн.(%) |
абс. |
отн.(%) |
|
|
Выраженные проявления диспепсии |
31 |
68,8 |
10 |
62,5 |
9 |
56,2 |
4 |
80 |
8 |
100 |
|
Нормализа-ция стула на 1–3 сутки |
13 |
28,8 |
7 |
43,7 |
2 |
12,5 |
0 |
0 |
4 |
50 |
|
Нормализа-ция tº тела на 1–3 сутки |
34 |
75,5 |
12 |
75 |
11 |
68,8 |
3 |
60 |
8 |
100 |
|
Выраженные воспалитель-ные явления в копрограмме |
23 |
51,1 |
6 |
37,5 |
10 |
62,5 |
3 |
60 |
4 |
50 |
Состояние прооксидантной системы крови является одним из прогностических факторов течения инфекционного заболевания. Образующиеся в процессе перекисного окисления липидов (ПОЛ) ненасыщенные альдегиды и малоновый диальдегид, являются мутагенами и обладают выраженной цитотоксичностью. Положительная роль перекисных процессов заключается в продукции биоцидных кислородных радикалов полиморфноядерными лейкоцитами и макрофагами.
Для оценки степени активации процессов ПОЛ нами определялось содержание продуктов, вступающих в реакцию с тиобарбитуровой кислотой (ТБК) – ТБК-активных веществ. Имеющиеся литературные данные позволяют сделать вывод об активации процессов свободнорадикального окисления липидов у больных кишечными инфекциями. Также для больных ОКИ характерно повышение щелочной фосфатазы (ЩФ) за счет кишечного изофермента.
При определении активности ПОЛ у детей нами было отмечено возрастание концентрации ТБК-активных продуктов в сыворотке крови в период разгара ОКИ (табл. 3).
Таблица 3
Состояние некоторых показателей прооксидантной системы крови у детей с ОКИ
|
Диагноз |
ТБК-активные продукты (мкмоль/л) |
Щелочная фосфатаза (Ед/л) |
|
ОКИ в целом |
10,3+0,4* |
434,7+18,8* |
|
Сальмонеллёз |
11,1+0,6* |
446,2+41,1* |
|
Шигеллёз |
9,8+0,7* |
418,3+30,2* |
|
ОКИ УП |
10,8+0,8* |
451,0+56,9* |
|
ОКИ НУЭ |
9,8+0,8* |
440,5+24,5* |
|
Контроль |
4,5+0,5 |
286,3+38,1 |
Примечание: * – различия с контрольной группой достоверны (p< 0,05).
Концентрация ТБК-активных продуктов в сыворотке крови больных детей достоверно отличалась от значений здоровых лиц, но различий в зависимости от этиологии инфекции получено не было. Те же закономерности прослеживались при анализе содержания ЩФ. Концентрация щелочной фосфатазы у больных была достоверно выше по сравнению со здоровыми детьми, но не выходила за пределы общепринятых нормативов (100-650 Ед/л).
Одними из регуляторов специфического иммунного ответа являются интерлейкины, которые обуславливают прямое действие на функциональную активность иммунокомпетентных клеток. Их синтез осуществляется лимфоидными и нелимфоидными клетками. Липополисахариды грамотрицательных бактерий способны индуцировать синтез провоспалительных цитокинов, к которым относится ИЛ-6. Ведущая роль в инициации и поддержке иммунного ответа принадлежит врождённым факторам иммунной защиты. Однако функционирование этих факторов во многом зависит от способности клеток продуцировать цитокины, обладающие иммунорегуляторным действием. ИЛ-6 и ИЛ-10 оказывают про- и противовоспалительное действие соответственно, и, таким образом, дисбаланс в экспрессии этих групп цитокинов может оказывать влияние на течение инфекционного процесса у детей. С целью оценки динамики продукции провоспалительных и противовоспалительных цитокинов нами проводилось исследование содержания ИЛ-6 и ИЛ-10 в сыворотке крови детей с острыми кишечными инфекциями (табл. 4).
Таблица 4
Содержание интерлейкинов у детей на фоне ОКИ
|
Диагноз |
ИЛ-6 (пг/мл) |
ИЛ-10 (пг/мл) |
|
ОКИ в целом |
10,5+1,1* |
3,8+0,1* |
|
Сальмонеллез |
12,6+0,8* |
3,75+0,2 |
|
Шигеллез |
8,1+0,4 |
3,8+0,2 |
|
ОКИ УП |
13,6+0,6* |
3,96+0,1* |
|
ОКИ НУЭ |
10,2+0,4* |
3,9+0,2* |
|
Контроль |
7,8+0,2 |
3,5+0,1 |
Примечание: * – различия с контрольной группой достоверны (p< 0,05).
Из данных, приведенных в таблице 4, видно, что при развитии острой кишечной инфекции у детей увеличивается содержание ИЛ-6 в сравнении с группой здоровых. Продукция ИЛ-10 на фоне инфекции также возрастает, однако это увеличение незначительно. Достоверных различий в продукции интерлейкинов в зависимости от инфекционного агента внутри группы ОКИ получено не было, за исключением шигеллёза (ИЛ-6) и шигеллёза, сальмонеллёза (ИЛ-10). Максимальные значения ИЛ-6 отмечались при сальмонеллёзе и ОКИ, вызванными условно-патогенной флорой. При этом при сальмонеллёзе выявлены минимальные, а при ОКИ УП – максимальные концентрации ИЛ-10.
Заключение
На основании поученных результатов можно заключить, что в остром периоде ОКИ отмечается значительная активация процесса перекисного окисления липидов (ПОЛ). Концентрация продуктов ПОЛ достоверно превышает значения, полученные в группе контроля. При этом мы не получили достоверных различий взаимосвязи повышения продуктов ПОЛ и этиологии заболевания, однако, наибольшая концентрация ТБК-активных продуктов регистрировалась у больных с сальмонеллезом. Продукция провоспалительных цитокинов (ИЛ-6) повышается. Содержание ИЛ-6 у детей с ОКИ УП значительно превышало средние показатели по группе больных детей в целом. Достоверное же повышение концентрации противовоспалительных медиаторов (ИЛ-10) регистрировалось в общей группе больных ОКИ детей в основном за счет пациентов с ОКИ УП и ОКИ НУЭ.
Библиографическая ссылка
Калуцкий П.В., Зайцева Л.Ю., Хмелевская И.Г. СОСТОЯНИЕ ПРООКСИДАНТНОЙ СИСТЕМЫ И СОДЕРЖАНИЕ ЦИТОКИНОВ У ДЕТЕЙ ПРИ ОСТРЫХ КИШЕЧНЫХ ИНФЕКЦИЯХ РАЗЛИЧНОЙ ЭТИОЛОГИИ // Современные проблемы науки и образования. 2016. № 6. ;URL: https://science-education.ru/ru/article/view?id=25470 (дата обращения: 08.04.2026).



