Дегенеративно–дистрофические заболевания позвоночника – хронические заболевания, характеризующиеся прогрессирующими изменениями межпозвонковых дисков, суставов, связочного аппарата, костной ткани позвоночника, в ряде случаев проявляющиеся тяжелыми ортопедическими, неврологическими и висцеральными нарушениями. Острые боли в спине разной интенсивности наблюдаются у 80% населения в возрасте 20-50 лет и являются второй по частоте, после респираторных заболеваний, причиной обращения к врачу и третьей по частоте причиной госпитализации, около 40% заболевших обращается за медицинской помощью. Многочисленные данные свидетельствуют не только о большой частоте дегенеративно–дистрофических заболеваний позвоночника, но и об отсутствии тенденции к уменьшению частоты этих заболеваний [1-3].
Стремительное развитие в течение двух последних десятилетий медицинских технологий, и в особенности техник малоинвазивных операций на позвоночнике, а также широкое повсеместное внедрение в диагностику таких методов нейровизуализации, как МСКТ, ЯМРТ, использующих аппараты с высокой степенью разрешения, привели к резкому увеличению числа и объема хирургических вмешательств, производимых больным с дегенеративно-дистрофическими поражениями позвоночника.
По мнению большинства специалистов во всем мире, дальнейший прогресс комплексного лечения больных с многоуровневыми дегенеративными поражениями позвоночника может быть достигнут только на почве объединения усилий нейрохирургов, неврологов, рентгенологов и ортопедов, внедрения передовых методов диагностики и оперативного лечения [3; 7; 9]. Анализ научной литературы по проблеме хирургического лечения больных дегенеративно-дистрофическими заболеваниями пояснично-крестцового отдела позвоночника свидетельствует о необходимости дифференцированного подхода к выбору метода оперативного лечения с учетом всех факторов формирования невральной компрессии, нарушения стабильности пораженных сегментов позвоночника [2; 4; 5]. Отсутствие единых подходов к решению вопросов диагностики, хирургического лечения больных многоуровневыми дегенеративно-дистрофическими заболеваниями пояснично-крестцового отдела позвоночника определило цель настоящего исследования: необходимость и объем хирургического вмешательства у пациентов с полисегментарным поражением позвоночника.
Материалы и методы
Материалом послужили пациенты, оперированные в клинике за период 2003–2013 гг. Среди 674 операций – 525 выполнялись по поводу грыж межпозвонковых дисков и 149 – по поводу люмбального стеноза. По поводу люмбального стеноза оперировано 137 больных, им выполнено 149 операций. Мужчин 65, женщин 72. Возраст больных от 26 до 80 лет. Средний возраст у мужчин 53 года, у женщин 59 лет.
По количеству оперированных уровней результаты были следующие (диаграмма 1):
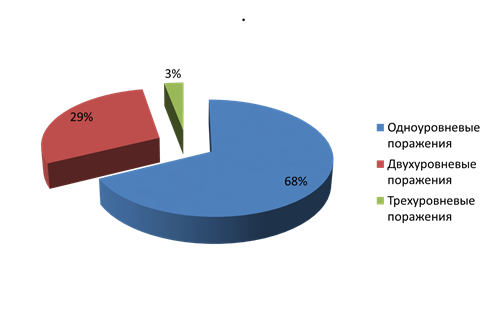
Диаграмма 1
По уровням поражения данные были такими: преобладали стенозы на уровне L4-5 сегмента (54,7% случаев) (диаграмма 2).
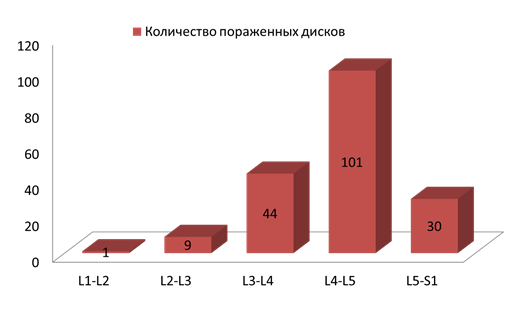
Диаграмма 2
Этим пациентам выполнен следующий объем первичных хирургических вмешательств (диаграмма 3):
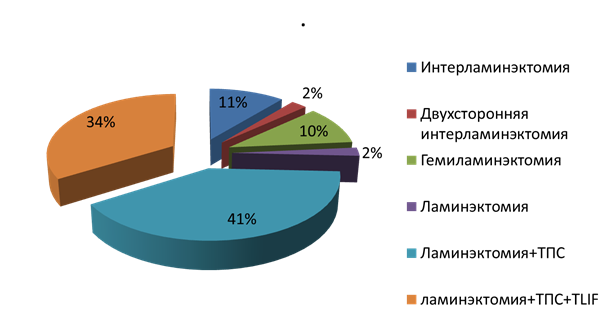
Диаграмма 3
Таким образом, у четверти больных (26,2%) не выполнялась после декомпрессии стабилизация позвоночника. Поводом для этого служили либо отсутствие необходимости в этом, либо вынужденное уменьшение объема оперативного вмешательства из-за общего неудовлетворительного в соматическом плане состояния больных.
По поводу грыж поясничных дисков оперированы 472 пациента, им выполнены 525 операций. Мужчин было 235, женщин 237. Возраст от 15 до 80 лет. Средний возраст у мужчин 44 года, у женщин 45 лет.
Распределение по уровням поражения (диаграмма 4):
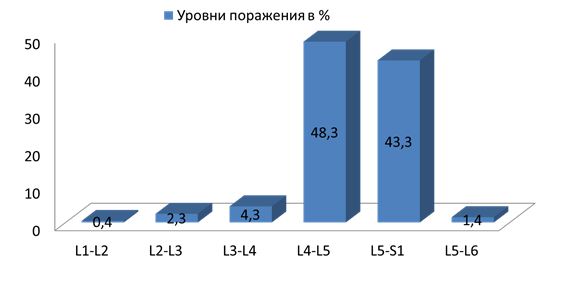
Диаграмма 4
Преобладали операции по поводу грыж L4-5 (48,3%) и L5-S1 дисков (43,3%). С двухуровневыми поражениями при грыжах межпозвонковых дисков, по нашему материалу, оперировано всего 13 пациентов, что составило 2,8% от этой категории больных. Не было ни одного пациента, которому бы одномоментно были оперированы грыжи дисков на трех или более уровнях.
Объем выполненных первичных операций выглядит следующим образом (диаграмма 5):
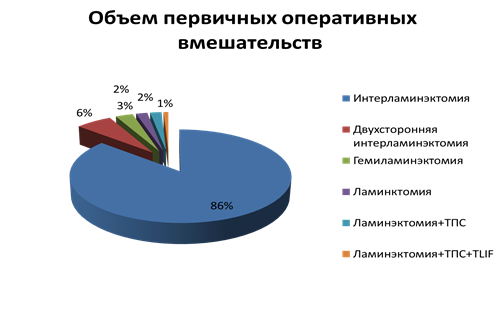
Диаграмма 5
Таким образом, при первичных операциях по поводу грыж межпозвонковых дисков в пояснично-крестцовом отделе стабилизация выполнялась в 13 случаях – 2,7% от всех оперированных больных.
Показанием для стабилизации (последние две группы оперативных вмешательств) была диагностированная сопутствующая грыже диска нестабильность в этом же позвоночно-двигательном сегменте или значительный объем костной резекции для декомпрессии структур позвоночного канала.
Обсуждение
Приводим 2 клинических наблюдения из нашей практики.
1. Пациент Х., 37 лет. В течение 5 лет онемение в пояснице и ногах при ходьбе, усиливается со временем. Клинически: минимальный вертеброгенный синдром, без корешковых выпадений, кроме отсутствия ахилловых рефлексов. На МРТ пояснично-крестцового отдела позвоночника – люмбальный стеноз L3-L4, L4-L5 (рис. 1).
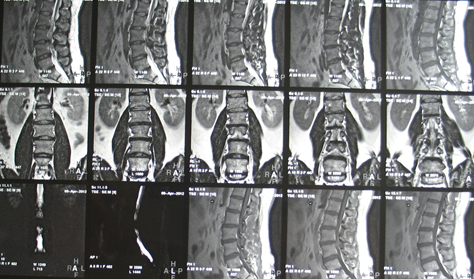
Рис. 1. Пациент Х., 37 лет. МРТ -изображение поясничного отдела позвоночника в сагиттальной проекции. Выявляется люмбальный стеноз L3-L4, L4-L5, субдуральная артерио-венозная фистула
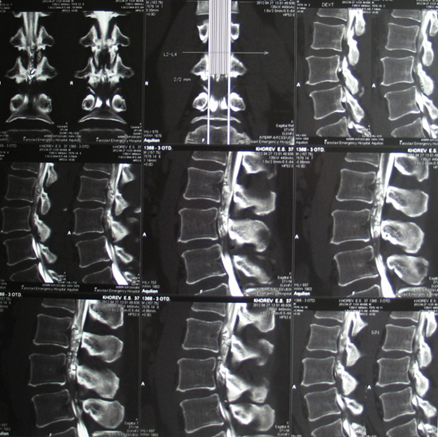
Рис. 2. Пациент Х., 37 лет. КТ-миелография. Люмбальный стеноз на L3-4 уровне, субдуральная артерио-венозная фистула
Каудогенная перемежающаяся хромота могла быть обусловлена люмбальным стенозом либо миелоишемией на фоне СДАВФ.
Пациенту была выполнена ламинэктомия L3-L4 без стабилизации, имея в виду возможное вмешательство на СДАВФ.
В результате полное исчезновение симптоматики. Период наблюдения – 3 года.
2. Пациентка Д., 70 лет. Год после ТЭТС справа. Интенсивные боли (ВАШ – 6-7 баллов) по наружной поверхности правой ноги. Клинически: радикулопатия L5 справа. По данным МРТ пояснично-крестцового отдела позвоночника, полисегментарный люмбальный стеноз (рис. 3).
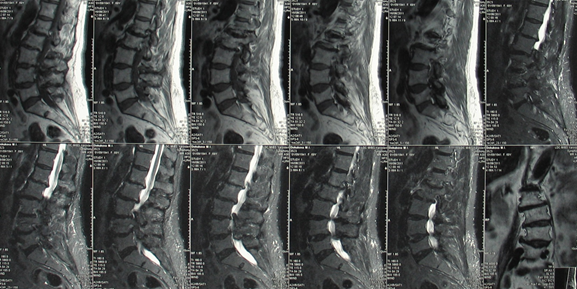
Рис. 3. Пациентка Д., 70 лет. МРТ -изображение поясничного отдела позвоночника в сагиттальной проекции. Выявляется полисегментарный люмбальный стеноз
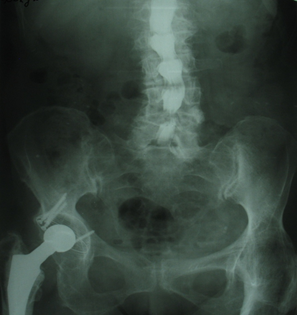
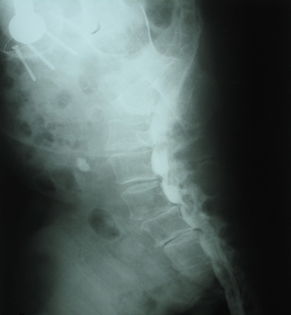
Рис. 4. Пациентка Д., 70 лет. Миелография – отчетливо преобладает стеноз на L4-L5 справа
С учетом клиники и данных миелографии пациентке выполнена операция в объеме: расширенная интерламинэктомия L4-L5 справа, удалена гипертрофированная желтая связка, медиальная часть гипертрофированной фасетки и выпавшая грыжа диска.
В результате значительный регресс болей в ноге. Период наблюдения – 2,5 года.
Результаты
Из 137 пациентов, оперированных по поводу люмбального стеноза, 12 были в разные сроки оперированы повторно:
- четверо пациентов с сохранявшимися корешковыми болями после дообследования оперированы из-за недостаточного объема первично выполненной декомпрессии,
- у одного пациента возник стеноз на смежном уровне,
- шести пациентам выполнялся перемонтаж транспедикулярного фиксатора из-за неправильного проведения винтов, что вызывало корешковые боли,
- одному пациенту был удален мигрировавший в позвоночный канал кейдж.
Успешные результаты хирургического лечения при грыжах составили 88,5%. Сохранение и рецидивирование болевого синдрома, потребовавшее повторного оперативного вмешательства, отмечено нами у 54 пациентов (11,5%). Из них 16 были оперированы в первые 4 недели после первой операции («ранние рецидивы»). По нашему мнению, эти случаи нельзя расценивать как истинные рецидивные грыжи диска. Скорее, они являлись следствием неполноценного выполнения первичной операции.
В более поздние сроки повторным операциям подверглись 38 пациентов (9,4% от всех оперированных больных). У этой категории находки на повторной операции были следующие:
- рецидивная грыжа диска – 28 случаев,
- послеоперационный рубцовый стеноз позвоночного канала – 8 случаев,
- послеоперационная нестабильность оперированного сегмента – 2 случая.
Следует отметить, что среди повторно оперированных 54 больных только у двух (3,7%) вмешательство производилось по поводу возникновения грыжи диска на другом уровне. От общего числа оперированных больных, таким образом, возникновение клинически значимого дискорадикулярного конфликта возникло на соседнем уровне у 0,2% оперированных больных. При операциях, выполнявшихся по поводу рецидивных грыж, стабилизация оперированного сегмента была необходима в шести случаях.
Заключение
Несмотря на совершенствование методов диагностики, хирургических приемов, широкого применения инструментализации в спинальной хирургии, «синдром неудачной хирургии позвоночника» доходит до четверти случаев. Частота повторных оперативных вмешательств по поводу рецидива неврологических синдромов колеблется от 1,3 до 25%. Отдаленные результаты оперативных вмешательств свидетельствуют о большом количестве неудовлетворительных исходов, так называемый синдром неудачно оперированного позвоночника возникает в 3-20% случаев [2].
Методология выбора операции может быть самой разной. Как правило, специалисты предлагают использовать тот метод, которым они владеют лучше и опыт применения которого у них больше. В этом случае речь может идти или о чрезмерном, или, наоборот, недостаточном использовании имеющихся ресурсов. Именно поэтому выбор оптимального для конкретного пациента варианта лечения стал одной из самых сложных и актуальных проблем современной вертебрологии.
Рентгенологические данные при обследовании пациентов с дегенеративно-дистрофическими поражениями позвоночника в значительной степени превышают количество клинически значимых пораженных уровней позвоночника. Подробный клинический осмотр этих пациентов, в особенности анализ картины «болевого рисунка», позволяют выбрать «хирургическую мишень», отсеяв клинически незначимые уровни поражения (точность топической диагностики только по анализу аутодермографии болей оценивается порядка 85%) [1; 2]. Это, в свою очередь, позволяет свести к разумному минимуму объем операций у пациентов с полисегментарными поражениями позвоночника без ущерба для успеха лечения.
Библиографическая ссылка
Фирсов С.А., Снопко С.В., Корнилова И.В., Туморин Л.С. МНОГОУРОВНЕВЫЕ ДЕГЕНЕРАТИВНО-ДИСТРОФИЧЕСКИЕ ПОРАЖЕНИЯ ПОЯСНИЧНО-КРЕСЦОВОГО ОТДЕЛА ПОЗВОНОЧНИКА: МАЛОЕ РЕШЕНИЕ БОЛЬШИХ ПРОБЛЕМ // Современные проблемы науки и образования. 2016. № 4. ;URL: https://science-education.ru/ru/article/view?id=24981 (дата обращения: 17.05.2026).



