Хирургический метод лечения рака прямой кишки и в настоящее время остается основным [8]. Дальнейшее развитие этого метода, включающее расширение показаний к сфинктеросохраняющим операциям, внедрение новых видов сшивающих аппаратов [9], пересмотр дистального уровня резекции с 5 до 2 см [8], а также трудности формирования низких колоректальных и колоанальных анастомозов, ведет к совершенствованию инструментальных методов создания операционного доступа [7; 10]. Стесненные условия выполнения оперативного вмешательства при данной локализации злокачественной опухоли во многом определяют неполноценность хирургической операции в техническом, онкологическом отношении и повышают риск осложнений [5]. Таким образом, улучшение инструментальных методов создания операционного доступа в хирургии рака прямой кишки, как методов, увеличивающих безопасность больного, минимизирующих операционную травму, снижающих развитие различных осложнений в интра- и послеоперационном периоде, является актуальной задачей.
Цель
Провести сравнительную оценку качества операционного доступа при разных инструментальных методах его улучшения на примере выполнения нижней передней резекции прямой кишки по поводу рака.
Материалы и методы исследования
Е.А. Гиревым, В.В. Ферапонтовым [1; 2] разработаны и внедрены в практику хирургического лечения дополнительные различные технические приспособления к широко известному ранорасширителю М.З. Сигала и А.И. Лисина [3], облегчающие оперативные вмешательства на органах брюшной полости.
В основе конструкции нового ранорасширителя использованы те же детали, что и у ранорасширителя М.З. Сигала и А.И. Лисина. Это позволяет сохранить техническую преемственность и упростить модернизацию ранорасширителя для максимального улучшения качества доступа к оперируемому органу при нижнесрединной лапаротомии.
Новый ранорасширитель (рис. 1) [2] состоит из стойки 1, которая закреплена к боковой планке операционного стола зажимным винтом кронштейна. Для предотвращения проворачивания вокруг своей оси стойка 1 имеет две продольные лыски. Верхний конец стойки имеет форму шестигранника, на который установлена шарнирная опора 3 с пазами. В шарнирную опору 3 установлен винт 4 с крючками 6, 7 и приводным винтом 5. На шестигранник стойки установлена дополнительная консоль 2 с шарнирной опорой 8 и фиксатором положения 11. Шарнирная опора 8 выполнена в виде кардана, через который пропущен винт 9 с размещенным на нем приводным штурвалом 10. На конце винта 9 имеется устройство быстрой замены крючков 14 и шаровой цанговый шарнир 12 с фиксатором положения 13.
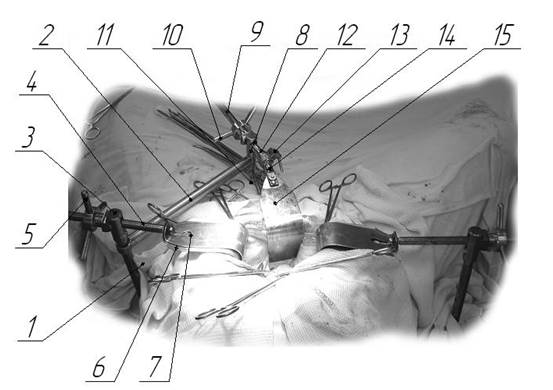
Рис. 1. Сформированный операционный доступ ранорасширителем РГФ-2 при операции по поводу рака прямой кишки
После выполнения нижнесрединной лапаротомии (рис. 1) [2] при проведении операции к планке операционного стола справа и слева от пациента устанавливают стойку 1, фиксируя зажимным винтом к боковым планкам операционного стола. На стойку 1 устанавливают дополнительную консоль 2, которая фиксируется в наиболее удобном положении при помощи шестигранного сечения стойки. Наиболее удобное положение шарнирной опоры 8 фиксируется фиксатором положения 11. Через кардан шарнирной опоры 8 пропускается винт 9, на другой конец которого крепится устройство быстрой замены крючков 14 с фиксатором положения 13. Для создания лучшего качества доступа в глубине операционной раны по ходу оперативного вмешательства меняется угол положения крючка 15 во всех плоскостях при помощи зажимной цанги относительно шарового шарнира 12 и фиксатором положения 13. Регулировка по глубине крючка 15 решается его сменой. Для замены крючка 15 хирург нажатием на устройство замены 14 вынимает крючок 15 и меняет его на крючок необходимой глубины, фиксируя стопорным отверстием в устройстве замены 14. При необходимости стойка 1 устанавливаются с противоположной стороны операционного стола и пациента.
У 40 одних и тех же оперируемых больных раком прямой кишки был проведен сравнительный анализ эффективности использования ранорасширителя Е.А. Гирева, В.В. Ферапонтова РГФ-1 (рис. 2) [1] и ранорасширителя Е.А. Гирева, В.В. Ферапонтова РГФ-2 (рис. 1) [2].
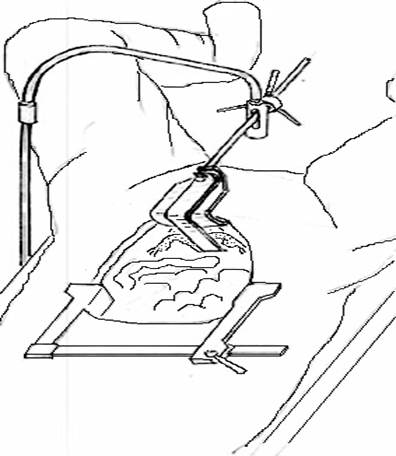
Рис. 2. Сформированный операционный доступ ранорасширителем РГФ-1 при операции по поводу рака прямой кишки
Метрические показатели «окна» операционной раны определялись у больных после создания операционного доступа последовательно – сначала ранорасширителем РГФ-1, затем ранорасширителем РГФ-2. После выполнения лапаротомии измерялась длина (ДОР), ширина (ШОР), глубина операционной раны (ГОР). С целью объективного контроля качества операционного доступа с помощью различных типов ранорасширителей использовали показатель (L), предложенный М.З. Сигалом (1988) [5], глубину операционной раны, угол операционного действия (УОД) и угол наклонения оси операционного действия (УНООД), предложенный А.Ю. Созон-Ярошевичем (1954) [6]. Показатель L использовали как ориентир для объективной оценки качества операционного доступа, созданного при помощи различных видов ранорасширителей. В частности, при нижнесрединной лапаротомии показатель L измеряли относительно точки, расположенной в области переходной складки брюшины малого таза передней стенки прямой кишки. Ориентировались на показатель L и во время измерений глубины операционной раны у пациентов. При оценке операционного доступа учитывали, что при применении ранорасширителя РГФ-2 операционная рана брюшной стенки отводилась штатным крючком шириной 82 мм с дополнительным зеркалом (рис. 1); при использовании РГФ-1 – ручным ранорасширителем (рис. 2). В нижнем углу операционной раны ставилось зеркало шириной 60 мм. Ширина зеркал была одинаковой в обоих случаях. Длина операционной раны измерялась стерильной металлической линейкой по средней линии, вдоль лапаротомного разреза. Ширина – перпендикулярно средней линии и в середине длины операционной раны. Глубина раны измерялась в точке по средней линии в нижнем крае лапаротомной раны при передней резекции прямой кишки (при контроле величины L=0). УНООД определяли относительно направления оси операционного действия (ООД), которая являлась биссектрисой угла операционного действия (УОД), вершина которого находилась в тех же точках, что и при измерении показателя L.
Продолжение оперативного вмешательства у половины больных (20 человек) осуществлялось с использованием ранорасширителя РГФ-1 (группа сравнения), у 20 человек – РГФ-2 (основная группа).
Регистрировали количество и виды интраоперационных осложнений: ятрогенные повреждения органов, находящихся в зоне оперативного вмешательства: задней стенки мочевого пузыря, матки с придатками, сосудов брыжейки кишечника и т.д. По окончании операции подсчитывалась величина интраоперационной кровопотери. Степень острой кровопотери определялась на основе классификации, принятой Аmerican College of Surgeons, 1982 [4]. Полученные величины острой кровопотери распределялись на четыре класса (степени): 1-й класс – легкая, менее 15% ОЦК (менее 750 мл), 2-й класс – умеренная, 15-30% ОЦК (750-1500 мл), 3-й класс – тяжелая, 31-40% ОЦК (1500-2000 мл), 4-й класс, крайне тяжелая, более 40% ОЦК (более 2000 мл). Начальный ОЦК рассчитывался путем умножения «идеальной массы» на 85 мл/кг у мужчин или на 63 мл/кг у женщин. «Идеальная масса» - должный вес данного человека, рассчитывается по формуле Лоренца: М = Р-(10-(Р-150)/4), где Р - рост человека, М - идеальная масса. Величина кровопотери определялась по Либову: величина кровопотери (мл) = вес салфеток (г) х 0,54 [4].
Цифровой материал, полученный в результате исследований, обрабатывали методом вариационной статистики при помощи компьютерной программы Statistica. Исследование показателя существенной разницы между двумя средними арифметическими и их стандартными ошибками проводили по критерию Стьюдента. Разница считалась достоверной при уровне значимости р<0,05, то есть когда вероятность различия была более 95%.
Результаты
Авторы статьи располагают опытом применения нового ранорасширителя РГФ-2 на базе хирургического отделения Пермского краевого онкологического диспансера с 2009 по 2014 год наряду с широким использованием ранорасширителя РГФ-1.
Результаты измерений «окна» операционной раны у больных после создания операционного доступа при выполнении передней резекции прямой кишки с использованием двух ранорасширителей представлены в таблице 1.
Таблица 1
Метрические показатели «окна» операционной раны при выполнении передней резекции прямой кишки (M ± m)*
|
Вид ранорасширителя |
ДОР (мм) |
ШОР (мм) |
ГОР (мм) |
УОД (градусы) |
УНООД (градусы) |
|
РГФ-2 |
112,6 ± 2.0 |
143,5 ± 3,5 |
66,8 ± 4,0 |
91,3 ± 2,6 |
60,9 ± 0,4 |
|
РГФ-1 |
127,0 ± 4,10 |
120,1 ± 3,6 |
67,8 ± 3,8 |
76,2 ± 4,8 t = 2,766 р = 0,010 |
56,6 ± 2,8 |
* значения t и p приводятся при статистически значимых различиях показателей.
Примечание: ДОР – длина операционной раны; ШОР – ширина операционной раны; ГОР – глубина операционной раны; УОД – угол операционного действия; УНООД – угол наклонения оси операционного действия.
При использовании ранорасширителя РГФ-2 глубина операционной раны была несколько меньшей по сравнению с применением ранорасширителя РГФ-1 (66,8 ± 4,0 мм vs 67,8 ± 3,8 мм); угол операционного действия был больше на 15° (р=0,01); угол наклонения оси операционного действия превышал таковой на 4,3° при использовании РГФ-2 по сравнению с применением ранорасширителя РГФ-1 (таблица 1).
Интраоперационных осложнений не наблюдалось при использовании обоих устройств. Интраоперационная кровопотеря при применении РГФ-2 составила 216,5±38,86 мл; РГФ-1 - 276±20,79 мл (р=0,1). Несмотря на большое количество комбинированных операций (передняя резекция прямой кишки в комбинации с экстерпацией матки с придатками, аднексэктомией, резекцией множественных Mts узлов в печени, нефрэктомией) (таблица 2) в основной группе, величина интраоперационной кровопотери была меньше, чем в группе сравнения, хотя статистически значимого различия не получено (р>0,05). По-видимому, более высокий средний показатель величины интраоперационной кровопотери при передней резекции прямой кишки в группе сравнения связан с более стесненными, а значит технически несовершенными условиями производства данных операций.
Таблица 2
Виды хирургических вмешательств у больных раком прямой кишки
|
Виды хирургических вмешательств на прямой кишке |
Группы наблюдения |
|||
|
Основная группа |
Группа сравнения |
|||
|
абс. |
% |
абс. |
% |
|
|
Передняя резекция прямой кишки |
14 |
70 |
18 |
90 |
|
Комбинированная передняя резекция прямой кишки, из них: |
6 |
30 |
1 |
5 |
|
- с экстирпацией матки с придатками |
3 |
15 |
1 |
5 |
|
- с аднексэктомией слева |
1 |
5 |
0 |
0 |
|
- с резекцией множественных Mts узлов в правой и левой доле печени (три) |
1 |
5 |
0 |
0 |
|
- нефрэктомия слева по поводу синхронного почечно-клеточного рака |
1 |
5 |
0 |
0 |
|
Паллиативная передняя резекция прямой кишки |
0 |
0 |
1 |
5 |
|
ВСЕГО |
20 |
100 |
20 |
100 |
Выводы и рекомендации
Использование нового ранорасширителя РГФ-2 позволяет повысить качество операционного доступа по сравнению с ранорасширителем предыдущего поколения – РГФ-1, что облегчает действия хирурга, снижает риск различных интраоперационных осложнений и тем самым способствует более эффективному оперативному лечению и выздоровлению пациентов.
Библиографическая ссылка
Гирев Е.А., Заривчацкий М.Ф., Гуляева И.Л., Орлов О.А. СРАВНИТЕЛЬНАЯ ОЦЕНКА КАЧЕСТВА ОПЕРАЦИОННОГО ДОСТУПА ПРИ ИСПОЛЬЗОВАНИИ ОРИГИНАЛЬНЫХ РАНОРАСИРИТЕЛЕЙ В ХИРУРГИИ РАКА ПРЯМОЙ КИШКИ // Современные проблемы науки и образования. 2016. № 3. ;URL: https://science-education.ru/ru/article/view?id=24724 (дата обращения: 22.05.2026).



