Вич-инфекция – медленно прогрессирующее инфекционное заболевание, вызываемое ретровирусами, поражающими иммунную и центральную нервную системы, с развитием иммунодефицитного состояния, приводящего к смерти больного от оппортунистических инфекций и опухолей.
Для нас, как педиатров, важно помнить, что основным в развитии ВИЧ-инфекции у детей является вертикальный путь передачи – от ВИЧ-инфицированной матери ее новорожденному ребенку.
Поэтому наблюдаемая в последние годы тенденция к постоянному увеличению доли женщин среди всех зарегистрированных в Российской Федерации случаев инфицирования ВИЧ настораживает. Особенно обращает на себя внимание тот факт, что подавляющие большинство ВИЧ-позитивных женщин находятся в фертильном возрасте.
На сегодняшний день для нас важно, что с каждым годом возрастает доля ВИЧ- инфицированных женщин, принявших решение сохранить беременность. Это и есть первая точка отсчета, с этого момента врач обязан провести все необходимые профилактические мероприятия для предотвращения заражения плода, который в дальнейшем будет взят под наблюдение по перинатальному контакту с ВИЧ-инфицированной матерью.
В качестве мероприятий, проводимых в рамках этой профилактики, важны своевременная диагностика ВИЧ-инфекции и выявление факторов высокого риска заражения ВИЧ у беременных, химиопрофилактика, проводимая с помощью антиретровирусных препаратов (АРВП) женщине и ребенку, тактика ведения беременности и родов, а также ведение ребенка в первые полтора года жизни, включающее отказ от грудного вскармливания [1].
Каждой конкретной женщине тактика профилактики передачи ВИЧ от матери ребенку подбирается строго индивидуально, по совокупности эпидемиологических, клинических, лабораторных показателей и консультирования с соответствующими специалистами.
Применение комплекса вышеперечисленных мероприятий, направленных на профилактику вертикального пути передачи ВИЧ-инфекции, позволяет снизить риск инфицирования ребенка от матери до 1–2 % даже на поздних стадиях ВИЧ-инфекции [5].
Но нельзя забывать, что, несмотря на достаточно высокую эффективность проводимых профилактических мероприятий, все же остается небольшой процент детей, рожденных ВИЧ-инфицированными матерями и перешедших в статус ВИЧ- инфицированных. Это вторая точка отсчета, с этого момента врачу важно оказать специализированную медицинскую помощь и постараться сделать все возможное для увеличения продолжительности жизни ребенка. Для этого нужно понять, что является наиболее опасным фактором, приводящим к летальности у таких детей [4].
В последнее время особую тревогу вызывает высокий показатель заболеваемости туберкулезом, сочетанным с ВИЧ- инфекцией. Давно известный факт, что ВИЧ и туберкулез представляют собой смертельное сочетание, компоненты которого ускоряют развитие друг друга [3]. На поздних стадиях ВИЧ-инфекции туберкулез развивается более чем у 50 % и приводит к четверти всех случаев смерти. Для нас является важным тот факт, что все дети, рожденные ВИЧ-инфицированными матерями, входят в группу риска по туберкулезу [2].
Цель исследования
Определить качество оказываемой помощи ВИЧ-инфицированным женщинам и их детям, включая мероприятия по раннему выявлению и предупреждению распространения туберкулеза.
Материалы и методы
Ретроспективное исследование учетных форм № 25 детей, рожденных ВИЧ- инфицированными матерями, проведено на базе ГБ УЗ Самарского областного центра по профилактике и борьбе со СПИД и инфекционными заболеваниями. В исследование входили дети, снятые с диспансерного наблюдения по перинатальному контакту с ВИЧ, и дети, перешедшие в статус ВИЧ-инфицированных и взятых на учет по туберкулезу.
Результаты и обсуждение
Возраст исследуемых пациентов на момент снятия с учета по перинатальному контакту с ВИЧ колебался от 14 до 22 месяцев. Средний возраст составил 17,5 месяцев. Среди всех пациентов 48 % составили девочки, 52 % – мальчики.
При оценке акушерско-гинекологического анамнеза нами было выявлено: срок гестации на момент рождения пациентов колебался от 33 до 41 недели, абсолютное большинство обследованных рождены на сроке 37–40 недель, преждевременные роды наблюдались лишь в 7 %, на сроке гестации 33 и 35 недель. Родоразрешение естественным путем отмечалось у 44 % матерей пациентов, тогда как оперативным путем 56 %. Среди всех обследованных 15 % рождены от первой беременности, 30 % от второй беременности, 7 % от третей беременности и 15 % от четвертой. В 23 % случаев порядковый номер родов не был известен. У 44 % матерей наблюдалось осложненное течение беременности (гестоз у 15 %, анемия – у 26 %, хроническая фетоплацентарная недостаточность – 11 %, хронический пиелонефрит – у 7 %, по одному случаю – бронхиальная астма, хроническая почечная недостаточность в стадии декомпенсации, хроническая героиновая зависимость). У 56 % – беременность протекала без особенностей или отсутствовали данные о течении беременности. Осложненное течение родов отмечалось у двоих матерей (по одному случаю – преждевременного излития околоплодных вод и стремительных родов).
Из анамнеза жизни детей известно, что 27 % из них до снятия с учета перенесли ОРВИ, 86 % – ППП ЦНС, 15 % – анемию, 7 % – врожденный дакриоцистит, а также по одному случаю – инвагинации кишечника, наркотического абстинентного синдрома, стрептодермии.
В ходе оценки наличия комплексной профилактики вертикального пути передачи ВИЧ-инфекции нами были выявлено, что в 81 % случаев проводилась трех-этапная профилактика ВИЧ-инфекции. На 1 этапе – применения матерью АРВП во время беременности, на 2 этапе – внутривенное введение ретровира в родах, на 3 этапе – пероральное применение раствора ретровира новорожденным в течение 6 недель. В 7 % случаев – 2 этапная профилактика ВИЧ (внутривенное введение ретровира в родах, применения ретровира у новорожденного), еще в 7 % – 1 этапная (только ретровир новорожденному), и лишь у одного пациента полностью отсутствовали все 3 этапа профилактики.
Но несмотря на достаточно высокую эффективность проводимых профилактических мероприятий, в Самарской области все же остается небольшой процент детей, рожденных ВИЧ- инфицированными матерями и перешедших в статус ВИЧ-инфицированных. Все дети входят в группу риска по туберкулезу. В 2012 году в Самарской области у ВИЧ-инфицированных пациентов зарегистрирован 1 случай туберкулеза. В 2013 году зарегистрировано 8 случаев туберкулеза у ВИЧ-инфицированных пациентов (из них 4 случая – дети, наблюдающиеся в Центре СПИД в г. Тольятти, 4 – в Самарском Центре СПИД).
В 2012 году был зарегистрирован 1 случай туберкулеза внутригрудных лимфоузлов (девочка, 2 года). Диагноз к моменту постановки на учет: ВИЧ-инфекция 3 стадия. Туберкулез внутригрудных лимфатических узлов. 1А. МБТ- .На момент постановки диагноза ребенок в антиретровирусной терапии не нуждался, взята на АРВТ-терапию в феврале 2013 года. Вакцинация БЦЖ не проводилась. Средний возраст пациентов на момент постановки диагноза туберкулез в 2013 году – 8 лет.
Среди нозологических форм туберкулеза, зарегистрированных в 2013 году, преобладает туберкулез внутригрудных лимфоузлов – 6 случаев, зарегистрирован 1 случай туберкулезной интоксикации, 1 случай инфильтративного туберкулеза в стадии распада. Активного бактериовыделения зарегистрировано не было (рис.1).
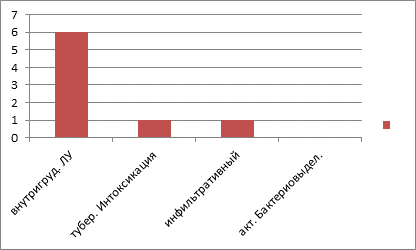
Рис.1. Нозологические формы туберкулеза, зарегистрированные в 2013 году у детей в возрастной группе от 0 до 17 лет с сочетанной патологией ВИЧ+ туберкулёз в Самарской области 2012–2013 год
По принадлежности к полу: 3 мальчика, 5 девочек. По анализу заболеваемости за 2013 год было выявлено, что у детей с сочетанной патологией ВИЧ+туберкулез, 62,5 % детей имело 3 стадию ВИЧ-инфекции, у 30 % была зарегистрирована 4 А стадия и 1 ребенок с 4 В стадией. 40 % из них получали АРВ-терапию (рис. 2).
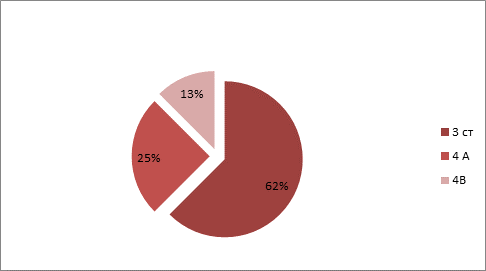
Рис. 2. Стадии ВИЧ-инфекции у детей в возрастной группе от 0 до 17 лет с сочетанной патологией ВИЧ+ туберкулёз в Самарской области в период за 2012–2013 год
Социально-бытовые условия большинства детей с сочетанной патологией неудовлетворительные, дети из неблагополучных семей. Никому из детей БЦЖ-вакцинация не проводилась.
По анализу смертности детей с сочетанной патологией: в 2012 году летальных исходов зарегистрировано не было, в 2013 году был зарегистрирован 1 случай смерти ребенка с диагнозом ВИЧ-инфекция 4 В стадия (С3). Милиарный туберкулез легких. Ребенок умер в возрасте 5 лет 8 месяцев. Ребенок из неблагополучной семьи. Обследовался нерегулярно. Причина смерти: Болезнь, вызванная ВИЧ, с проявлениями микобактериальной инфекции (B 20.0). Ребенок был вакцинирован БЦЖ 14.01.2008 г. Корреляцию между летальным исходом умершего ребенка и проведением ему вакцинации БЦЖ не представляется возможным в связи с невозможностью выявления закономерности на основании единичного случая.
Заключение
Таким образом, количество пациентов, рожденных естественным путем (44 %), близко к числу пациентов, рожденных путем кесарева сечения (56 %). При этом матери всех детей, рожденных естественным путем, получали АРВП во время беременности. Возможность ведения родов у ВИЧ-инициированной женщины естественным путем говорит о наличии у нее ВН менее 1000 коп РНК/мл. Данные факты свидетельствуют о высокой эффективности применения АРВП во время беременности, как одного из этапов комплексной профилактики вертикального пути передачи ВИЧ.
В абсолютном большинстве случаев у 81 % обследованных имела место трехэтапная профилактика ВИЧ-инфекции. Учитывая, что у 100 % пациентов отсутствовали клинико- лабораторные данные, подтверждающие реализацию ВИЧ, можно говорить о высоком результате применения комплексной профилактики ВИЧ-инфекции.
У детей, перешедших в статус ВИЧ- инфицированных, среди нозологических форм преобладал туберкулез внутригрудных лимфоузлов, активных бактериовыделителей выявлено не было. Никому из заболевших в 2012–2013 гг. детей вакцинация БЦЖ не проводилась. Все дети имели неблагоприятный социальный анамнез. Средний возраст к моменту постановки диагноза туберкулез составил 7 лет. По принадлежности к полу заболевших детей закономерность не выявлена. Более половины детей (62,5 %) на момент постановки диагноза туберкулез имели 3 стадию ВИЧ-инфекции, в специфической антиретровирусной терапии не нуждались.
Учитывая все аспекты рассмотренных выше вопросов, нами была определена последовательность мероприятий для раннего выявления и предупреждения распространения туберкулеза среди ВИЧ-инфицированных детей:
- усилить противоэпидемическую работу с контактными лицами, выявление источников инфекции;
- проведение регулярных обследований на туберкулез ВИЧ-инфицированных детей;
- усиление взаимодействия амбулаторно-поликлинического звена и специализированных учреждений, обеспечивающих диспансерное наблюдение за лицами с сочетанной патологией;
- привлечение органов опеки и попечительства для обеспечения диспансерного наблюдения;
- обеспечение приверженности терапии детей с сочетанной патологией ВИЧ+туберкулез.
Библиографическая ссылка
Иванова Е.Н., Жирнов В.А., Владимирова Ю.В. РЕБЕНОК И ВИЧ - ИНФЕКЦИЯ: ДВЕ ТОЧКИ ОТСЧЕТА // Современные проблемы науки и образования. 2016. № 3. ;URL: https://science-education.ru/ru/article/view?id=24552 (дата обращения: 17.05.2026).



