Сердечно-сосудистая заболеваемость и смертность нарастает с возрастом. Старение популяции как демографическая тенденция ставит перед обществом много социальных и медицинских проблем. Основным и самым частым осложнением ИБС у пожилых является развитие острого коронарного синдрома (ОКС), объединяющий такие клинические состояния, как инфаркт миокарда (ИМ) и нестабильная стенокардия (НС).
Имеющаяся в настоящее время доказательная база лечебных подходов при ОКС основана на результатах исследований лиц, в основном до 60 лет с недостаточным количеством наблюдений за пожилыми больными, в связи с тем, что эти методы лечения не проводят из-за боязни риска возникновения осложнений и переносимости процедур. Подобная ситуация подводит к необходимости изучения особенностей ОКС и лечебных вмешательств у группы пациентов пожилого и старческого возраста.
Пожилые пациенты практически всегда отягощены коморбидной патологией. В среднем у одного больного в возрасте 60–70 г. диагностируют 2–3 самостоятельных заболевания, после 75 – уже 4–6. Пациенты старшей возрастной группы часто имеют атипичное течение ОКС, которое может протекать малосимптомно, чаще имеют безболевые формы инфаркта миокарда. В исследовании NRMI (National Registry of Myocardical Infarction) боль в груди при ОКС с подъемом сегмента ST наблюдали в 89,9 % случаев у пациентов в возрасте менее 65 лет, а в более пожилом возрасте в 56,8 % [8, с. 5]. При этом эквивалентом боли у них являются приступы одышки, аритмии. Триггерами возникновения ОКС у пожилых являются инфекционные заболевания, в частности ОРВИ, или обострение хронических соматических заболеваний, приводящие к дестабилизации ИБС, а также отказ от медикаментозной терапии [7, с. 67]. Стертость, атипичность болевого синдрома, маскировка ОКС под обострение хронического соматического заболевания являются причиной поздней госпитализации больных. Течение ОКС у лиц пожилого и старческого возраста может часто сопровождаться острой сердечной недостаточностью (отек легких, кардиогенный шок) – Killip более 1 класса, нарушениями сердечного ритма, тромбоэмболическими осложнениями, динамическими нарушениями мозгового кровообращения, психозами. Полиморбидный фон пациента с ОКС утяжеляет течение и прогноз заболевания [3, с. 16].
Цель исследования: изучить особенности течения ОКС и оценить результаты экстренного стентирования коронарных артерий у пациентов пожилого и старческого возраста.
Материалы и методы. Исследование основано на ретроспективном анализе 700 историй болезни пациентов, находившихся на лечении в отделении неотложной кардиологии Республиканской клинической больницы им. Н.А. Семашко с диагнозом ИБС, осложненные острым коронарным синдромом.
Результаты и их обсуждение. Ретроспективный анализ свидетельствует о следующем: в возрасте 65–74 г. соотношение мужчин и женщин примерно равное, в возрасте старше 75 лет преобладают пациенты женского пола 71–29 %, что связано в основном с демографическими тенденциями в общей популяции.
Частота встречаемости атипичного течения, безболевого ОКС (с эквивалентами болей) с возрастом имела тенденцию к нарастанию – 7 человек (1,4 %) в группе младше 65 лет, 8 человек (3,7 %) в группе 65–74 г., 9 человек (4 %) в группе старше 75 лет. В группе возрастных пациентов, в связи с вышесказанным, имеет место позднее обращение за медицинской помощью, затруднительная дифференциальная диагностика на догоспитальном этапе, что является причиной отсроченной госпитализации указанной группы лиц.
Задержка оказания специализированной помощи ухудшает исход ОКС и снижает эффективность комплекса терапевтических мероприятий, учитывая связь «продолжительность ишемии миокарда – появление и объем некроза миокарда» (табл.1).
Таблица 1
Исходы ОКС в зависимости от возраста пациентов
|
Показатели |
Частота встречаемости, % |
||
|
до 65 лет |
65–74 года |
75 лет и более |
|
|
ИМ |
43 |
41,4 |
53,5 |
|
Q-ИМ |
25 |
20,7 |
23 |
|
Не Q -ИМ |
11 |
10,8 |
15,7 |
|
Повторный ИМ |
7 |
9,9 |
14,8 |
|
Нестабильная стенокардия |
40,7 |
51,4 |
52 |
Так, в группе пациентов старше 75 лет наблюдали наибольшую частоту развития инфаркта миокарда, в основном за счет повторного и не Q-ИМ. Несмотря на преобладание частоты ОКС без пST у пожилых пациентов и меньшую частоту Q-ИМ у них значимо увеличивается количество осложнений и летальных исходов, причиной которых являются возрастные изменения – очаговые или диффузные процессы в миокарде и дисфункция сердца, приобретенные к этому возрасту. Вышеуказанное дает большую частоту риска летального исхода при ОКС по прогностической шкале GRACЕ, ОСН по классификации Killip более 1 класса – ОЛЖН, кардиогенного шока (рис.1). В наших исследованиях стационарная летальность общая и досуточная от ОКС составила: 4 и 2 % у лиц моложе 65 лет; 6 и 3 % от 65 до 75 лет; 9 и 5 % старше 75 лет.

Рис. 1. Осложнения ОКС в разных возрастных группах
Ухудшение прогноза заболевания у пожилых больных имеет морфологическую основу в виде большей выраженности коронаросклероза у пожилых больных, как в количестве пораженных сосудистых бассейнов, так и протяженности сосудистого поражения, большем ремоделировании сердца, большей частоте коморбидной фоновой патологии (рис. 1,2).
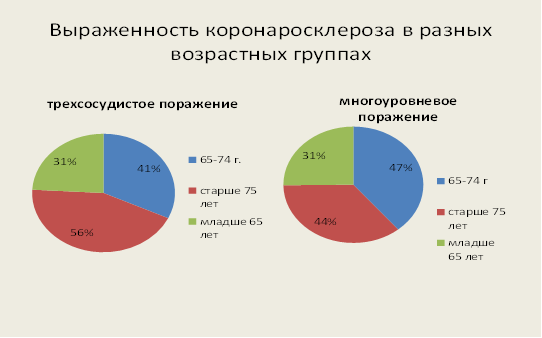
Рис. 2. Выраженность коронаросклероза в разных возрастных группах
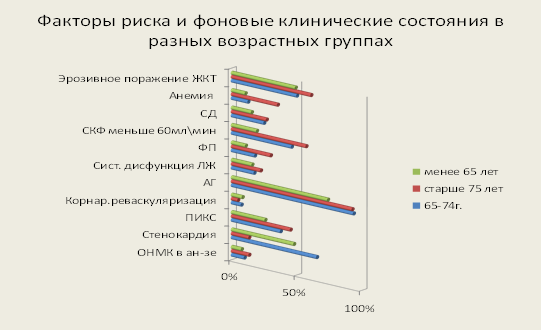
Рис. 3. Факторы риска и фоновые клинические состояния в разных возрастных группах
Как известно, высокий риск смерти и ССО диктует необходимость более радикального подхода в лечении пациентов ОКС, использования инвазивных вмешательств, следовательно, последние особенно необходимы для спасения в группе пожилых пациентов. Проведение экстренной реваскуляризации у пациентов с острым коронарным синдромом представлено в табл. 2.
Таблица 2
Реваскуляризация у пациентов с ОКС
|
Показатели |
Частота встречаемости, % |
|||
|
возраст до 65 лет |
возраст 65-74г |
75 лет и более |
||
|
ТЛТ |
10,6 |
9,4 |
4,9 |
|
|
Эффективный тромболизис (от общего числа ТЛТ) |
64 |
65 |
100 |
|
|
КАГ |
52 |
44,3 |
24 |
|
|
Экстренное стентирование |
23 (44 % из числа КАГ) |
16 (36 % из числа КАГ) |
9,4 (39 % от проведенных КАГ) |
|
В виду меньшего количества ОКС пST, позднего обращения за помощью и в виду самого факта возраста пожилым проводится реже тромболитической терапии (ТЛТ), однако эффективность тромболизиса в группе лиц старше 75 лет была самой высокой при оценке по клинической и ЭКГ-динамике (100 %). Число случаев коронароангиографии (КАГ) также у пожилых меньше в силу большей частоты почечной дисфункции, доля экстренных реваскуляризаций в виде чрескожного вмешательства, стентирования коронарных сосудов в случаях проведения КАГ не отличалась от аналогичной в других группах.
Анализ летальности представлен в табл. 3:
летальность ожидаемо увеличивается с возрастом, однако проведение ЧКВ, инвазивной реваскуляризации снижает летальность в 2,4 раза в возрастной группе 65–74 года
Таблица 3
Госпитальная летальность
|
Возраст, лет |
Общее кол-во больных, n |
Лет-ть общая |
ЧКВ, n |
Лет-ть в группе ЧКВ |
без ЧКВ, n |
Лет-ть в группе без ЧКВ |
|||
|
n |
% |
n |
% |
n |
% |
||||
|
<65 |
481 |
12 |
2,5 |
112 |
4 |
3,57 |
363 |
8 |
0,02 |
|
65-74 |
213 |
12 |
5,6 |
354 |
4 |
11 |
178 |
8 |
4,5 |
|
≥ 75 |
224 |
21 |
9,3 |
22 |
2 |
9,09 |
202 |
19 |
9,4 |
В современных рекомендациях по ведению пациентов с ОКС стандарт лекарственной терапии включает два антитромбоцитарных препарата, антикоагулянт, бета-адреноблокатор (БАБ), статин, нитрат, по определенным показаниям назначаются ингибитор ангиотензин-превращающего фермента (и АПФ), антиаритмический препарат, антагонист минералокортикоидных рецепторов, ингибитор протонной помпы.
По данным анализа лекарственной терапии, у пожилых пациентов в меньшем объеме назначались БАБ, что связано с нарушениями проводимости сердца у данной категории лиц (синусовая и АВ дисфункции), в большей степени назначались нитраты, что связано с большей частотой сердечной недостаточности и низким резервом коронарного русла при расширении физического режима, в большей степени назначались ИПП с учетом высокого риска кровотечения, эрозивных процессов в ЖКТ.
Выводы:
1. ОКС у пожилых больных часто протекает атипично, что является причиной позднего оказания специализированной помощи. Необходимо проявлять настороженность на предмет ОКС при любом ухудшении состояния возрастного больного.
2. ОКС в группе пожилых лиц протекает тяжелее, количество летальных исходов и осложнений выше, в связи с чем экстренная реваскуляризация (ТЛТ, ЧКВ) проводится реже, чем у лиц моложе 65 лет. Позитивный эффект ранней реваскуляризации коронарных сосудов у возрастных пациентов обосновывает применение инвазивной терапии у этой группы пациентов.
3. У пожилых больных в полной мере имеется полиморбидная патология, ухудшающая течение ОКС, приводящая к осложнениям проводимой терапии, являющаяся причиной полипрагмазии. С учетом сказанного, требуется тщательная коррекция доз фармакологических препаратов.
Библиографическая ссылка
Содномова Л.Б., Бутуханова И.С. ПРОБЛЕМЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ ОСТРОГО КОРОНАРНОГО СИНДРОМА В ПОЖИЛОМ И СТАРЧЕСКОМ ВОЗРАСТЕ // Современные проблемы науки и образования. 2016. № 3. ;URL: https://science-education.ru/ru/article/view?id=24455 (дата обращения: 17.05.2026).



