Острый панкреатит — одна из важнейших проблем неотложной амбулаторной хирургии, что подтверждается как неуклонным ростом заболеваемости, так и неудовлетворительными результатами лечения [9,8,7,5]. Общая летальность на протяжении ряда лет составляет 4-12%, послеоперационная при панкреонекрозе и его осложнениях колеблется в границах 10-75%, в зависимости от формы заболевания и характера оперативного вмешательства [7,11]. «Пик» летальности при острых деструктивных панкреатитах приходится на момент развития гнойных осложнений и составляет 70% от общей летальности при этой патологии. [10,13 ]. В отношении принципов дифференцированного хирургического лечения панкреонекроза и его гнойно-септических осложнений имеются принципиальные различия. Они касаются оптимальных сроков оперативного вмешательства, доступов, видов операций на поджелудочной железе, желчевыводящей системе, способов дренирующих операций забрюшинного пространства и брюшной полости [6,5,12]. Применяемые в последние годы рядом авторов [4]. Широкие оментобурсостомии позволяют улучшить результаты лечения при деструктивных формах панкреатита, однако и они не лишены ряда недостатков [1,2].
Цель исследования
Целью настоящей работы явилось улучшение результатов хирургического лечения больных осложненным инфицированным панкреонекрозом путем совершенствования операционных доступов и способов дренирования.
Материал и методы исследования
С 1993 в хирургических отделениях БУЗ УР «ГКБ №6 МЗ УР» г. Ижевска находились на лечении 4072 больных острым панкреатитом, из них оперированы в разные сроки, в том числе по поводу инфицированного панкреонекроза, некроза парапанкреатической клетчатки и флегмоны забрюшинного пространства 153. В группу сравнения вошли 44 больных, которым проведены традиционные оперативные вмешательства. Средний возраст больных составил 46,77±14,52 лет. Старше 60 лет – 18 пациентов (40,90%). Мужчин было 34 (77,27%), женщин – 10 (22,72%). В комплекс лечения других 109 пациентов (основная группа) были включены оригинальные методики дренирующих операций. Средний возраст больных составил 49,09±15,45 лет. Старше 60 лет – 35 пациентов (32,11%). Мужчин было 68 (62,38%), женщин – 41 (37,62%).
С целью в минимальные сроки установить диагноз и выбрать оптимальное время и объем оперативного вмешательств выполняли срочную эндоскопию, эхографию, рентгенологические и специальные методы исследования. Согласно клинических и лабораторных данных по степени тяжести все больных были разбиты на три группы: средней тяжести — 21 (13,72%); тяжелой — 90 (58,82%); крайне тяжеленной — 42 (27,45%). Независимо от данных лабораторных исследований, формы некроза состояние больных с некрозом парапанкреатической, забрюшинной клетчаток и разлитым ферментативным перитонитом оценивали как тяжелое либо крайне тяжелое. Больные группы сравнения и основной группы по полу, возрасту, тяжести состояния, форме панкреонекроза и распространенности — были сопоставимы. Таб. №1.
Предоперационная подготовка больных с тяжелыми нарушениями гомеостаза проводилась при участии анестезиолога-реаниматолога. Консервативная терапия обязательно включала базисный лечебный комплекс (голод, введение зонда в желудок, местная гипотермия, спазмолитики, инфузионная терапия с форсированным диурезом, антисекреторные и антиферментные препараты) и дополнялась этиопатогенетическим и специализированным лечебным комплексом. После сбора, проверки, группировки и сводки материала проведена его статистическая обработка с использованием компьютерной программы STATISTICA 6.0. Математический аппарат включал традиционные методики: вычисление относительных (Р) и средних величин (М) с определением их ошибок (±m). Оценка достоверности различий показателей и средних проводилась с использованием как параметрических (критерий Стьюдента t), так и непараметрических критериев. Пороговый уровень статистической значимости ρ принят <0.05.
Таблица 1
Сравнительная характеристика групп больных инфицированным панкреонекрозом
|
Показатели |
Группа сравнения (n =44) |
Группа Основная (n =109) |
||||
|
М+м |
М+м |
t,d (ср) |
Р (ср) |
|||
|
Средний возраст (год) |
46,77 ±14,52 |
49,09± 15,45 |
0,854 |
р>0,05 |
||
|
Мужчины |
34 (77,27%) |
68 (62,38%) |
1.775 |
p>0.05 |
||
|
Женщины |
10 (22,72%) |
41 (37,62%) |
1,775 |
p>0,05 |
||
|
Этиология |
ЖКБ |
10 (22,72 %) |
11 (10,09 %) |
2,071 |
p <0,05 |
|
|
Алкоголизм |
12 (27,27%) |
20 (18,35%) |
1,227 |
p >0,05 |
||
|
Травма |
1 (2,27 %) |
6 (5,5 %) |
0,862 |
p >0,05 |
||
|
не уст-на |
12 (27,27%) |
48 (44,04 %) |
1,933 |
p >0,05 |
||
|
Диета |
9 (20,46%) |
24 (22,02%) |
0,212 |
p >0,05 |
||
|
Сопутств. Заболевания |
26 (59,09%) |
64 (58,71%) |
0,042 |
p>0,05 |
||
|
Лейкоциты при поступлении. (*10^9/л) |
15,11± 4,55 |
13,54± 4,50 |
2,605 |
p <0,05 |
||
|
Температура тела. (°C) |
37,38± 0,816 |
37,29± 0,99 |
1,162 |
p >0,05 |
||
|
ЛИИ при поступлении. (Ед) |
5,60 ±0,10 |
6,52 ±0,83 |
0,448 |
p >0,05 |
||
|
МСМ. (%) |
0,478± 0,380 |
0,480 ±0,06 |
0,042 |
p >0,05 |
||
|
ГПИ при поступлении |
14,56 ±3,57 |
17,91 ± 3,07 |
1,924 |
p <0,05 |
||
|
Общий билирубин. (ммоль/л) |
24,58±5,49 |
34,14±6,08 |
2,7 |
p <0,01 |
||
|
Мочевина крови. (ммоль/л) |
7,56±1,85 |
6,83±0,80 |
3,815 |
p <0,01 |
||
|
Сроки поступления в стационар с начала заболевания: (сутки) |
первые сутки |
22 |
54 |
0,051 |
p >0,05 |
|
|
до 3-х суток |
11 |
32 |
0,54 |
p >0,05 |
||
|
до 5-ти суток |
6 |
12 |
0,454 |
p >0,05 |
||
|
более 5-ти суток |
5 |
11 |
0,231 |
p >0,05 |
||
|
Летальность |
10 (22,72%) |
10 (9,70%) |
2,49 |
p <0,05 |
||
Различия между группой сравнения и основной группой достоверны при р<0.05, или не достоверны при p>0,05
Результаты исследования и их обсуждение
Результаты лечения больных в группе сравнения были неудовлетворительные — умерли 10 пациентов (22,72%). У больных с ограниченностью процесса только в железе летальных исходы были при геморрагический форме - 2 (22.22%) и смешенный - 2 (33.33%). При осложнении панкреатита некрозом парапанкреатической клетчатки из 12 пациентов умерли 4 (33.33%), причем смерти были при всех формах некроза железы: жировой — 14.28%, геморрагический — 50%, смешанный — 100%. Наибольшая летальность — 66.67% наблюдалась у больных с распространением некроза по всей забрюшинной клетчатке, причем при геморрагической форме — 100%. Ретроспективный анализ показал, что общепринятая терапия с применением традиционных оперативных вмешательств не препятствовала генерализации гнойной инфекции при поражении парапанкреатической и забрюшинной клетчаток, что в 52,29% от всех вмешательств в группе сравнения явилось показанием к экстренной операции.
С 1993 года в клинике общей хирургии ГБОУ ВПО ИГМА у больных с инфицированным панкреонекрозом выполняется оперативные вмешательства, предусматривающие мобилизацию поджелудочной железы из забрюшинного пространства, дренирование желчевыводящих путей, локальную гипотермию, открытую расширенную оментобурсопанкреатостомию (рац. предл. № 701 от 2.02.2001) с регулярными последующими плановыми панкреосеквестрэктомиями и санациями полости малой сальниковой сумки, дренирование отделов ретропанкреатической клетчатки модифицированным дренажем (рац. предл. № 601 от 2.02.2001) с применением инструмента собственной конструкции (рац. предл. № 301 от 2.02.2001).
При сравнении результатов лечения в основной группе и группе сравнения установлено, что предложенные нами методики в комплексе с консервативной общепринятой терапией способствовали более раннему восстановлению или нормализации жизненноважных функций организма. Различным оказалось влияние собственных методик и общепринятой терапии при инфицированном панкреонекрозе, с некрозом парапанкреатической клетчатки и флегмоной забрюшинного пространства на показатели эндотоксикоза в группах. Рисунок №1,2,3,4. При сопоставлении динамики ЛИИ в группах, установлено, что исходные показатели в основной группе и группе сравнения не имели достоверных (p>0,05) отличий. Снижение показателей (p<0,05) ЛИИ с приходом их к норме наблюдалось на 14-е сутки только в исследуемой группе. МСМ в группах были исходно высокие, не отличались и превышали верхнюю границу нормы в 4-5 раз. В исследуемой группе МСМ постепенно достоверно (p<0,05), t.d =2.07 снижались уже к 3-м и 5-м суткам, постепенно приближались к верхней границе нормы и были ниже, чем в группе сравнения на момент выписки. При анализе ГПИ установлено, что в исследуемой группе на 5-е, 7-е сутки наблюдалось резкое снижение его с нормализацией к 14-м суткам. В группе сравнения наблюдалось медленное снижение ГПИ с 5-х суток, который оставался выше нормы к 14-м суткам. Наиболее высокие исходные цифры билирубина были в основной группе (34,14 + 6,08), что было достоверно выше (t,d – 2,7; p<0,01), чем в группе сравнения. На 5-е сутки билирубин приходил к норме и оставался таковым до выписки.
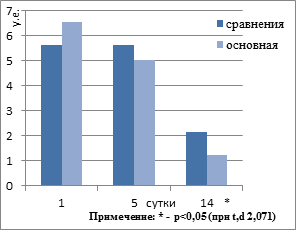
Рис. 1. Динамика ЛИИ в группах.*
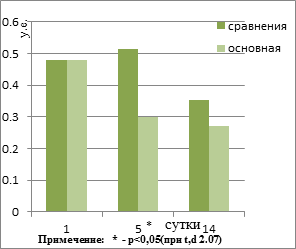
Рис. 2. Динамика МСМ в группах.*
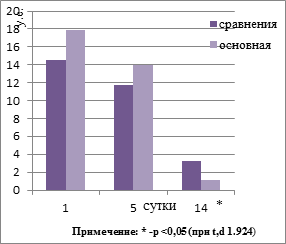
Рис. 3. Динамика ГПИ в группах.
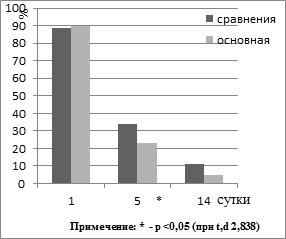
Рис. 4. Динамика высеваемости микроорганизмов из раны в разные сроки.
Нами проведен мониторинг высеваемости микроорганизмов из брюшной полости в группах в сроки с момента операции до 2-х недель. При посеве на бактериальные среды содержимого из брюшной полости на момент первой операции отсутствие роста микрофлоры, отмечено у 11,36% больных в группе сравнения, у 10,09% - основной группы. Наиболее часто в группе сравнения и основной группе высевались штаммы кишечной палочки - 43,1% (t.d – 5,457; p<0,01) и 26,6% (t,d – 3,712; p<0,01) соответственно. Высеваемая микрофлора из операционной раны на момент первой операции не отличалась в основной группе и группе сравнения. Во всех группах проводилась противомикробная терапия с учетом чувствительности к высеваемым микроорганизмам. При этом в группах в течение 2-х недель в группах менялся не только микробный пейзаж, но и частота обнаружения микроорганизмов. Так наиболее часто высеваемое сочетание микроорганизмов St. Aureus + Enterococcus прекращали высеваться в группах к концу первой недели (4е - 5е сутки) и в последующие сроки, а E. Coli + Enterococcus на 8е – 14е сутки. Не выявлено достоверных отличий в динамике высеваемости других микроорганизмов в группах в сроки с конца 1-й и на протяжении 2-й недели.
Принципиальным, на наш взгляд, является следующий момент. На 8-14 сутки микроорганизмы из брюшной полости в группе сравнения высевались в 11,34% случаев, а в основной в 4,58% (р>0,05). Если учесть, что на момент первой операции отсутствие роста микроорганизмов при посеве из брюшной полости наблюдалось в группе сравнения в 11,36%, к концу первой недели в 4,54%, а в основной соответственно в 10,09%, и 40,37% (р<0,01), можно сделать заключение, что оперативные вмешательства в основной группе способствовали в более ранние сроки очищению раны по сравнению с группой сравнения. Достоверность различий полученных данных меж группами свидетельствует о том, что открытая расширенная оментобурсопанкреатостомия способствует быстрейшему “очищению” брюшной полости, парапанкреатической клетчатки и забрюшинной клетчатки от инфекции, а результаты бак. посевов могут являться критериями окончания их санаций.
При локализации процесса только в поджелудочной железе у больных с жировым, геморрагическим и смешанным некрозом, летальные исходы были только в группе сравнения. При осложнении панкреатита некрозом парапанкреатической клетчатки летальность в основной группе была на 29,25% достоверно ниже (p<0,05), чем в группе сравнения. Среди самых тяжелых больных с распространением процесса на парапанкреатическую и забрюшинную клетчатки, собственные методики, в частности ОРОБПС с применением вариантов дренирования, в том числе и через поясничную область, дали наиболее хорошие результаты: достигнуто достоверное снижение летальности с 66,67% в группе сравнения, до 20,51% (p<0,05) в основной группе. При геморрагическом панкреонекрозе она снизилась на 80%. Таким образом, лучшие результаты лечения получены в исследуемой группе и неудовлетворительные в группе сравнения.
Включение в комплекс лечения больных панкреонекрозом и его осложнениями собственных методик привело к увеличению средней длительности пребывания на койке после операции с 34 до 54 дней. Однако это объясняется высокой летальностью в ближайшем послеоперационном периоде у больных в группе сравнения.
Ретроспективный анализ показал, что общепринятая терапия с применением традиционных оперативных вмешательств, не препятствовала генерализации гнойной инфекции при поражении парапанкреатической и забрюшинной клетчатки. Общее количество релапаротомий в группе сравнения 109, в основной группе - 132. На каждого больного в группе сравнения приходилось в среднем 2,5 повторные операции, в основной группе 1,2 операции, т.е. в 2 раза меньше (t,d – 16,14; p<0,01). Количество плановых санаций брюшной полости на одного больного в группе сравнения в 2 раза превышало количество санаций в основной группе.
Количество экстренных релапаротомий по причине гнойных осложнений со стороны брюшной полости в основной группе на одного больного в 2,43 раза меньше, чем в группе сравнения. В основной группе среди осложнений отсутствовали свищи ЖКТ, которые наблюдались в группе сравнения в 6 случаях. Высокая степень достоверности (p<0,01), показателей между группами по количеству повторных вмешательств и их причинам свидетельствуют о правильности и необходимости применения собственных методик.
Отдаленные результаты изучены у 77 (57.89%) больных из 133 выписанных в сроки от 1-го года до 9 лет. Удовлетворительно чувствуют себя в группе сравнения - 11(61,11%) из 18 обследованных, в основной - 42 (71,19%) из 59 обследованных. В разные сроки оперированы в плановом порядке по поводу грыж передней брюшной стенки 6 человек, причем 4 - после ОРОБПС.
Анализ результатов лечения в группе сравнения и основной группе с учетом жалоб больных, объективных данных, биохимических исследований, показателей токсичности крови, результатов специальных методов исследования, анализа осложнений в послеоперационном периоде и причин летальных исходов свидетельствует об эффективности собственных методик в лечении больных с крайне тяжеленной патологией — панкреонекрозом и его грозными осложнениями.
Применение собственных методик позволило снизить в основной группе, по отношению к группе сравнения, послеоперационные осложнения в 2,6 раза послеоперационную летальность в основной группе с 22,72% до 9,17 %, в группе сравнения, причем среди самых тяжелых больных с поражением парапанкреатической и забрюшинной клетчаток с 66,67 % до 20,51 % (р<0,05).
Выводы:
1. Включение в комплекс лечения больных с инфицированным панкреонекрозом и его гнойными осложнениями открытой расширенной оментопанкреатобурсостомии с вариантами дренирования забрюшинной и парапанкреатической клетчаток способствовало более раннему восстановлению и нормализации жизненно важных функций организма, позволило в более ранние сроки получить положительную динамику показателей эндогенной интоксикации.
2. Применение собственных методик дренирующих операций при панкреонекрозе и его осложнениях, позволило достоверно снизить общее количество релапаротомий исключить возникновение кишечных свищей. Количество экстренных релапаротомий по причине гнойных осложнений со стороны брюшной полости, парапанкреатической и забрюшинной клетчатки уменьшилось в 2,5 раза.
3. Открытая расширенная оментобурсопанкреатостомия с вариантами дренирования способствует быстрейшему «очищению» парапанкреатической и забрюшинной клетчаток, брюшной полости от инфекции, а результаты бактериальных посевов могут являться критериями окончания их санаций.
4. Использование в комплексном лечении больных с инфицированным панкреонекрозом, некрозом парапанкреатической клетчатки и флегмоной забрюшинного пространства открытой расширенной оментобурсопанкреатостомии с вариантами дренирования забрюшинной и парапанкреатической клетчаток позволило снизить в основной группе, по отношению к группе сравнения послеоперационную летальность с 22,72% до 9,17 %, причем среди самых тяжелых больных с поражением парапанкреатической и забрюшинной клетчаток с 66,67 % до 20,51 % (р<0,05) соответственно.
Библиографическая ссылка
Пушкарев В.П., Лекомцев Б.А., Бабаев Д.А. 20 ЛЕТНЫЙ ОПЫТ ЛЕЧЕНИЯ ПАНКРЕОНЕКРОЗА И ЕГО ОСЛОЖНЕНИЙ // Современные проблемы науки и образования. 2015. № 6. ;URL: https://science-education.ru/ru/article/view?id=23679 (дата обращения: 16.05.2026).



