Планирование оперативного вмешательства является важным и неотъемлемым этапом в травматологии и ортопедии, который позволяет акцентировать внимание на особенностях клинического случая, выявить возможные проблемы во время проведения операции. На этом этапе возможно проведение оценки имеющихся изменений костно-мышечной системы, определение этапов операции, выбор необходимого имплантата.
На сегодняшний день ведущим способом диагностики подавляющего большинства заболеваний костей скелета является рентгенография [1; 4]. Исследование это достаточно рутинно и заключается, в стандартном варианте, в выполнении рентгеновских снимков интересующей зоны скелета в двух проекциях: прямой и боковой [9]. Однако, несмотря на простоту и скорость выполнения данного исследования, ему присущи и некоторые недостатки: стандартное рентгенографическое аналоговое изображение не дает всей полноты пространственного расположения костных фрагментов [3; 6; 10], так как является плоскостным, двухмерным, не дает понятия о «глубине» изучаемой области скелета. По шкале трехмерных координат, где X – ширина, Y – высота, а Z – глубина объекта, рентгенографический снимок способен дать информацию только по шкалам X и Y. С помощью подобных двухмерных рентгенограмм невозможно полноценно создать, визуализировать и спрогнозировать этапы предстоящего оперативного лечения. Особое внимание следует обратить на технику проведения рентгенографии: снимки требуется выполнять в строго определенных проекциях. К сожалению, данное требование по ряду причин часто не выполняется и в результате оборачивается некачественными, неинформативными снимками, непригодными для применения существующих методик планирования: проведения измерений, использования накладных шаблонов имплантатов.
Таким образом, несмотря на давность существования и рутинность применения классического рентгенологического метода, сохраняется его некоторая несостоятельность применительно к пространственной визуализации костных структур, что требует применения иных методов исследования.
Ближайшим к классической рентгенографии и более новым методом исследования является компьютерная томография (КТ) [2]. Трехмерная реконструкция компьютерных томограмм дополнила диагностику и планирование ортопедических вмешательств со способностью обеспечивать высококачественное цифровое изображение костной системы [7]. Однако, несмотря на высокую информативность компьютерной томографии, результат исследования, даже с учетом трехмерной реконструкции изображения, представляется конечному пользователю – хирургу - в виде статичного изображения, не позволяющего производить какие-либо изменения и манипуляции с ним. Таким образом, возникла необходимость в новых инструментах и методологических подходах для эффективной обработки и интерпретации получаемых данных как предоперационно, так и во время операции.
Как видно, лидирующим методом в диагностике скелетной травмы и заболеваний опорно-двигательного аппарата до сих пор остается классическая рентгенография, информативность которой не всегда достаточна для полноценной интерпретации пространственных изменений травмированной области. Недостатки рентгенологической визуализации компенсируются применением более совершенной компьютерной томографии с трехмерной реконструкцией, однако в функции данного метода исследования также не предусмотрена возможность проведения предоперационного планирования с прецизионным определением этапов операции и подбором подходящего пациенту имплантата.
Цель исследования
Целью данного исследования явилась разработка методологии проведения предоперационного планирования у пациентов с травмами и посттравматическими деформациями костной системы с учетом индивидуальных особенностей изменений опорно-двигательного аппарата, расчет необходимых параметров коррекции деформации (при ее наличии), выбор подходящего имплантата и правильного его расположения и составление на данной основе полноценного плана для прецизионного проведения оперативного вмешательства.
Материалы и методы
Для проведения работы были использованы данные мультиспиральной рентгеновской компьютерной томографии (МСКТ) пациентов с переломами костей конечностей и посттравматическими деформациями костной системы. Также использовались трехмерные виртуальные модели имплантатов, полученные посредством трехмерного сканирования. Обработка компьютерных данных проводилась на персональном компьютере с применением программного обеспечения для трехмерного моделирования.
Проводилась компьютерная томография конечности в соответствии с особым протоколом, позволяющим получать томограммы высокого разрешения и необходимой локализации для последующего построения высокоточной трехмерной модели. Выполнялись снимки как заинтересованной, так и контралатеральной, здоровой конечности (с учетом отсутствия анамнеза о перенесенной травме или заболевания костной системы данной области), причем снимки выполнялись с захватом обоих суставных концов кости. На полученных таким образом снимках МСКТ в электронном формате на персональном компьютере при помощи специализированного программного обеспечения выделялась заинтересованная область перелома кости или ее деформации, которая затем преобразовывалась в трехмерную виртуальную модель. Полученные таким образом данные загружались в программу-редактор трехмерных данных, в которой производились дальнейшие манипуляции с объектом. Выделялась зона деформации, с различных точек обзора оценивались взаимоотношения с окружающими костными структурами. На основе полученной информации определялась необходимая коррекция отломков или плоскость проведения остеотомии, которая выполнялась на модели виртуально с устранением смещения. Измерялась величина необходимой коррекции в определенных плоскостях.
В качестве «шаблона» использовалась зеркально обращенная в саггитальной плоскости модель идентичной зоны контралатеральной конечности, относительно которой выполнялось исправление деформации. Возможность использования трехмерной модели кости противоположной конечности обусловлена высокой корреляцией строения схожих лево- и правосторонних анатомических структур [8]. Модель здоровой кости наслаивалась на модель пострадавшей костной структуры таким образом, чтобы обеспечить максимальное совпадение точек изображения, не затронутых деформацией, начиная от неповрежденного суставного конца. На сформированное таким образом трехмерное изображение травмированной кости после проведенной коррекции накладывалась виртуальная модель имплантата, производилось корректное его расположение, выявлялось правильное направление и углы введения винтов, измерялась их длина. При отсутствии трехмерной модели необходимой пластины - производились абсолютные геометрические расчеты размеров необходимого имплантата. На основе полученных в результате вышеописанных действий данных составлялся протокол, который размещался в операционной.
Результаты и обсуждение
С применением вышеописанной методики в травматологическом отделении ФГБУЗ «Центральная клиническая больница Российской академии наук», на базе кафедры травматологии и ортопедии ГБОУ ДПО «РМАПО», с сентября 2013 года по август 2015 года прооперирован 71 пациент с переломами и посттравматическими деформациями костей конечностей (44 мужчины, 27 женщин). Средний возраст пациентов составил 41,6 года (от 20 до 73 лет). Распределение пациентов по локализации изменений костной системы: 32 пациента имели переломы и посттравматические деформации костей предплечья, 19 пациентов - костей кисти, 8 - большеберцовой кости, 5 - бедренной кости, 3 - пяточной кости, 3 - плечевой кости, у 1 пациента имелась остеобластокластома лучевой кости.
Клинический пример
Пациентка П., 64 лет, около 2 лет до обращения перенесла перелом дистальных метаэпифизов обеих костей левого предплечья, получала консервативное лечение, однако после снятия иммобилизации отмечалась деформация в области лучезапястного сустава, ограничение движений и боли в нем. Проводились неоднократные курсы реабилитационных мероприятий без положительного эффекта.
Проведено предоперационное планирование с применением трехмерной компьютерной реконструкции и моделирования, с использованием трехмерной модели аналогичной области контралатеральной конечности выполнены расчеты необходимой коррекции: определена необходимая плоскость проведения остеотомии обеих костей предплечья, зона корректного расположения имплантата, его размер, направление, количество и размер необходимых для фиксации винтов (рис. 1–3). Учитывая деформацию обеих костей предплечья, принято решение о проведении костной аутопластики: при выполнении укорачивающей остеотомии локтевой кости полученный костный фрагмент был перемещен в дефект лучевой кости, которой требовалось удлинение. Таким образом была достигнута одномоментная коррекция длины обеих костей предплечья (рис. 4). Составлен протокол операции.
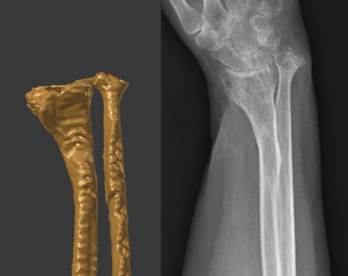
Рис. 1. Пациентка П., 64 года. Соответствие полученной трехмерной модели костей левого предплечья (слева) предоперационной рентгенограмме данной зоны (справа)

Рис. 2. Пациентка П., 64 года. Наложение трехмерных моделей травмированной (красной) и контралатеральной (зеленой) конечностей для определения зоны деформации костей предплечья

Рис. 3. Пациентка П., 64 года. Виртуальная репозиция отломков травмированной лучевой кости относительно модели кости здоровой конечности
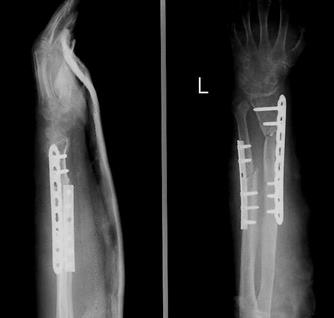
Рис. 4. Пациентка П., 64 года. Послеоперационные рентгенограммы левого предплечья
В процессе оперативных вмешательств уровень и плоскость проведения остеотомии, расположение имплантата, угол и направление введения винтов были выполнены согласно проведенным расчетам. На каждого пациента был заранее подготовлен набор металлофиксаторов необходимого количества и размеров в соответствии с предоперационным протоколом.
Отмечалось повышение точности проведения вмешательства: отсутствовала необходимость коррекции положения имплантата в процессе операции. Также сокращалось время проведения операции, снижалась частота использования электронно-оптического преобразователя для интраоперационного контроля, отсутствовала необходимость в использовании измерителя для определения длины винтов ввиду заранее определенных их размеров. Отмечалось также улучшение логистики операции: имея четкий список заранее рассчитанных размеров имплантатов, отпадает необходимость в подборе имплантата непосредственно в процессе операции, оптимизируется работа операционной бригады.
На контрольных рентгенограммах у всех пациентов положение костных отломков и металлофиксаторов было удовлетворительным и соответствовало рассчитанному на дооперационном этапе, а анатомические костно-суставные взаимоотношения максимально соответствовали таковым здоровой, контралатеральной конечности. Достигнуты хорошие и отличные ближайшие клинические результаты: у всех прооперированных пациентов был восстановлен прежний уровень физической активности. Из числа работающих пациентов все вернулись к прежней профессиональной деятельности.
Немаловажным положительным моментом является и то, что работа по планированию и расчетам предстоящей операции происходила непосредственно оперирующим хирургом, имеющим представление о конкретном клиническом случае, что также влияло на точность и скорость проводимых расчетов. Работа по планированию не требовала больших временных затрат и проводилась за день до предстоящего оперативного вмешательства.
Оценка отдаленных результатов лечения углубленно не проводилась, поскольку данная методика не предполагает внедрение новых методов лечения, а призвана повышать точность и скорость проведения имеющихся оперативных техник и приемов. Оценка качества выполнения предоперационного планирования возможна непосредственно в момент проведения операции и при выполнении контрольных инструментальных исследований. Таким образом, можно говорить о том, что корреляции между предлагаемым алгоритмом и методологией предоперационного планирования и возможным развитием послеоперационных осложнений в отдаленном послеоперационном периоде не прослеживается.
Выводы. Предоперационное планирование с использованием трехмерной компьютерной реконструкции и моделирования повышает точность проведения оперативных вмешательств у пациентов с переломами костей конечностей и посттравматическими деформациями костной системы, дает возможность для более детального изучения конкретного клинического случая, способствуя принятию наиболее приемлемого решения о тактике дальнейшего лечения. Описанная методика снижает временные затраты, уменьшает интраоперационную травматичность и экспозицию открытой раны, а также способствует более точному расположению имплантатов с учетом индивидуальных особенностей каждого клинического случая. Возможности «виртуального» проведения оперативных вмешательств могут также использоваться и в процессе обучения, способствуя повышению уровня подготовки специалистов.
Рецензенты:
Еремин А.В., д.м.н., ведущий научный сотрудник отделения травматологии и ортопедии ГБУЗ МО «МОНИКИ им. М.Ф. Владимирского», г. Москва;
Сергеев С.В., д.м.н., профессор, заместитель руководителя ФГБУ ФБ «МСЭ» Минтруда РФ по медицинской реабилитации и реконструктивной хирургии, г. Москва.
Библиографическая ссылка
Шишкин В.Б., Голубев В.Г. ПРЕДОПЕРАЦИОННОЕ ПЛАНИРОВАНИЕ В ТРАВМАТОЛОГИИ И ОРТОПЕДИИ С ИСПОЛЬЗОВАНИЕМ ТЕХНОЛОГИИ ТРЕХМЕРНОЙ КОМПЬЮТЕРНОЙ РЕКОНСТРУКЦИИ И МОДЕЛИРОВАНИЯ // Современные проблемы науки и образования. 2015. № 5. ;URL: https://science-education.ru/ru/article/view?id=21636 (дата обращения: 12.05.2026).
DOI: https://doi.org/10.17513/spno.128-21636



