К сожалению, в художественной гимнастике преимущество при отборе имеют девочки с врожденной гипермобильностью суставов, при этом данная врожденная аномалия развития соединительнотканных структур принимается за верхнюю границу нормы. В связи с этим необходимо учитывать, что врожденные и/или наследственные дефекты соединительной ткани способны привести к нарушениям жизненно важных функций, в осуществлении которых принимает участие соединительная ткань, и проявляются нарушением процессов адаптации [4].
Требованиями художественной гимнастики как вида спорта наряду с гибкостью являются астенический тип телосложения и удлинение конечностей по отношению к туловищу: долихостеномелия (длинные тонкие конечности) и арахнодактилия (удлиненные и утонченные пальцы), что также является одними из фенотипических признаков соединительнотканной дисплазии (СТД) [3]. Однако необходимо учитывать, что практически у каждого ребенка можно обнаружить те или иные признаки СТД, что соответствует легкой степени дисплазии и является вариантом нормы. Клиническое значение имеет выявление не менее 3–4 главных и 2 второстепенных по диагностическим критериям Т. Милковской-Димитровой признаков [8].
Среди различных клинических проявлений СТД важнейшее значение отводится изменениям со стороны сердечно-сосудистой системы. Частота диспластического сердца составляет 86% среди лиц с первичной недифференцированной СТД [2]. Как частное проявление синдрома СТД следует рассматривать пролапс митрального клапана (ПМК) — прогибание одной или обеих створок митрального клапана в полость левого предсердия — и ложные хорды левого желудочка (ЛХЛЖ) [14].
Проблема синдрома дисплазии соединительной ткани сердца у спортсменов имеет первоочередное значение. Доказано, что в проявлении нарушения ритма сердца большое значение имеет наличие врожденных, кардиальных аномалий соединительной ткани с нарушением вегетативного гомеостаза [15].
Распространенность ПМК в популяции по последним данным не превышает 5% [1, 18]. Течение ПМК у спортсменов, как правило, носит благоприятный характер [10], однако есть вероятность, что интенсивные спортивные нагрузки могут усугублять течение данного состояния [12].
В общей популяции частота ложных хорд левого желудочка (ЛХЛЖ) колеблется от 0,5 до 3,4% [4]. ЛХЛЖ в отличие от истинных хорд не связаны со створками атриовентрикулярных клапанов, а крепятся к свободным стенкам желудочков. Клиническое значение ЛХЛЖ остается не вполне ясным, и их выявление в большинстве случаев свидетельствует о наличии вегетативной дистонии, также они являются одной из возможных причин возникновения аритмий [13, 7].
В национальных клинических рекомендациях Всероссийского научного общества кардиологов 2009 г. «Наследственные нарушения соединительной ткани (ННСТ)» указывается, что большинству пациентов с ПМК показан обычный образ жизни с регулярными физическими нагрузками [6]. Аналогичного мнения придерживается Американская коллегия кардиологии [17]. Наличие только классического ПМК или признаков митральной регургитации II и большей степени в сочетании с ассоциированными клиническими состояниями должно стать основанием для отказа по медицинским показаниям для поступления в спортивные школы [5].
Однако, по мнению некоторых исследователей, у спортсменов с синдромом дисплазии соединительной ткани сердца чаще отмечается снижение толерантности к физическим нагрузкам и выявляются неспецифические нарушения процессов реполяризации [9, 19], что позволяет отнести таких спортсменов в группу риска [11].
Целью проведенного исследования было выявление связи синдрома гипермобильности суставов у юных гимнасток 5–7 лет с аномалиями соединительнотканного каркаса сердца (ПМК и ЛХЛЖ).
Материал и методы исследования
В исследовании приняли участие 58 юных гимнасток в возрасте 5–7 лет, тренирующихся в клубах и ДЮСШ г. Санкт-Петербурга, г. Пскова и г. Риги (Латвия). Стаж занятий художественной гимнастикой от 1 года до 3 лет, тренировки 3–5 раз в неделю.
Всем гимнасткам проведена оценка гипермобильности суставов по девятибалльной шкале Бейтона [16]. Критериями диагностики синдрома гипермобильности суставов являлись: 1) пассивное разгибание мизинца на кисти более чем на 90о; 2) пассивное прижатие большого пальца руки к предплечью; 3) разгибание руки в локтевом суставе более чем на 10о; 4) разгибание ноги в коленном суставе более чем на 10о; 5) наклон туловища на прямых коленях с касанием пола ладонями.
Максимальная сумма баллов 9 соответствует генерализованной гипермобильности суставов, 5–8 баллов — выраженной гипермобильности, 3–4 балла — легкой гипермобильности. Дополнительно проводилось определение гипермобильности тазобедренных суставов и позвоночника.
На основании проведенных измерений гимнастки были разделены на 2 группы: 1-я группа — выраженная гипермобильность суставов (5–8 баллов) при отсутствии гипермобильности тазобедренных суставов или позвоночника или легкая гипермобильность суставов (41 гимнастка); 2-я группа — генерализованная, или выраженная, гипермобильность суставов (5–9 баллов по Бейтону) при гипермобильности тазобедренных суставов и позвоночника (17 гимнасток).
Для визуализации ЛХЛЖ проводили двухмерную ЭхоКГ из трех ортогональных проекций (сагиттальной, горизонтальной, фронтальной) с использованием проекции длинной оси левого желудочка, продольной оси двух, четырех, пяти камер и проекции короткой оси. Применяли парастернальный, верхушечный, субкостальный доступы.
Двухмерную ЭхоКГ митрального клапана изучали в 4 стандартных проекциях: парастернальной проекции длинной оси левого желудочка, парастернальной проекции поперечной оси левого желудочка на уровне митрального клапана; проекции 4 камер с верхушки на уровне митральных створок; проекции 4 камер с верхушки на уровне папиллярных мышц.
Результаты исследования и их обсуждение
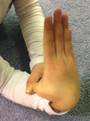
Суставная гиперподвижность, имеющая первоочередное значение для достижения высоких результатов в художественной гимнастике, в младшем возрасте может быть явлением физиологическим или на грани с физиологическим, если не носит генерализованного характера и не сопровождается болевым синдромом (рис. 1).


А Б В
Рис. 1. Гимнастка К., 6 лет: выраженная гипермобильность суставов: А – «признак большого пальца»; Б – гипермобильность позвоночника; В – переразгибание в коленных суставах
Однако гипермобильность суставов может представлять патологическое явление, ведущее к нарушению деятельности не только опорно-двигательного аппарата, но и других систем организма.
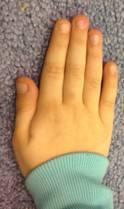
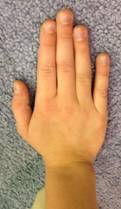
Изучение гибкости у юных гимнасток показало, что генерализованная и выраженная гипермобильность на фоне высокой подвижности в тазобедренных суставах и позвоночнике в первые 1–3 года после начала занятий художественной гимнастикой отмечается у 29% девочек. На фоне высоких показателей по шкале Бейтона меньшее количество девочек имело выраженную гипермобильность позвоночника – 31%. Большинство юных гимнасток имело гипермобильность тазобедренных суставов – 69%, причем в половине случаев она была следствием врожденной дисплазии тазобедренных суставов. При этом определялись и другие маркеры СТД: астеническое телосложение, относительное удлинение конечностей, пальцев кисти, удлинение второго пальца кисти относительно четвертого (рис. 2).

А Б В
Рис. 2. Маркеры СТД: А, Б — второй палец кисти длиннее четвертого; В — гимнастка Д., 7 лет «признак большого пальца», генерализованная гипермобильность суставов, относительное удлинение рук и пальцев кисти (при ЭхоКГ выявлена ложная хорда левого желудочка)
Изучение связи синдрома гипермобильности суставов с соединительнотканной дисплазией сердца показало, что у девочек-гимнасток с генерализованной и выраженной гипермобильностью суставов по шкале Бейтона на фоне повышенной гибкости позвоночника и тазобедренных суставов ПМК и ЛХЛЖ по результатам ЭхоКГ диагностируются значительно чаще по сравнению с гимнастками, имеющими не столь выраженную гипермобильность суставов. Так в соответствии с данными таблицы ПМК и ЛХЛЖ при генерализованной и выраженной гипермобильности суставов (группа 2) выявлены в 35,3 против 9,75%, при этом ПМК — в 11,7 против 2,43%, а ЛХЛЖ — в 17,6 против 7,3%. По данным тренеров, нарушения толерантности к физическим нагрузкам у девочек с ПМК и ЛХЛЖ не отмечалось.
Пролапс митрального клапана и ложные хорды левого желудочка у гимнасток 5–7 лет с гипермобильностью суставов
|
Группы обследованных (n = 58) |
ПМК |
ЛХЛЖ |
ПМК+ЛХЛЖ |
Итого |
||||
|
n |
% |
n |
% |
n |
% |
n |
% |
|
|
1-я группа (n = 41) |
1 |
2,43 |
3 |
7,3 |
0 |
0 |
4 |
9,75 |
|
2-я группа (n = 17) |
2 |
11,7 |
3 |
17,6 |
1 |
5,9 |
6 |
35,3 |
Таким образом, по результатам ЭхоКГ исследований у девочек гимнасток 5–7 лет ПМК или ЛХЛЖ диагностированы нами в 17,2% случаев, причем в большинстве случаев на фоне генерализованной и выраженной гипермобильности суставов, что соответствует данным других авторов о связи гипермобильности суставов с соединительнотканной дисплазией сердца. При этом у гимнасток отмечались и другие фенотипические признаки СТД: астенический тип телосложения, долихостеномелия, арахнодактилия, удлинение второго пальца кисти относительно четвертого.
Возрастание нагрузок на сердечно-сосудистую систему, действие специфических нагрузок в момент интенсивного роста и развития организма могут увеличить выраженность кардиологических нарушений. В связи с фенотипическими особенностями спортсменок в художественной гимнастике, особенно на современном этапе развития этого вида спорта, когда отчетливо прослеживается повышение интенсивности и объема физических нагрузок, становится реальностью повышенная опасность сердечно-сосудистых и вегетативных нарушений у гимнасток с проявлениями соединительнотканной дисплазии.
Практические рекомендации
В связи с отбором детей в художественную гимнастику по патологическому признаку СТД необходимо повышенное внимание спортивных кардиологов к этой группе спортсменок. Девочкам с выраженной и генерализованной гипермобильностью суставов перед началом занятий художественной гимнастикой необходимо проводить кардиологические исследования, направленные на выявление синдрома СТД сердца. При ЭхоКГ следует оценивать наличие ПМК с использованием всех доступов. Пролабирование 10 мм и более расценивается как недостаточность митрального клапана. Проведение доплерографического исследования позволяет выявить степень выраженности митральной регургитации и дает сведения о гемодинамической выраженности изучаемого дефекта. Для визуализации ЛХЛЖ двухмерное ЭхоКГ исследование выполняется из трех ортогональных проекций с использованием продольных и поперечных сечений, стандартных и нестандартных доступов и проекций. Гимнастки с синдромом СТД должны находиться под диспансерным наблюдением у кардиолога и проходить обследование 2 раза в год.
В художественной гимнастике все большее значение приобретает не только медицинский, но и педагогический контроль за переносимостью гимнастками физических нагрузок для раннего выявления дезадаптационных изменений и их своевременной коррекции с использованием как педагогических, так и медикаментозных методов. Тренерам для контроля адаптации сердечно-сосудистой системы гимнасток к физическим нагрузкам рекомендуется перед тренировкой в покое проводить определение частоты сердечных сокращений, систолического и диастолического давления с последующим расчетом двойного произведения и вегетативного индекса Кердо.
Рецензенты:Ковалев Ю.Р., д.м.н., профессор, заведующий кафедрой факультетской терапии им. профессора В.А. Вальдмана ГБОУ ВПО «Санкт-Петербургский государственный педиатрический медицинский университет» Минздрава России, г. Санкт Петербург;
Щеглова Л.В., д.м.н., профессор, заведующая кафедрой семейной медицины ФП и ДПО ГБОУ ВПО «Санкт-Петербургский государственный педиатрический медицинский университет» Минздрава России, г. Санкт Петербург.
Библиографическая ссылка
Василенко В.С., Мамиев Н.Д., Карповская Е.Б., Шаповалова А.Б. СИНДРОМ СОЕДИНИТЕЛЬНОТКАННОЙ ДИСПЛАЗИИ СЕРДЦА КАК ФАКТОР РИСКА ОТБОРА СПОРТСМЕНОК В ХУДОЖЕСТВЕННОЙ ГИМНАСТИКЕ // Современные проблемы науки и образования. 2015. № 3. ;URL: https://science-education.ru/ru/article/view?id=20182 (дата обращения: 02.04.2026).



