Реабилитация больных и инвалидов как система правовых, организационных, медико-социальных и психолого-педагогических мероприятий представляет собой фазный процесс, складывающийся из этапов и периодов. Каждый этап и период имеют свои цели и задачи. Целью стационарного этапа реабилитации является реконвалесценция больного или травмированного. Целью санаторно-курортного этапа реабилитации является реадаптация реабилитанта, а целями поликлинического или собственно реабилитационного этапа реабилитации являются ресоциализация и восстановление трудоспособности [6].
В соответствии с целями этапов реабилитации формируются задачи этапов и периодов реабилитаций и отбираются средства, формы и методы реабилитации. Всю эту работу выполняют врачи-реабилитологи.
Основным документом, регламентирующим планирование кинезореабилитационных программ для инвалидов методистом-реабилитатором, является индивидуальная программа реабилитации инвалида. Помимо паспортных данных, индивидуальная программа реабилитации инвалида содержит сведения об образовании, профессии, квалификации, социально-экономическом, социально-бытовом и социально-средовом статусе реабилитанта и условиях его проживания. Эти сведения предопределяют потребности и мотивацию реабилитанта в кинезореабилитации. Важнейшими моментами в разработке кинезореабилитационных программ являются диагноз основного и сопутствующих заболеваний и их прогноз, определяющий показания и противопоказания к использованию средств и методов физической культуры и направленность методик кинезореабилитации.
В социально-педагогическом плане немаловажное значение для кинезореабилитации имеют структура потребностей реабилитанта, круг его интересов, уровень притязаний, реабилитационный потенциал, включающий физическое развитие, эмоциональную устойчивость, психофизиологическую выносливость и социально-психологическую реактивность, уровень и структуру кругозора, уровень развития профессиональных знаний, навыков, умений, способность выстраивать производственные и социально-бытовые взаимоотношения.
На основе оценки реабилитационного потенциала (высокого, удовлетворительного, низкого) определяется реабилитационный прогноз (благоприятный, относительно благоприятный, неясный, неблагоприятный). В частности, по трехбалльной системе определяются способности к ориентации, передвижению, самообслуживанию, общению, обучению, контролю за своим поведением, к труду, которые подлежат или не подлежат восстановлению или компенсации.
Реабилитационно-экспертное заключение подытоживает степень социальной дезинтеграции инвалида, и на его основании составляются программы медицинской, профессиональной и социальной реабилитации [4]. Программа медицинской реабилитации включает использование средств и методов восстановительной терапии, протезно-ортопедической помощи, санаторно-курортного лечения, технических средств медицинской реабилитации [2]. Средствами и методами восстановительной терапии являются: реконструктивная хирургия, физиотерапия, психотерапия, иглорефлексотерапия, мануальная терапия, фитотерапия, при необходимости — логопедическая помощь и, естественно, кинезотерапия, механотерапия, массаж и трудотерапия.
Средства и методы физической культуры широко используются в условиях санаторно-курортного лечения, при обучении навыкам локомоций в процессе овладения протезами [3].
Программа профессиональной реабилитации включает: профориентацию, психологическую поддержку, общее и профессиональное образование, обучение и переобучение, профессионально-производственную адаптацию, трудоустройство. Использование средств и методов физической культуры на этапе профессиональной реабилитации предполагает совершенствование навыков локомоций, психологическую поддержку при занятиях профессионально-прикладной и адаптивной физической культурой.
Программа социальной реабилитации предполагает использование преимущественно следующих средств и методов социально-бытовой адаптации:
1) архитектурно-планировочного решения проблем быта (реконструкция помещения, закупка или изготовление подъемника, коляски и т.п.);
2) обучение навыкам социальной независимости, безопасности жизнедеятельности, самообслуживания;
3) психотерапия, психокоррекция.
Применение средств физической культуры на этапе социальной реабилитации заключается в форме обучения навыкам использования технических и вспомогательных средств самообслуживания, навыкам проведения досуга [1].
Составлению кинезореабилитационных программ па этапах реабилитации больных и инвалидов способствует и системное отображение реабилитационного процесса.
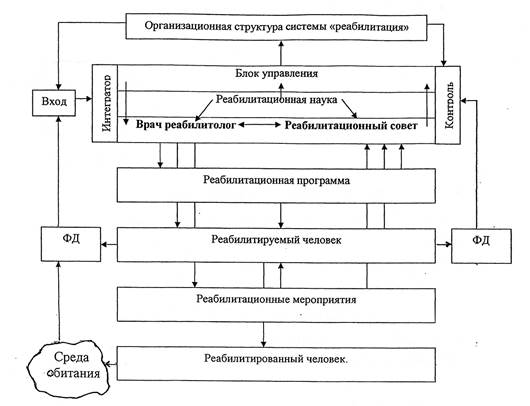
Рис. 1. Структура системы «реабилитация»
Поставщиком контингента реабилитантов в реабилитационные структуры является среда обитания человека, а непосредственно — медицинские учреждения и службы социального обеспечения. «Входом» системы реабилитации считаются те ее элементы, которые подлежат преобразованию на «Выходе». «Выходом» системы реабилитации является реабилитированный человек, достигший желаемого результата.
На «Входе» решаются следующие задачи:
1) функциональная диагностика состояния реабилитанта с отражением его:
а) биологического (структурно-функционального) состояния;
б) психологического (отношение реабилитанта к болезни и реабилитации) состояния;
в) социального (возможность восстановления трудоспособности, самообслуживания) состояния;
2) конкретная оценка макро- и микросреды существования реабилитанта;
3) конкретная оценка состояния системы реабилитации.
«Блок управления» комплекса подсистемы, регулирующей реабилитационный процесс, представлен главврачом реабилитационного учреждения или заведующим отделением реабилитации, а также реабилитационным советом, врачом-реабилитологом, врачами-специалистами и другим персоналом реабилитационного учреждения.
Блок «Реабилитационная наука» отражает современный уровень реабилитологии в лице ее носителей: ученых, экспертов, справочной и научной литературы.
«Блок организаторов и исполнителей реабилитационных мероприятий» представлен врачом-реабилитологом и другим персоналом реабилитационного учреждения.
Управление системой реабилитации складывается из:
1) принятия решения специалистами и реабилитантом на основе научных знаний и эмпирического опыта, а также интегральной оценки состояния и функциональных возможностей реабилитанта с учетом положительного прогноза результата;
2) разработки индивидуальной программы реабилитации;
3) уточнения и реализации ее соисполнителями;
4) контроля за выполнением программы на уровне науки о реабилитации и практики с учетом ее принципов и этапов;
5) контроля конечного результата деятельности системы и сопоставления его с запрограммированным;
6) анализа результата деятельности системы и эффективности конкретной многоцелевой программы со стремлением к оптимуму;
7) организаторской деятельности по реализации реабилитационной программы;
8) обеспечения развития и усовершенствования реабилитационной системы при устойчивости ее функции.
Блок «Организационная структура системы реабилитации» подразумевает учреждения реабилитации (реабилитационные палаты или отделения в больнице, поликлинике или реабилитационные центры). Блок «индивидуальная реабилитационная программа» разрабатывается врачом-реабилитологом и контролируется реабилитационным советом. Индивидуальная реабилитационная программа подписывается как врачом-реабилитологом, так и реабилитантом. Реабилитационные мероприятия проводятся персоналом реабилитационного учреждения в соответствии с индивидуальной реабилитационной программой. Эффективность реабилитационных мероприятий оценивается с помощью средств и методов функциональной диагностики [9].
Блок «Среда обитания человека» предполагает совокупность условий и факторов риска, в которой проживают будущие объекты реабилитации и возвращаются реабилитированные.
Уже из схемы видно, что врач-реабилитолог занимает ключевое место в блоке управления и организации реабилитационного процесса, руководя составлением реабилитационной программы и организуя реабилитационные мероприятия. Содержанием работы врача-реабилитолога являются:
1) оценка медико-социального статуса реабилитанта (реабилитационная диагностика, экспертное обследование, выявление реабилитационного потенциала);
2) разработка индивидуальной стратегической реабилитационной программы;
3) контроль за выполнением реабилитационной программы и формирование реабилитационных маршрутов для больных и инвалидов.
Реабилитационная диагностика ставит своей целью определение характера, степени и причин социальной дезинтеграции на основе имеющихся патологических изменений. Выделяют 3 этапа реабилитационной диагностики:
1) этап клинической диагностики, устанавливающий основной и сопутствующие диагнозы болезни;
2) этап диагностики медико-биологических последствий заболевания и соответствие их международной номенклатуре нарушений, ограничений жизнедеятельности и социальной недостаточности;
3) этап диагностики социальных последствий болезни.
На заключительном этапе реабилитационной диагностики врач-реабилитолог должен решить следующие задачи:
1) установить характер ограничений привычной жизнедеятельности в соответствии с международной номенклатурой (способность общаться с окружающими, ухаживать за собой, совершать двигательные действия, обеспечивающие самообслуживание, локомоции, трудовые операции);
2) определить признаки социальной недостаточности (степень ограничений, возможность компенсации утраченных функций при конкретных условиях жизни больного, социально-экономический статус инвалида).
При наличии признаков социальной недостаточности выявляются уровень социальной дезинтеграции (низкий, средний, высокий), его причины, объем, качество и эффект восстановительных мероприятий.
На основании реабилитационной диагностики и нормативных документов формируется экспертное заключение, отражающее степень социальной дезинтеграции, трудовой прогноз больного, вид нетрудоспособности.
Трудовой прогноз может быть: а) благоприятным, б) неблагоприятным, в) сомнительным. Благоприятный трудовой прогноз может проявиться в форме временной нетрудоспособности, а неблагоприятный — стойкой. Наличие выраженных признаков стойкой нетрудоспособности предполагает направление больного на медико-социальную экспертизу для установления инвалидности.
Реабилитационный потенциал отражает возможности социальной реинтеграции инвалида. Составляющими реабилитационного потенциала являются:
1) функциональный фактор, характеризующий компенсаторные резервы организма;
2) психологический фактор, включающий ценностные ориентиры, задатки, склонности, нереализованные у реабилитанта;
3) профессиональный фактор, определяющий состояние трудоспособности и степень адаптации к профессиональному труду;
4) социальный фактор, обусловленный бытовыми и семейными обстоятельствами.
Реабилитационный потенциал — категория не только многокомпонентная, но и динамичная. Реабилитационный процесс должен быть организован таким образом, чтобы обеспечить постоянный уровень реабилитационного потенциала. Выделяют больных с высоким, средним и низким уровнем реабилитационного потенциала. Делается попытка разработки балльной оценки реабилитационного потенциала.
Разработка индивидуальной комплексной целевой программы кинезореабилитации методистом для реконвалесцента вытекает из принципов и постулатов кинезотерапии и задач реабилитации, стоящих на каждом этане и в каждом из периодов кинезотерапии, с учетом диагноза болезни, стадии ее течения, осложнений и индивидуальных особенностей больного.
Реабилитационный процесс включает организационный момент, предусматривающий выбор форм занятий, двигательный режим, порядок восстановительных мероприятий, и методический, определяющий специфику воздействий средствами кинезореабилитации.
При составлении кинезореабилитационной программы рекомендует придерживаться классификации возможных вариантов восстановления функциональных способностей, предложенных МОТ: 1) полное восстановление; 2) частичное восстановление; 3) компенсация (при ограничении или отсутствия восстановления); 4) замещение (ортопедическое) [8].
Кинезореабилитация больных и реконвалесцентов с непродолжительным течением реабилитационного процесса проводится по наработанным технологиям нередко без составления письменных реабилитационных планов.
При восстановительном лечении больных с тяжелыми последствиями болезни, хронических больных, требующих продолжительной кинезореабилитации, и инвалидов возникает необходимость планирования кинезореабилитационных мероприятий в виде планов-графиков с учетом задач, стоящих на каждом этапе восстановления. В этом случае методист-кинезореабилитатор составляет перспективный план индивидуальной реабилитации больного или инвалида. Схема комплексной программы лечебно-восстановительных мероприятий предусматривает:
1) название этапов реабилитации и их цель;
2) место проведения реабилитационных мероприятий (стационар, поликлиника, реабилитационный центр), иначе — маршруты реабилитации;
3) задачи реабилитационных мероприятий;
4) формы (и содержание) реабилитационных мероприятий, которые можно принять за основу долгосрочного планирования, дополнив педагогическим содержанием.
Для конкретизации и детализации содержания материала к каждому занятию методист-кинезореабилитатор готовит план-конспект занятия, раскрывающий задачи, средства, формы и методы реализации частных задач, определяет параметры и характер нагрузок и отдыха, материально-техническое оснащение, уточняет методические указания.
Примерные планы-конспекты можно найти в любом учебнике по лечебной физкультуре [7].
Рецензенты:
Мандриков В.Б., д.п.н., профессор, заведующий кафедрой физической культуры и здоровья ФБГОУВПО «Волгоградский государственный медицинский университет», г. Волгоград;
Анатолий А.К., д.п.н., профессор, заведующий кафедрой «Теория и история физического воспитания» ФБГОУ ВПО ВГАФК, г. Волгоград.
Библиографическая ссылка
Сентябрев Н.Н., Иванов И.Н. СОСТАВЛЕНИЕ КИНЕЗОРЕАБИЛИТАЦИОННЫХ ПРОГРАММ НА ЭТАПАХ РЕАБИЛИТАЦИИ БОЛЬНЫХ И ИНВАЛИДОВ // Современные проблемы науки и образования. 2015. № 1-1. ;URL: https://science-education.ru/ru/article/view?id=19277 (дата обращения: 16.05.2026).



