В Ростовской области (РО) в 2012 г. заболеваемость РОПР составила 4,11 (на 100000 нас.), что превышает заболеваемостьв 2008 г. (3,72), и приравнивает её к средним показателям (4,58) по РФ [3].
Рост заболеваемости связывают с такими факторами как: вредное производство, неблагоприятная окружающая среда, вредные привычки, неполноценное питание, не соблюдение гигиены полости рта, депрессивное состояние, инфицированность вирусной инфекцией и др.
Выявление причин возникновения РОПР,возможностираннего его распознавания, закономерностей развития опухоли, продолженного ее рост после лечения,возникновение рецидивов являются актуальными проблемами, требующимисвоего решения.
Исходя из этого, выбор методов лечения и их результаты тесно связаны с изучением факторов прогнозатечениязаболевания.
Результатом исследования Мардалейшвили К. М.по прогнозированию появления регионарных метастазов и эффективности лечения при РОПР, и как следствие выбораоптимального метода лечения, явилась разработка критериев прогноза заболевания: размер опухоли и форма ее роста, распространенность на другие анатомические части органа, инфильтрация окружающих тканей, распространенность опухоли за среднюю линию и длительность существования опухоли. Так размер опухоли >4 см, эндофитный рост, ее распространение более чем на 2 отдела, болевой синдром и хотя бы один метастаз не дает прогноза прожить более 2-х лет. Местно-распространенные формы рака органов полости рта характеризуются малой чувствительностью или резистентностью опухоли к лучевой терапии[4].
Развитие регионарных метастазов после комбинированного лечения наблюдается у 40-75% больных, а отдаленные метастазы выявляется в 15% случаев по даннымЛюбаева В.И.
Лечение регионарных метастазов, в большинстве случаев, осуществляется хирургически, но ряд авторов, таких какЛюбаевВ.И. и др. утверждают, что необходимо проводить комбинированное лечение, где первым этапом является лучевая терапия, химиотерапия.
Эти авторы отмечают, что после комбинированного и даже комплексного лечения местные рецидивы у больных раком органов полости рта возникают в 25-40% случаев всех наблюдений.
В последние десятилетия в зарубежной и отечественной литературе большое вниманиеуделяется вирус-ассоциированному онкогенезу[10].Было доказано, что более чем в 15% случаевэтиологическими агентами новообразований являютсявирусы[10].Установлено, что такие злокачественные новообразования как назофарингеальная карцинома, лейомиосаркома, лимфомаБеркитта, назальная TNK-клеточная лимфома и др. ассоциированы с вирусом Эпштейна-Барр[8].Растет количество сообщений, посвященных ролипапилломавируса человека в развитии и течении РОПР [2].В связи с этимв ФГБУ «РНИОИ» МЗ РФ, в процессе диагностических мероприятий и лечения больных РОПР, при проведении общепринятых клинических и инструментальных методов обследованияиспользуются современные лабораторные тесты, позволяющие выявлять и изучать вирус-ассоциированный рак.
Цель исследования.Оценить инфицированность вирусами герпеса человека и папилломы человека у больных раком органов полости рта в Ростовской области.
Задачи.Определитьпрогностическую значимость вируса Эпштейна-Барр и вируса папилломы человека длятечения рака органов полости рта.
Материалы и методы.Объектом исследования были 30 больныхРОПР,проходивших лечение в отделении опухолей головы и шеи ФГБУ «РНИОИ» МЗ РФ в 2012-2013 гг.
Мужчин было 24 (80%), женщин – 6 (20%). Возраст больных составлял 33 - 66 лет.По распространенности процесса (рис. 1) со II стадией (T2N0M0) было 8(26,7%) человек, III– 10 (33,3%)(T2N1M0, T3N0M0, T3N1M0), IV– 12 (40%)(T3N2M0, T4N0M0, T4N1M0, T4N2M0).
Рисунок 1.
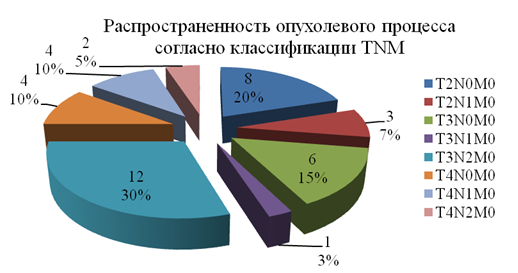
У 25 (83,3%) больных опухолевый процесс располагался на языке, из них у 15 (60%) – на боковой поверхности языка, у 6 (24%) – в средней трети тела языка и у 4 (16%) – на кончике языка; у 5 (16,7%) - на слизистой дна полости рта.
У всех больных был выявлен плоскоклеточный рак. Степень дифференцировкипервичной опухоли представлена нарис. 2.
Рисунок 2.
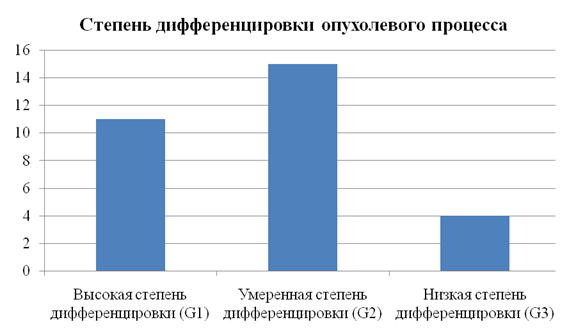
Метастазы (IB-III уровней) были выявлены у 10 (33,3%) больных при первом обращении.
Материалом для молекулярно-биологических исследований служили образцы ткани опухоли РОПР, взятые у больных в ходе операции.
Из гомогената ткани опухоливыделяли ДНК вирусов, с использованием коммерческого набора реагентов MagNaPureCompactNucleicAcidIsolationKit I-LargeVolume на приборе MagNaPureCompact (Roche, Швейцария).Амплификацию с последующей детекцией ДНК осуществляли методом полимеразной цепной реакции (ПЦР) с гибридизационно-флуоресцентной детекцией в режиме реального времени на термоциклереRotorGene 6000 (QIAGEN, Германия).
ОпределялиДНК вируса папилломычеловека высокого канцерогенного риска (ВПЧ ВКР) 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59 типов и ВПЧнизкого канцерогенного риска (ВПЧ НКР) 6 и11 типов,вируса простогогерпеса 1,2 типов (ВПГ 1,2 типа), цитомегаловируса (ЦМВ), вируса Эпштейна-Барр (ВЭБ) и вируса герпеса человека 6 типа (ВГЧ 6 типа).
В работе так же использовалиськоммерческие наборы реагентов производства ООО «Интерлабсервис» (Москва): «АмплиСенс ВПЧ ВКР генотип-FL», «АмплиСенсВПЧ 6/11-FL», «АмплиСенсHSV1,2-FL» «АмплиСенс EBV/CMV/HHV6-скрин-FL».
Статистическая обработка полученных данных проводилась с применением программы STATISTICA.
Результаты и обсуждения.Данные лабораторных исследований 30 обследованных больных представлены в табл. №1.
Таблица 1
Результаты ПЦР исследований (n=30)
|
Наименование исследования |
ВПЧ ВКР 16 типа |
ВПГ 1,2 типов |
ЦМВ |
ВЭБ |
ВГЧ 6 типа |
Не обнаружены вирусы |
|
ДНК (абс) |
6 |
3 |
8 |
22 |
9 |
2 |
|
ДНК (%) |
20 |
10 |
26,67 |
73,3 |
30 |
6,67 |
Как видно из табл. 1, у больных с РОПРпревалирует инфицированность вирусом Эпштейна-Баррболее чем в 2 раза по сравнению с другими исследуемыми вирусами.При этом самостоятельно былиобнаружены ВЭБ у 10 больных (33,33%), ВПЧ 16 типа – у 2 (6,67%), в остальных случаях встречались микст-инфекции (рис. 3): ВЭБ и ВГЧ 6 типа; ЦМВ и ВЭБ; ВЭБ, ВПГ 1,2 типов; ВЭБ, ЦМВ и ВГЧ 6 типа; ВПЧ 16 типа, ВПГ 1,2 типов;ВПЧ 16 типа и ВГЧ 6 типа.
Рисунок 3.
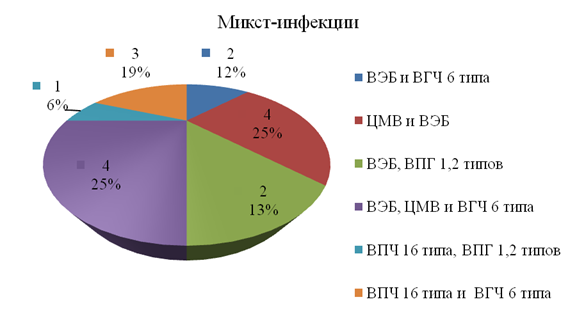
Таким образом, проведенные исследования у больных выявили взаимосвязьРОПРс вирусной инфекцией, а именно инфицированность вирусом Эпштейна-Баррубольшинства (73,3%) больных.При этом ВЭБ был выявлен у всех больных с метастазами.Так при N1 из 8пациентов у 6 обнаружен ВЭБ, и у 2 сочетание ВЭБ с ЦМВ и ВЭБ с ВПГ 1,2 типов, тогда как при N2 у всех имелся ВЭБ.Распространенность опухолевого процесса соответствующаяT4 встречалась у 12 больных, из которых у 4был ВЭБ, у 2 – ВЭБ с ЦМВ, у 2 – ВЭБ с ВГЧ 6 типа и у 4 – ВЭБ с ЦМВ, ВГЧ 6 типа. В дальнейшем, даже после проведенного специального лечения, у 31,8% больных, инфицированных ВЭБ, наблюдались регионарные метастазы и в 13,65% рецидивы. Вирус папилломы человека был выявлен в6случаях, у данной группы больных не наблюдается рецидивов и метастазов.
Такие результатысоответствует данным литературы[6,7] о том, чтоРОПРассоциированный с ВПЧ лучше поддается облучению и химиотерапии, имеет более благоприятное течение и прогноз по сравнению с ВПЧ-негативными пациентами.
Набор клинического материала продолжается.
Заключение:
1. Выявление вируса Эпштейна-Барр у больных с РОПР составило 73,3% (22 случая). Факт наличия вируса можно использовать какнеблагоприятный прогностический признак течения заболевания, что требует расширение объема хирургического вмешательства с выполнением превентивной шейной лимфаденэктомии, выработки адекватных сроков явок на контрольные диспансерные осмотры.
2. Встречаемость вирус-ассоциированного рака органов полости рта и вируса папилломы человека соответствовала 20% (6 случаев). Исследование показало, что вирус папилломы человека можно коррелировать с благоприятным прогнозомзаболевания.
3. При вирус-ассоциированных опухолях РОПР необходимо включение в план лечения, с предварительной консультацией вирусолога, схемы противовирусной терапии.
Перечень сокращений:
АЭС - атомная электростанция,
ВГЧ - вирус герпеса человека,
ВПГ 1,2 типов – вирус простого герпеса 1,2 типов,
ВГЧ 6 типа – вирус герпеса человека 6 типа,
ВПЧ - вирус папилломы человека,
ВПЧ 16 типа – вирус папилломы человека 16 типа,
ВПЧ ВКР - вирус папилломы человека высокого канцерогенного риска,
ВПЧ НКР - вирусы папиллом человека низкого канцерогенного риска,
ВЭБ - вирус Эпштейна-Барр,
ДНК - дезоксирибонуклеиновая кислота,
ПЦР - полимеразная цепная реакция,
РО - Ростовская область,
РОПР - рак органов полости рта,
РФ - Российская Федерация,
ЦМВ – цитомегаловирус.
Рецензенты:ФранциянцЕ.М., д.б.н., профессор, руководитель лаборатории изучения патогенеза злокачественных опухолей ФГБУ «РНИОИ» МЗ РФ, г. Ростов-на-Дону;
КаймакчиО.Ю., д.м.н., ассистент кафедры онкологии Ростовского Государственного Медицинского Университета, г. Ростов-на-Дону.
Библиографическая ссылка
Нистратов Г.П., Светицкий П.В., Зыкова Т.А., Аединова И.В., Волкова В.Л., Баужадзе М.В., Богомолова О.А. ВЛИЯНИЕ ВИРУСОВ ЭПШТЕЙНА-БАРР И ПАПИЛЛОМЫ ЧЕЛОВЕКА НА ТЕЧЕНИЕ РАКА ОРГАНОВ ПОЛОСТИ РТА // Современные проблемы науки и образования. 2014. № 6. ;URL: https://science-education.ru/ru/article/view?id=16497 (дата обращения: 15.05.2026).



