Введение
Критическая ишемия нижних конечностей вследствие атеросклеротического поражения артерий все еще является серьезной проблемой в России. В связи со старением населения, процент пациентов с сердечно-сосудистыми заболеваниями неуклонно растет, 10-20 % пациентов старше 70 лет имеют ту или иную степень ишемии нижних конечностей. По данным Wolfe J.H. и Wyatt M.G., которые были получены в результате лечения более 6000 больных критической ишемией, 73 % пациентам низкого риска (боли покоя и ЛПИ выше 40 мм рт. ст.) и 95 % с высоким риском (боли покоя и ЛПИ ниже 40 мм рт. ст. или наличие язвы либо гангрены) в течение одного года выполняется высокая ампутация [6].Основным критерием повышения качества хирургической помощи пациентам с КИНК является уменьшение частоты ампутаций конечностей, в первую очередь высоких, выполняемых выше коленного сустава, которым, в группе с гнойно-некротическими формами КИНК, подвергаются более чем 50 % пациентов [3]. Эта цель может быть достигнута только путем улучшения периферического кровотока в нижней конечности, создающего условия для выполнения ограниченных некрэктомий и резекционных операций в пределах стопы и голени, что способствует сохранению ее опорной функции [1]. Эндоваскулярные методики успешно используются для лечения критической ишемии нижних конечностей уже на протяжении многих лет. Этот подход является стандартным в случае стенозов или коротких окклюзий артерий голени, тогда как эффективность ангиопластики, при наличии длинных окклюзионных поражений, долгое время оставалась под вопросом [2]. Однако интенсивное развитие ТЛБАП, разработка нового инструментария, с учетом особенностей проведения ангиопластики артерий голени, совершенствования специалистов, позволило транслюминальной баллонной ангиопластике стать операцией выбора для пациентов с проявлениями КИНК. К тому же, критическая ишемия, лишь одно из проявлений атеросклероза, который, являясь системным заболеванием, переводит пациентов в группу высокого риска осложнений после открытой хирургической реваскуляризации.
Материалы и методы
С 2010 г. в клинике РостГМУ, а также с 2012 г. в 1602 Военном Клиническом Госпитале Министерства Обороны РФ применяется более агрессивная тактика эндоваскулярной реваскуляризации для лечения пациентов критической ишемией нижних конечностей. В данном исследовании приводится оценка результатов транслюминальной баллонной ангиопластики артерий голени и берцово-подколенного сегмента, выполненная на 131 конечностях 114 пациентам с критической ишемий. 63,1 % пациентов - мужчины, в возрасте от 39 до 86 лет, средний возраст составил (65,0 +/-8,4 года). Демографические данные пациентов представлены в таблице № 1. Поражение артерий оценивалось с помощью шкалы TASС: группа А( 0), В(0), С( 16-12,3 % ), D(115 - 87,7% ) рис.1.
Таб. 1. Демографические данные
|
Характеристика пациентов |
Количество |
% |
|
|
Возраст, лет
|
65,0(+/-8,4 года) от 39 до 86 лет |
|
|
|
Мужской пол |
72 |
63,1 |
|
|
Ишемическая болезнь сердца |
84 |
73,68 |
|
|
Сердечная недостаточность |
57 |
50 |
|
|
Хронический гастрит |
65 |
57 |
|
|
Сахарный диабет |
65 |
57 |
|
|
Хроническая почечная недостаточность |
36 |
31,5 |
|
|
Артериальная гипертензия |
100 |
87,7 |
|
|
Церебро-васкулярные поражения |
25 |
21,9 |
|
|
Боли покоя |
106 |
81,5 |
|
|
Трофические изменения |
Трофическая язва |
53 |
40,7 |
|
Длительно незаживающая рана стопы |
7 |
5,4 |
|
|
Некроз стопы |
5 |
3,8 |
|
|
Флегмона стопы |
1 |
0,76 |
|
|
Гангрена стопы |
1 |
0,76 |
|
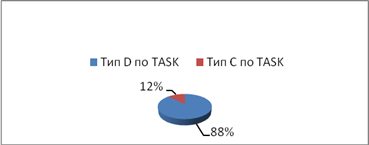
Рис.1.Классификация поражений по TASCII. 88% - тип D, 12 % - тип С, 0 – тип В, 0 – тип А
На рисунке 2 отражен характер поражения артерий бедренно-подколенного сегментов и артерий голени у пациентов с критической ишемией нижних конечностей. При анализе соотношения окклюзий, стенозов и проходимых артерий бедренно-подколенно-берцового сегментов отмечается существенно большее количество окклюзионных поражений по сравнению со стенотическим. Так при оценке артерий голени окклюзия передней большеберцовой артерии (ПББА) отмечалась у 100(76,9 %) пациентов, задней большеберцовой артерии (ЗББА) у 103 (79,2 %), малоберцовой артерии (МБА) у 74 (56,9 %). Таким образом, транслюминальная баллонная ангиопластика проводилась на конечностях с мультифокальным атеросклеротическим поражением, преимущественно с окклюзиями артерий нижних конечностей - 88 %, и тяжелой сопутствующей патологией, что исключало выполнение открытых реконструктивных вмешательств и делало малоэффективным все попытки изолированной медикаментозной терапии. При клинической оценке состояния пациентов с критической ишемией отмечались боли покоя в 106(81,5 %) случаях, трофические изменения стопы и голени - 67 (51,5 %).
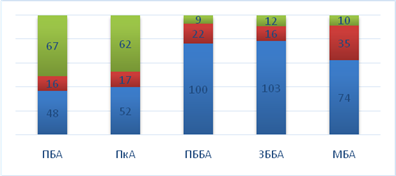
Рис. 2 Соотношение окклюзий, стенозов и проходимых артерий бедренно-подколенно-берцового сегментов (поверхностной бедренной артерии (ПБА), подколенной артерии (ПкА), передней большеберцовой артерии (ПББА), задней большеберцовой артерии (ЗББА), малоберцовой артерии (МБА)) у пациентов с критической ишемией нижних конечностей
Для определения эффективности транслюминальной баллонной ангиопластики в лечении пациентов с критической ишемией оценивался непосредственный ангиографический результат после проведенного интервенционного вмешательства, а также проводилась оценка состояния пораженной нижней конечности в ранний послеоперационный период (в течение 2-х недель), и через 2 месяца после ТЛБАП. Эти конечные точки были выбраны с учетом наличия пациентов с трофическими изменениями стопы и сроков появления активных грануляций, а также наступления фазы эпителизации раневой поверхности после проведенных эндоваскулярных вмешательств. Основными клиническими критериями эффективности являлись: динамика заживления язвенных дефектов стопы и количество ампутаций, выполняемых ниже и выше щели коленного сустава за период наблюдения.
Перед процедурой баллонной ангиопластики всем пациентам назначалась двойная ангитромбоцитанрая терапия (Клопидогрель 75 мг, Аспирин 100 мг 1 раз в сутки) в течение 5 дней. Во время интервенционного вмешательства вводили 10 000ЕД гепарина. В случае артериального спазма также внутриарериально вводился 0,5 % -ный раствор лидокаина. Для пациентов, у которых длина оклюзированного сегмента превышала 10 см., использовалась стандартная техника субинтимальной ангиопластики, которая заключалась в проведении гидрофильного ангиографического проводника, сформированного в виде петли, через субинтимальное пространство и выведении его в просвет артерии за местом окклюзии. Затем с использованием микрокатетера проводилась замена 0,035 гидрофильного проводника на проводник 0,014 дюймов. После чего в субинтимальном пространстве выполнялось раздувание баллона определенного диаметра для создания канала, через который осуществлялся кровоток. Остальным пациентам была выполнена ангиопластика с использованием интралюминальной методики. При выполнении ТЛБАП мы придерживались техники L. Graziani, а именно - проводили медленное и продолжительное (до 10 минут) раздувание баллона до его полного раскрытия, что приводило к раскрытию просвета артерии, наряду со сниженным риском диссекции сосуда [4]. При дилатации артерий голени применялись баллоны (Invatec, Италия) диаметром 1,5-4,0 мм и длиной от 60 до 210 мм. Всем пациентам после выполненной ангиопластики был рекомендован прием Клопидогреля 75 мг и Аспирина 75мг - 100 мг ежедневно в течение 6 месяцев. После удаления интродьюсера в большинстве случаев использовалась мануальная компрессия, в редких случаях устройство для закрытия места пункции.
Результаты и обсуждение
Изолированная ангиопластика артерий голени была выполнена на 46 конечностях (35,1 %), на остальных 84(64,1 %) проводилось сочетанное интервенционное вмешательство с восстановлением кровотока по бедренно-подколенно-берцовому сегменту. В девяти случаях (6,8 %) были имплантированы стенты в поверхностную бедренную артерию, в трех (2,3 %) - в подколенную артерию, что было вынужденной мерой в случае диссекции. Непосредственный ангиографический результат считался удовлетворительным при восстановлении магистрального кровотока до стопы с выходом на плантарную дугу хотя бы по одной из берцовых артерий и отсутствии остаточного стеноза этой артерии более 50 %. На рисунке 3 представлено количество восстановленных артерий после проведения ТЛБАП, нужно отметить, что только в 5 % случаев не была восстановлена ни одна из пораженных артерий, в 4 % - в ходе ангиопластики была открыта только поверхностная бедренная артерия, в остальных случаях 91 % - был открыт кровоток по артериям голени, при этом до стопы, с восстановлением плантарной дуги, удалось восстановить проходимость на 104 конечностях (80 %). Из них 84(64,1 %) конечностей исходно имели выход на стопу с поражением проксимальной и средней части берцовых артерий, в 46 (35,4 %) - дистальная часть и плантарная дуга не визуализировались вовсе. В 16 (12,2) случаях после проведенной ангиопластики кровоток на стопе осуществлялся через малоберцовую артерию, у 94 (71,7 %) - был открыт прямой кровоток на стопу через заднюю или переднюю большеберцовую артерии. Соотношение восстановленных артерий к невосстановленным после проведения транслюминальной баллонной ангиопластики на бедренно-подколенном сегменте и артериях голени представлено на рисунке 4.
Период наблюдения составил 2 месяца с промежуточной оценкой состояния н/конечностей через 2 недели, на момент выписки пациентов. Клиническим успехом процедуры считалось исчезновение симптомов критической ишемии, заживление язвенных дефектов, сохранение опорной функции стопы, отсутствие больших ампутаций. Боли покоя исходно отмечались в 106 (81,5 %) случаях, при оценке через 2 недели после проведенной ТЛБАП у 88 (83,8 %) пациентов отмечалась выраженная положительная динамика в 32(30,5 %) случаях боли были купированы полностью, в 56(53,3 %) - значительно уменьшились. У 67(51,5 %) пациентов исходно отмечались трофические изменения стопы или голени, на момент выписки, в среднем через 2 недели, полное заживление язвенных дефектов отмечалось в 6(8,9 %) случаях, очищение и появление грануляционной ткани - в 41(61 %), без динамики остались 20 (29,8 %) конечностей, из них в 10 (14,9 %) случаях была выполнена некрэктомия, в трех случаях (4,5 %) - ампутация пальца стопы, в трех (4,5 %) - ампутация на уровне голени. При контрольном осмотре через 2 месяца полное заживление язвенных дефектов зафиксировано у 45(67,1 %) пациентов, еще 12(17,9 %) пациентам за этот период времени потребовалось проведение некрэктомии, у 6 (8,9 %) - с положительной динамикой. Из оставшихся пациентов у троих сформировалась длительно незаживающая рана нижней конечности, троим была выполнена ампутация на разных уровнях (ампутация пальца - 1(1,5 %), ампутация на уровне в/3 голени - 1(1,5 %), и ампутация на уровне н/3 бедра - 1(1,5 %), у одного пациента после ампутации пальца и заживлении раневой поверхности образовался новый язвенный дефект на другом пальце. Таким образом, через 2 месяца было выполнено всего 5 больших ампутаций, из них 4 - на уровне голени, и только одна - на уровне нижней трети бедра, и таким образом сохранено 125(96,1%) конечностей.
Повторная транслюминальная баллонная ангиопластика за период в 2 месяца была выполнена на 8 конечностях. В одном случае пациенту с поражением обеих нижних конечностей за период с июля по октябрь 2013 года было выполнено три процедуры ТЛБАП в связи с рецидивирующим стенозом, при этом в раннем послеоперационном периоде отмечался регресс симптоматики, была выполнена некрэктомия на стопе, однако через месяц пациент вернулся в клинику с вновь возникшими клиническими проявлениями критической ишемии для проведения повторной транслюминальной баллонной ангиопластики.
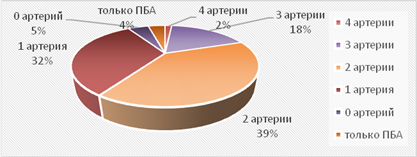
Рис.3. Распределение в зависимости от количества артерий бедренно-подколенно-берцового сегментов, по которым удалось восстановить кровоток. У 32% пациентов была восстановлена проходимость одной артерии голени, у 39 % – двух артерий, у 18 % – трех артерий, 2 % – четырех артерий, не удалось восстановить кровоток ни по одной из артерий подколенного и берцового сегментов на 9% конечностях
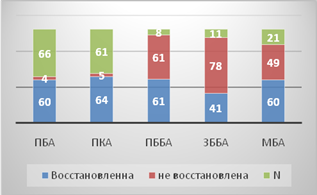
Рис. 4. Соотношение восстановленных артерий к невосстановленным после проведения транслюминальной баллонной ангиопластики на бедренно-подколенном сегменте и артериях голени
Таб. 2. Проявления критической ишемии через 2 недели и 2 месяца после проведенной транслюминальной баллонной ангиопластики
|
Симптомы критической ишемии |
|
2 недели |
2 месяца |
|
|
Боли покоя 105(80,7%) |
Купированы |
32 (30,5%) |
|
|
|
Уменьшились |
56 (53,3%) |
|
||
|
Сохранились |
17 (16,1%) |
|
||
|
Ампутация |
1(1%) |
0 |
||
|
Трофические изменения стопы и голени 67 (51,5%)
|
Заживление |
6(8,9%) |
45(67,1%) |
|
|
Фаза очищения и грануляции |
41(61%) |
0 |
||
|
Без динамики |
|
20(29,8%) |
19(28,3%) |
|
|
|
Длительно незаживающая рана |
4(6%) |
3(4,5%) |
|
|
Некрэктомия |
10(14,9%) |
12(17,9%) |
||
|
Ампутация пальца |
3(4,5%) |
1(1,5%) |
||
|
Ампутация на уровне голени |
3(4,5%) |
1(1,5%) |
||
|
Ампутация на уровне бедра |
0 |
1(1,5%) |
||
|
Повторное развитие трофических изменений |
0 |
1(1,5%) |
||
|
Количество ампутаций |
|
7 |
3 |
|
Заключение. Несомненно, атеросклеротическое поражение артерий нижних конечностей остается серьезной проблемой в сосудистой хирургии, однако, на сегодняшний день достигнуты значительные успехи в лечении данной группы больных. Еще 10-15 лет назад поражение дистального русла артерий голени зачастую становилось приговором для пациента [5]. Тогда как в настоящее время, благодаря совершенствованию техники ТЛБАП, разработке нового инструментария, основанного на понимании особенностей атеросклеротического поражения артерий берцового сегмента, ангиопластика артерий голени стала рассматриваться как эффективная операция даже при многоуровневом поражении и критической ишемии нижних конечностей. Метод является малотравматичным, что обеспечивает малую частоту операционных осложнений и короткий восстановительный период. Другим преимуществом является возможность проведения повторной реваскуляризации для поддержания хорошего результата, либо при рецидиве критической ишемии. Эти данные свидетельствуют о том, что ТЛБАП должна являться методикой выбора у пациентов с поражением артерий голени.
Рецензенты:
ХоронькоЮ.В., д.м.н., заведующий кафедрой оперативной хирургии и топографической анатомии ГБОУ ВПО РостГМУ Минздрава России, г. Ростов-на-Дону;
ПерескоковС.В., д.м.н., доцент кафедры хирургических болезней №2, заведующий хирургическим отделением №1 ГБОУ ВПО РостГМУ Минздрава России, г. Ростов-на-Дону.
Библиографическая ссылка
Кательницкий И.И., Сасина Е.В., Поляк М.И. БАЛЛОННАЯ АНГИОПЛАСТИКА АРТЕРИЙ ГОЛЕНИ В ЛЕЧЕНИИ КРИТИЧЕСКОЙ ИШЕМИИ НИЖНИХ КОНЕЧНОСТЕЙ // Современные проблемы науки и образования. 2014. № 5. ;URL: https://science-education.ru/ru/article/view?id=14519 (дата обращения: 11.05.2026).



