Сердечно-сосудистые заболевания (ССЗ) – основная причина смерти населения всех экономически развитых стран мира и стран с переходной экономикой. По прогнозам экспертов, количество смертей от ССЗ в мире возрастет за счет увеличения смертности среди мужского населения планеты с 18,1 млн в 2010 году до 24,2 млн в 2030 году [2]. В России болезни системы кровообращения являются ведущей причиной смерти, составляя 56,2 % от всех причин [13].
Возраст – важнейший фактор сердечно-сосудистого риска. Наиболее свежие статистические данные, характеризующие роль возраста как сердечно-сосудистого фактора риска, содержатся в обновленном отчете AHA по сердечно-сосудистым заболеваниям. Хочется выделить следующие позиции: средний возраст больных с впервые возникшими стенокардией / ИМ – 64,7 лет для мужчин и 72,2 года для женщин. 83 % мужчин и 87,1 % женщин старше 80 лет имеют какое-либо ССЗ. Количество главных неблагоприятных сердечно-сосудистых событий возрастает от 3 случаев на 1000 населения в возрасте 35–44 лет до 74 на 1000 в возрасте 85–94 лет [9].
Та же закономерность наблюдается и в других странах, в т. ч. в РФ. По данным ВОЗ, в странах с низким и высоким уровнем дохода населения на долю ССЗ в структуре смертности в возрасте до 60 лет приходится 13 % и 29 % от всех неинфекционных заболеваний соответственно. Эта цифра значительно увеличивается у населения старше 70 лет, составляя уже 39 % [17]. При этом следует четко понимать, что в связи с увеличением продолжительности жизни населения, уменьшением смертности от острых коронарных синдромов, число пациентов старшего возраста с ССЗ неуклонно нарастает.
Значение возраста как фактора ССС риска просто можно понять, исходя из простой таблицы SCORE для расчета 10-летнего риска сердечно-сосудистой смерти у асимптомных людей. К примеру, курящий мужчина 50 лет с уровнем общего холестерина 6 ммоль/л и САД = 160 мм рт. ст. будет иметь лишь 2 % риск по шкале SCORE. Аналогичный пациент в возрасте 65 лет будет иметь риск SCORE равный 17 и попадет в группу пациентов очень высокого риска [15].
Однако такой популяционный подход не является исчерпывающим. Более того, очень мало известно об оценке риска у пациентов старше 65 лет, которые и составляют львиную долю больных с ССЗ. В последнее время появились работы, свидетельствующие о том, что паспортный возраст как фактор риска не может в полной мере отражать гетерогенную группу пациентов пожилого возраста. Процесс старения организма сам по себе является фактором, приводящим к ускорению неблагоприятных патогенетических механизмов развития заболеваний [5]. В оценке рисков здоровью у пациентов пожилого возраста все большее распространение приобретает концепция старческой астении [1,5,12].
Цель работы: провести литературный обзор по проблеме взаимосвязи старческой астении и ССЗ.
Материалы и методы. С использованием базы данных PUBMED проведен анализ литературных источников, посвященных проблеме старческой астении у больных ССЗ за период с 1979 по 2013 г. В базе данных pubmed поисковые запросы были сформулированы следующим образом: frailty (старческая астения), frailty and hypertension (старческая астения и АГ), frailty and heart failure (старческая астения и СН), frailty and CHD (старческая астения и ИБС), frailty and angina (старческая астения и стенокардия).
Результаты и обсуждение
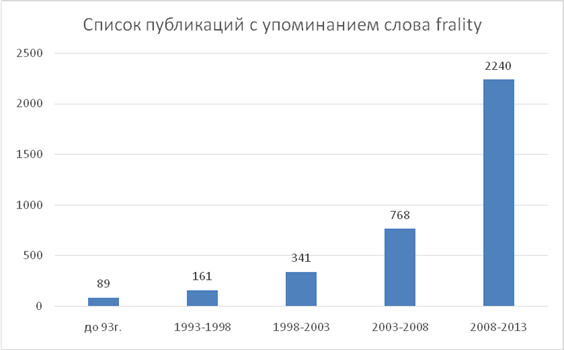
Первое, что обращает на себя внимание – это неуклонный интерес научного сообщества к проблеме старческой астении. Самой ранней из найденных нами работ по старческой астении была статья Vaupel JW, Manton KG, Stallard E за 1979 г., в которой упоминалось о несоответствии между таблицами для расчета рисков здоровью, продолжительности жизни и реальными результатами (расчетные таблицы завышают реальную продолжительность жизни). Авторы обратили особое внимание, что несоответствие выявляется, прежде всего, у лиц старшего возраста, употребив для этого термин individual frality [35]. С этого момента и до настоящего времени наблюдается неуклонный лавинообразный рост публикаций, посвященных этой проблеме.
Старческая астения представляет синдром, определяемый наличием следующих симптомов: потеря веса – саркопения, снижение силы мышц кисти при измерении динамометром, выраженная утомляемость (необходимость выполнять повседневную активность с усилием), снижение скорости передвижения, значительное снижение физической активности. При наличии трех и более симптомов имеет место старческая астения, одного или двух – старческая преастения [16].
В разграничении астении и преастении возможен также и иной подход с использованием индекса старческой астении (ИСА) [19]. При помощи простейших тестов (таких как измерение мышечной силы кисти динамометром), специальных шкал и опросников оцениваются функциональные дефициты.
Диаграмма 1. Актуальность проблемы старческой астении
Каждый из них имеет разброс баллов от 0 до 1 с шагом в 0,25 балла: 0 – отсутствие проблем, 0,25 – легкое снижение способностей, 0,5 – умеренное, 0,75 – выраженное, 1 – неспособность справиться с предлагаемыми действиями. Полученные баллы суммируются и делятся на исходное количество заданных тестов. Получаемый показатель и есть индекс старческой астении. За отсутствие признаков астении признается значение ИСА = 0-0,2, умеренно выраженная астения – при значениях ИСА 0,2-0,4. Значения ИСА более 0,4 соответствуют выраженной старческой астении [19,1].
Распространенность старческой астении, по данным разных авторов, составляет 12,9 %, 24 %, 49 %; преастении – 32 %, 48,9 %, 46,5 % [1,19,27] и зависит от возраста обследуемых лиц, особенностей обследуемой популяции, выбранных методов оценки старческой астении.
При анализе исключительной роли старческой астении среди больных с сердечно-сосудистой патологией следует отметить, что патогенетически они бесспорно дополняют друг друга, усиливая негативный вклад каждого из компонентов. Целый ряд работ свидетельствует о неблагоприятном сочетании факторов риска сердечно-сосудистых заболеваний у больных со старческой астенией, преастенией. В разных публикациях отмечается связь старческой астении с различными факторами риска ССЗ, такими как маркеры воспаления, концентрации гомоцистеина крови, снижение уровня ЛПВП, сахарный диабет, курение, абдоминальное ожирение [11,24,28-30; 32,36].
Кроме того, старческая астения сопровождается ускоренным проявлением доклинических маркеров повреждения органов-мишеней: гипертрофией миокарда ЛЖ, утолщением комплекса интима-медиа, изменением значения плече-лодыжечного индекса [5,14]. Наличие у пациента ССЗ сопровождается трехкратным увеличением частоты развития старческой астении. С другой стороны, отмечено четкое отрицательное прогностическое значение старческой астении и даже ее отдельных компонентов (саркопении, уменьшения подвижности) в отношении выживаемости больных с ССЗ в целом [13], у пациентов с ХСН [5, 10], у кардиохирургических больных [6].
Множество работ выявляют связь старческой астении с повышенным уровнем АД: с артериальной гипертензией в целом [21,22,23], только с уровнем систолического АД [31], повышенным систолическим и диастолическим уровнем АД в ходе СМАД, несмотря на отсутствие достоверной разницы по данным офисного измерения АД. Впрочем, отсутствие последней, на наш взгляд, обусловлено малым числом обследуемых больных (77 пациентов) в проводимом исследовании, не позволившим получить статистически достоверную разницу [8].
Прослеживается и другая взаимосвязь – у пациента с АГ или ее осложнениями, например, инсультом чаще развивается старческая астения. При этом любой дополнительный фактор сердечно-сосудистого риска или сердечно-сосудистое событие в анамнезе значительно ухудшает прогноз в отношении развития старческой астении. В крупном исследовании пожилых пациентов Китая (n=3257) получены следующие результаты. Средний ИСА у всех обследуемых составил 0,11; у пациентов с АГ – 0,16 + 0,11. При присоединении перенесенного инсульта 0,23+0,14. Различия статистически достоверны для всех групп пациентов [33].
Большое внимание в настоящее время уделяется проявлениям старческой астении и преастении у больных с ХСН как исходом сердечно-сосудистого континуума. Имеется по крайней мере 2 крупных исследования (Cardiovascular Health Study, Women's Health Initiative Observational Study) старческой астении у больных с сердечной недостаточностью. Все они имеют сходный результат, свидетельствующий о том, что ХСН является одним из факторов способствующих развитию старческой астении – относительный риск развития старческой астении при ХСН в 6–7,5 раз выше, чем среди пациентов с СН при отсутствии синдрома старческой астении [12,4]. С другой стороны, старческая астения также является фактором риска в отношении развития ХСН. По данным WHI-OS у пациенток со старческой астенией ХСН встречается в 6 раз чаще, чем в ее отсутствии. При этом присоединение явлений старческой астении крайне неблагоприятно и влечет за собой увеличение смертности среди больных с ХСН. В работе Boxer et al. к четвертому году наблюдения относительный риск смерти у больных ХСН увеличивается в 1,5 раза [10]. По данным Health Aging and Body Composition Study (HABC), к девяти годам наблюдения смертность в группе пациентов с сочетанием ХСН и 3 проявлениями старческой астении составляет 100 %, при наличии одного проявления – 55 % [12,10]. При этом особое внимание обращает на себя тот факт, что индекс старческой астении и попадание больных в категорию страдающих старческой астенией ("frail") имеет большое значение для прогноза в отношении выживаемости, чем ФК сердечной недостаточности по NYHA [34].
Нам удалось найти немного публикаций, посвященных феномену старческой астении у пожилых больных с ИБС. Однако данная тема является предметом усиленного изучения в н/время. Изучается связь старческой астении с исходами ЧКВ, кардиохирургических вмешательств [25].
Особенно интересной нам представляется работа Gharacholou SM et al., посвященная изучению ангиографических данных у пожилых пациентов, которым было выполнено ЧКВ. Обследовано 629 больных. Старческая астения определялась по критериям Fried. При этом наличие 3 из пяти признаков рассматривалось как старческая астения, 1 или 2 как преастения (в работе "intermediate frailty" – промежуточная астения). Полный протокол выполнили 545 пациентов, среди которых 19 % (n=117) страдают старческой астений, 47 % – преастенией (n = 298), и лишь 21 % не имеют астенических проявлений. При сравнительном анализе предсказуемо выявлено, что пациенты со старческой астенией ограничены в переносимости физических нагрузок (p<0.001) и имеют более низкое качество жизни (p<0.001) и отягощены в отношении сопутствующих заболеваний (p<0,05). Однако наиболее интересным представляется корреляция проявлений астении с данными коронарографии. Выявлено, что даже после исключения из анализа роли возраста и пола у пациентов, страдающих старческой астенией, чаще встречается поражение ствола ЛКА или многососудистое поражение коронарных артерий (p<0,05) [18]. Приведенные данные как нельзя лучше свидетельствуют об особой роли старческой астении в развитии атеросклероза в популяции пациентов старше 65 лет [26].
Работ по изучению старческой астении при острых формах ИБС крайне мало. В рекомендациях по ведению ИМ у пожилых отдельно подчеркивается, что в настоящее время доказательная медицина не располагает полноценными данными об особенностях лечения возрастных пациентов. Многие возрастные пациенты не получают должного объема медицинской или инвазивной терапии, даже несмотря на возможный положительный исход данных воздействий в связи с недостаточным количеством клинических исследований у данной группы больных. В документе отдельно говорится о необходимости новых работ, изучающих влияние старческой астении на достижение целей проводимого лечения и выживаемость таких пациентов. Данные работы позволят более точно оценить потенциальные риски возрастных пациентов, уточнить объем и приоритеты проводимой терапии [20].
С этой целью запущено исследование IFFANIAM (Impact of Frailty and Functional Status on Outcomes in Elderly Patients With ST-Segment Elevation Myocardial Infarction Undergoing Primary Angioplasty) – многоцентровой регистр , предназначенный оценить вклад старческой астении и функционального состояния пожилых пациентов в исходы заболевания у пожилых пациентов с ИМ с подъемом ST после первичной ангиопластики. Планируется изучить старческую астению на основе критериев по Fried и по шкале астении. Планируемые первичные точки – смертность в течение 1 года, ее причины и сопутствующие состояния; вторичные – качество жизни и функциональные способности пациентов [7].
Таким образом, старческая астения – достаточно распространенный синдром у пациентов старше 65 лет, значительно ухудшающий течение имеющихся сердечно-сосудистых заболеваний, что сопровождается более высокими показателями смертности в данных группе пациентов. Оценка старческой астении как фактора риска должна стать неотъемлемой и повседневной частью ведения таких пациентов. Это представляется особенно важным у пациентов с планирующимися инвазивными пособиями: перед ЧКВ, кардиохирургическими вмешательствами, катетерной имплантацией аортального клапана. В настоящее время продолжается дальнейшее изучение старческой астении, ее течения и взаимосвязей с различной кардиальной патологией.
Рецензенты:
Иванова М.А., д.м.н., профессор, профессор-консультант медицинского центра «Ваша клиника», г. Москва.
Ильницкий А.Н., д.м.н., доцент, заведующий кафедрой терапии и патологии пожилого возраста Института повышения квалификации ФМБА России, первый заместитель директора АНО «Научно-исследовательский медицинский центр ”Геронтология”», г. Москва.
Библиографическая ссылка
Зарудский А.А., Зарудский А.А., Прощаев К.И. СТАРЧЕСКАЯ АСТЕНИЯ И СЕРДЕЧНО-СОСУДИСТЫЕ БОЛЕЗНИ КАК ФАКТОРЫ ВЗАИМООТЯГОЩЕНИЯ // Современные проблемы науки и образования. 2014. № 1. ;URL: https://science-education.ru/ru/article/view?id=11946 (дата обращения: 14.05.2026).



