Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
BIOMECHANICAL EVALUATION OF SURGERY IN CASES OF FOOT DEGENERATIVE-DYSTROPHIC DISEASES
Введение
Стопа человека представляет собой сложную биомеханическую конструкцию в анатомическом и функциональном отношении [2; 4; 7]. Многозвеньевая система стопы, большие физические нагрузки даже при незначительной дисконгруентности суставных поверхностей, физическая перегрузка, травма или воспаление ведут к развитию дегенеративно-дистрофического процесса. Поломка одного из звеньев стопы всегда ведет к изменениям функций других, приводя нередко к их декомпенсации.
Своего максимума нагрузка при ходьбе достигает в области I плюснефалангового сустава. Это обусловливает его подверженность дегенеративно-дистрофическим заболеваниям как посттравматической, так и врожденной этиологии, включая плоскостопие [1].
Все оперативные способы лечения переднего отдела стопы условно можно разделить на две группы: 1 – операции без корригирующей остеотомии с выполнением краевых моделирующих резекций; 2 – операции с выполнением корригирующих остеотомий и сегментарных резекций.
Материал и методы
Нами были обследованы 35 женщин в возрасте от 25 до 50 лет, поступившие на оперативное лечение по поводу поперечного плоскостопия III степени и hallux valgus. У 10 из них было произведено исправление оси первого пальца без реконструкции поперечного свода стопы (1 группа), у 25 – выполнены операции по реконструкции поперечного свода стопы и исправлению оси первого пальца стопы (2 группа). Все пациенты обследованы в одних условиях: стоя и во время ходьбы до операции и через 2-3 месяца после нее.
Для изучения пространственно-временных характеристик походки пациентов (периоды опоры и переноса для каждой конечности, давления стоп в проекции 2-3 плюсневых костей) был использован программно-аппаратный комплекс F-scan американской компании Tekscan Inc., регистрирующий изменение давления, производимого пациентом при ходьбе на стельки, снабженные барорецепторами. Сенсорные стельки при толщине всего в 0,15 мм позволяют регистрировать приходящее на них усилие с высокой точностью и частотой, легко режутся ножницами для придания формы в соответствии с обувью обследуемого.
Степень плоскостопия оценивали по оригинальной методике с помощью «Способа определения степени поперечного плоскостопия» (Пат. № 2360601 от 10.07.09), производили регистрацию и анализ давления стоп стоящего (или идущего) босиком пациента на сенсорные стельки с применением нагрузочных проб.
При изучении опорных функций различных отделов стопы обследуемый стоял в обуви со стельками в стандартной ортоградной позе. По наглядной графической картине взаимодействия стопы с опорной поверхностью, транслируемой на дисплей, оценивалось распределение производимого давления на ее различные отделы.
Изучение показателей ходьбы осуществляли следующим образом: обследуемый надевал обувь с сенсорными стельками, проходил 8-10 метров обычной походкой, соблюдая равномерный темп. По информации о давлении различных участков стопы на стельки во время ходьбы, регистрируемой и обрабатываемой по специальному алгоритму F-scan, вычисляли периоды опоры и переноса каждой конечности и перемещение горизонтальной проекции центра масс стоп за время исследования. Характеристика ходьбы в норме приведена в таблице 1.
Таблица 1 – Пространственно-временные характеристики ходьбы в норме
|
Изучаемый параметр |
Норма |
|
Ходьба: период опоры (от цикла шага) |
61,5±3,4% |
|
Ходьба: период переноса (от цикла шага) |
37,6±2,0% |
Результаты и обсуждение
Синдром вальгусной деформации первого пальца стопы является самым распространенным ортопедическим заболеванием стопы. Отклонение первого пальца стопы кнаружи возникает при поперечном плоскостопии, которое в свою очередь развивается из-за несостоятельности мышц и связок стопы. Возникновение поперечного плоскостопия во многих случаях провоцируется хронической перегрузкой переднего отдела стопы чаще у женщин 35-40 лет и старше.
Развитие hallux valgus сопровождается наличием болей не только в области первого плюснефалангового сустава, но и в области поперечного свода, а именно в области головок 2-4 плюсневых костей, что объясняется перегрузкой этих отделов стопы во время ходьбы. Стопа во время различных фаз шага претерпевает значительные изменения. Смещение центра ротации в первом плюснефаланговом суставе при hallux valgus приводит к тому, что меняется распределение нагрузки на стопу при ходьбе и больше нагружается наружный свод, хотя до 80% нагрузки при финальной фазе шага должно ложиться на первый плюснефаланговый сустав. Таким образом, большое значение в лечении деформации первого луча стопы должно придаваться восстановлению правильной анатомии в этом суставе.
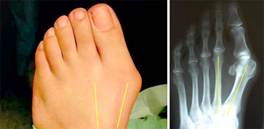 |
Рис. 1. Фото внешнего вида и рентгенограммы стопы при hallux valgus 2 ст.
Известно более 400 способов лечения поперечной распластанности стопы и вальгусной деформации первого пальца. Несмотря на историческую давность предложений, разработанные операции до сих пор представляют большой интерес. Как проксимальные, так и диафизарные (Meyer, 1926, Gill, 1988 – скарф; Ludlof, 1918; Lapidus, 1918) [3] и дистальные (Austin–Leventen, 1981 – шеврон) [3] остеотомии позволяют проводить раннюю активизацию больных и достигать стабильной фиксации и скорой консолидации костных фрагментов. Однако их применение ограничено величиной первого межплюсневого угла до 15 градусов. В то же время проксимальные корригирующие остеотомии и резекции (Альбрехт Г.А., 1911; Турнер Г.И., 1925) [3] и проксимальные остеоклазии первой плюсневой кости (Крамаренко Г.Н., 1955, Беженуца В.И., 1979) [3] позволяют корригировать ее варусное отклонение любой степени выраженности. В процессе накопления опыта лечения деформаций переднего отдела стопы к настоящему времени за рубежом предпочтение стали отдавать диафизарным остеотомиям типа scarf, впервые описанным Meyer в 1926 г. [5; 6] и получившим развитие в работах современных хирургов [3; 8]. Кроме того, активно используются мини-инвазивные операции, в частности SERI.
При обследовании группы пациентов (10 человек), которым не производилась остеотомия плюсневых костей, наблюдали следующие явления. Излишнее натяжение капсулы первого плюснефалангового сустава при выполнении капсульной пластики в сочетании с излишней резекцией головки плюсневой кости и фаланги первого пальца вызывает возникновение варусной деформации первого пальца. Нами было отмечено, что рационально располагать линию резекции медиальной поверхности головки первой плюсневой кости медиальнее Геубаховской борозды на 2-3 мм, что необходимо подтвердить расчетом по рентгенограмме.
В группе пациентов с остеотомией плюсневых костей наблюдали следующие явления. Пациенты после костной аллопластики и сегментарной резекции диафиза основной фаланги осмотрены в сроки от 4 месяцев до 2 лет после операции. Положение пальцев – корректное. У четверых отмечена тугоподвижность в плюснефаланговых суставах. Эти пациенты имели более длительный срок иммобилизации (более 3 недель) в связи с активной ходьбой и замедленной консолидацией. Средняя оценка по шкале AOFAS – 86 баллов.
Если нормализация продольного свода и устранение распластанности стопы может быть достигнута путем остеотомии первой плюсневой кости, то для формирования поперечного свода необходимо выполнять корригирующую клиновидную сегментарную резекцию II-IV плюсневых костей с дорсальным основанием клина. После этого выполняли тыльное сгибание дистального костного фрагмента с формированием поперечного свода стопы за счет дорсального смещения головок. Двум пациентам выполняли клиновидную сегментарную резекцию проксимального метаэпифиза II-III плюсневых костей с основанием клина, обращенного дорсально, с целью восстановления арки поперечного свода. Остеосинтез фрагментов выполняли винтами.
Одной из частых жалоб пациентов является боль в области головок II-IV плюсневых костей. Для устранения избыточного давления головок на мягкие ткани предложено выполнять клиновидную остеотомию проксимального метаэпифиза соответствующих плюсневых костей с основанием клина, обращенного дорсально. Вследствие этого головка плюсневой кости приобретает положение дорсифлексии и давление уменьшается (как вариант нами предложен способ с выполнением подошвенной краевой резекции подошвенных гребней головок плюсневых костей). В послеоперационном периоде после операций на переднем отделе стопы пациентам показано ношение специальной обуви. Это оригинальный ботинок Барука. В России он доступен в виде модели «Сурсил-орто» (арт. 99-101).
У всех пациентов, которым выполнены резекции головок плюсневых костей, в том числе в сочетании с корригирующей остеотомией проксимального метаэпифиза II-III плюсневых костей, болевой синдром купирован, гиперкератоз уменьшен, рецидива не отмечено. С целью профилактики рецидива больные используют подошвенные валики и стяжку поперечного свода. Это говорит о рациональности и этиотропном подходе при выполнении реконструкции поперечного свода стопы.
Несмотря на кажущуюся нестабильность фиксации при остеотомии SERI, применение ботинка «Сурсил-орто» (типа Барука) позволяет достигать костной консолидации в сроки 4-6 недель. Кожный разрез при этой операции составляет 1 см. Как видно на рентгенограмме (рис. 2), общий угол первой плюсневой кости был скорригирован.
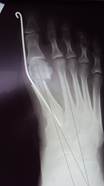
Рис. 2. Послеоперационная рентгенограмма больной Е., 27 л., с графическим контролем положения первого и второго лучей переднего отдела стопы после операции SERI.
Через 2-3 месяца у больных первой группы после оперативного лечения улучшаются показатели распределения нагрузки на отделы стоп при стоянии и при ходьбе (рис. 3, 4). Однако давление в области 2-3 плюсневых костей несколько снижается только при стоянии и практически не изменяется при ходьбе (38% от нагрузки на передний отдел стопы при норме не более 20%). Коэффициент ритмичности ходьбы возрастает с 0,82±0,09 до 0,96±0,03 (при норме 0,95-1,0).
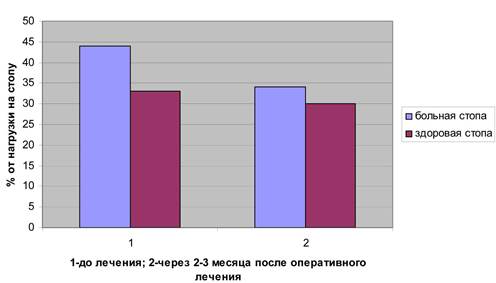
Рис. 3. Сравнение показателей нагрузки области 2-3 плюсневых костей во время стояния в группе № 1.
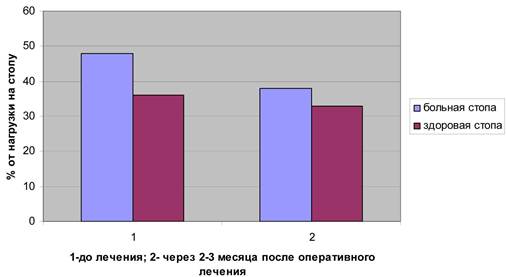
Рис. 4. Сравнение показателей нагрузки области 2-3 плюсневых костей во время ходьбы в группе № 1.
Через 2-3 месяца после оперативного лечения больных второй группы (рис. 5, 6) давление в области 2-3 плюсневых костей снижается как при стоянии, так и при ходьбе (27 и 30% соответственно от нагрузки на передний отдел стопы, при норме не более 20%). Таким образом, происходит улучшение статических показателей. Коэффициент ритмичности ходьбы возрастает с 0,9+0,07 до 0,93+0,03 (при норме 0,95-1,0), что несколько ниже, чем в первой группе, однако объем выполненной операции во второй группе требует более длительных сроков восстановления функции стопы.
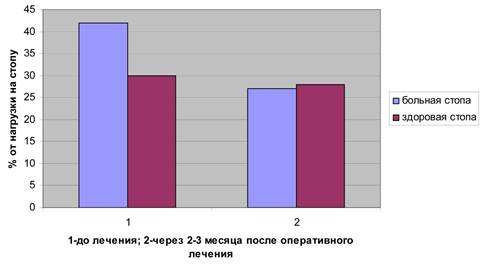
Рис. 5. Сравнение показателей нагрузки области 2-3 плюсневых костей во время стояния в группе № 2.
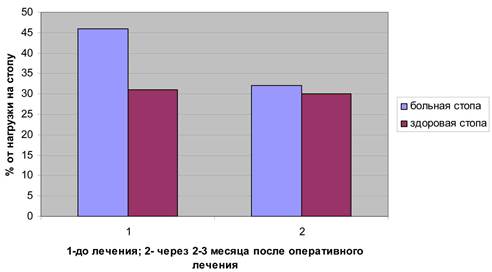
Рис. 6. Сравнение показателей нагрузки области 2-3 плюсневых костей во время ходьбы в группе № 2.
Заключение
Биомеханическая оценка статических и динамических показателей стопы позволяет объективно оценить результаты лечения и сравнить различные методы оперативных вмешательств.
Оперативные способы лечения патологии переднего отдела стопы, включающие одновременно остеотомии и реконструкцию поперечного свода, приводят к хорошим функциональным результатам. Лечение hallux valgus без восстановления поперечного свода стопы является функционально малоэффективным.
Вследствие излишней резекции головки плюсневой кости и фаланги первого пальца возникает снижение опорности стопы и нарушение биомеханики. Важным моментом профилактики рецидива заболевания является ношение рациональной обуви.
Рецензенты
Баталов О.А., д.м.н., старший научный сотрудник ФГБУ «ННИИТО» Минздравсоцразвития России, г. Н. Новгород.
Новиков А.В., д.м.н., зам. директора по развитию и инновационной политике ФГБУ «ННИИТО» Минздравсоцразвития России, г. Н. Новгород.
Библиографическая ссылка
Ежов М.Ю., Рукина Н.Н. БИОМЕХАНИЧЕСКАЯ ОЦЕНКА РЕЗУЛЬТАТОВ ОПЕРАТИВНОГО ЛЕЧЕНИЯ ДЕГЕНЕРАТИВНО-ДИСТРОФИЧЕСКИХ ЗАБОЛЕВАНИЙ СТОПЫ // Современные проблемы науки и образования. 2012. № 6. ;URL: https://science-education.ru/en/article/view?id=7367 (дата обращения: 16.05.2026).



