Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
THE ROLE OF EARLY IMMUNOSUPPRESSIVE THERAPY IN PROPHYLAXIS OF LATE OCULAR COMPLICATIONS OF LYELL'S SYNDROME
Введение
Синдром Лайелла (токсический эпидермальный некролиз (ТЭН)) является тяжелой формой эпидермолитических лекарственных реакций организма и характеризуется тотальным эритематозно-буллезным поражением кожи и слизистых, захватывающим более 30% поверхности тела [1-3].
Несмотря на низкий показатель частоты встречаемости, при данной патологии регистрируется высокий процент летальности – до 95% при молниеносной форме и до 60% при острой за счет развития полиорганной недостаточности и сепсиса [4; 5]. Этиопатогенез ТЭН заключается в наследственной предрасположенности к развитию иммунологически опосредованной реакции гиперчувствительности к лекарственным препаратам на фоне бактериальной сенсибилизации [6]. При этом происходит резкая активизация апоптоза с гибелью кератиноцитов кожи и эпителиальных клеток слизистых оболочек, формированием пузырей с последующим нарушением их целостности и образованием в дальнейшем эрозированных некротических мокнущих поверхностей [1; 7].
Поражение органа зрения при синдроме Лайелла встречается в 50-98% случаев, проходя острую и хроническую стадии, причем процент тяжелых осложнений достигает 50 [2; 8; 9]. Клиническими проявлениями острого периода являются слизисто-гнойный мембранозный блефароконъюнктивит, эрозивно-язвенное поражение роговицы, увеиты, что в дальнейшем может привести к развитию таких осложнений отдаленного периода, как хронический псевдомембранозный блефароконъюнктивит, энтропион, трихиаз, симблефарон, анкилоблефарон, синдром сухого глаза, конъюнктивализация роговицы, лимбальная недостаточность с формированием васкуляризированного помутнения роговой оболочки [1; 9; 10].
В связи с тем, что терапия острого периода ТЭН направлена прежде всего на спасение жизни пациента, находящегося в реанимационном отделении, лечение глазных проявлений на данном этапе заболевания обычно включает применение топических противоаллергических препаратов, антисептиков, средств для репарации на фоне мощной системной кортикостероидной и десенсибилизирующей терапии [11]. При длительном пребывании таких пациентов в реанимации офтальмологическая помощь часто бывает несвоевременной и неадекватной, что значительно повышает риск хронических осложнений, с которыми и приходится чаще всего сталкиваться врачу-офтальмологу при обращении таких пациентов за помощью спустя месяцы после перенесенного токсического эпидермального некролиза [1; 2; 9].
Цель исследования. Описание клинического наблюдения глазных осложнений синдрома Лайелла и обсуждение роли ранней местной иммуносупрессивной терапии в профилактике позднего рубцевания глазной поверхности.
Материал и методы исследования
Пациентка К., 29 лет, в конце февраля 2024 г. обратилась к офтальмологу ОКП ГБУЗ НО «НОКБ им. Н. А. Семашко» г. Нижнего Новгорода с жалобами на покраснение, отек век, слезотечение, чувство инородного тела в обоих глазах (больше в правом), снижение зрения. По данным амбулаторной карты, заболела остро 27.12.2023 г., когда появился кашель с фебрильной температурой, сильная боль в горле. Проходила амбулаторное лечение по месту жительства по поводу ОРВИ, 29.12.23 с помощью рентгенографии грудной клетки была диагностирована внебольничная левосторонняя сегментарная нижнедолевая пневмония, средней степени тяжести, ДН0, в связи с чем был назначен цефтриаксон в виде внутримышечных инъекций 1 г 2 раза в сутки 7 дней. 08.01.24 после двухдневной нормализации состояния появился отек горла, белый налет на слизистой ротовой полости, повторное повышение температуры, сильно зудящая сыпь на туловище с распространением на конечности. 12.01.24 в связи с появлением отека головы и верхней части туловища, спутанности сознания пациентка по СМП была доставлена в городскую больницу, где находилась в отделении анестезиологии и реанимации до 30.01.24 с диагнозом «синдром Лайелла, тяжелого течения, площадь поражения 66%, острая почечная недостаточность». Получала системно пульс-терапию метилпреднизолоном 1000 мг в сутки 3 дня, плазмаферез, антигистаминные, амикацин, местно: слезозаменители, гель для гигиены век, миристоиламино[пропил]аммония хлорид 0,01%, олопатадин 0,1%. Переведена для дальнейшего долечивания в инфекционную больницу из-за положительного анализа на COVID-19, где проходила лечение в течение 3 недель с диагнозом: «Коронавирусная инфекция (COVID-19), средней степени тяжести, осложненная внебольничной двусторонней полисегментарной вирусной пневмонией, КТ-1 (5%), ДН 0 ст. Синдром Лайелла тяжелого течения, осложненный сепсисом (посев крови от 31.01. – Staphylococcus aureus), эндогенной интоксикацией тяжелой степени, острым почечным повреждением, острым блефароконъюнктивитом обоих глаз, заворотом нижнего века правого глаза» (рис. 1).
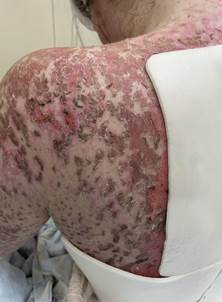
Рис. 1. Фото пациентки в реанимационном отделении (январь 2024 года): некроз кожных покровов на площади 66% поверхности тела.
Примечание: сделано авторами в ходе данного исследования
Во время стационарного лечения в инфекционной больнице пациентка была консультирована офтальмологом, к местному лечению добавлен фторметолон 0,1%, тобрамицин 0,3% с дексаметазоном 0,1% 4 раза в сутки 14 дней, гидрокортизоновая мазь 1% 2 раза в сутки 10 дней.
При обращении пациентки в ОКП ГБУЗ НО «НОКБ им. Н. А. Семашко» авторами проведено стандартное офтальмологическое обследование, включавшее визометрию с определением некорригированной и максимально корригированной остроты зрения (МКОЗ) с помощью проектора знаков и набора пробных очковых линз; авторефрактометрию (авторефрактометр Huvitz HRK-1, Южная Корея), биомикроскопию (БМС) переднего отрезка глаза с помощью щелевой лампы SL-Р-00 (Россия) с применением витальных красителей (тест-полосок с флюоресцеином (Doctor Klaus, Беларусь), биомикроофтальмоскопию с асферическими высокодиоптрийными линзами (Volk Wide Field, +90дптр, США), тонометрию на бесконтактном пневмотонометре Huvitz HNT-7000 (Южная Корея).
Результаты исследования и их обсуждение
При первичном осмотре пациентки получены следующие объективные данные: острота зрения правого глаза (visus OD) = 0,05 с кор sph -7,0 Д cyl -1,25Д axis 170=0,5; острота зрения левого глаза (visus OS) = 0,05 с кор sph -7,5 Д cyl -1,25Д axis 157=0,6.
БМС OUT: блефароспазм, отсутствие слезного мениска, отек, остаточная гиперемия, шелушение кожи век, резкое утолщение ресничного края век, ресницы редкие, растут в сторону глазного яблока (больше справа), край нижнего века правого глаза завернут в сторону глазного яблока, выводные протоки мейбомиевых желез полностью закрыты, слизистая век гиперемирована с псевдомембранами, единичные эрозии у края века, мейбомиевы железы не визуализируются, глазное яблоко инъецировано, роговица прозрачная, множественные участки прокрашивания эпителия роговицы (рис. 2). Пневмотонометрия - 14/15 мм рт. ст.
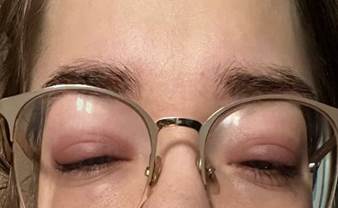
Рис. 2. Фото пациентки при первичном осмотре (конец февраля 2024 г.): остаточный отек, гиперемия, шелушение кожи век, утолщение краев век, выраженный блефароспазм. Примечание: сделано авторами в ходе данного исследования
На основании полученных данных был установлен клинический диагноз: «Последствие синдрома Лайелла (январь 2024 г.): хронический блефароконъюнктивит, трихиаз, дисфункция мейбомиевых желез 3 степени, синдром сухого глаза 2 степени, сложный миопический астигматизм, миопия высокой степени обоих глаз. Заворот нижнего века правого глаза». В связи с наличием выраженного воспаления глазной поверхности и сухого кератоконъюнктивита назначен циклоспорин 0,05% 2 раза в сутки, дексаметазон 0,1% 2 раза в сутки с переходом на 1 раз в сутки, гиалуронат натрия 0,16% с D-пантенолом 1% и хондроитин сульфатом натрия 0,05% 6 раз в сутки, офтальмологическое смазывающее средство с витамином А на ночь на 1 месяц, выполнена эпиляция неправильно растущих ресниц. Ответ на проводимую терапию оценивался в динамике путем оценки МКОЗ, состояния глазной поверхности методом биомикроскопии с использованием флюоресцеинового теста.
При осмотре пациентки через 2 месяца выявлено повышение МКОЗ правого глаза до 0,9, левого - до 0,6, роговица прозрачная без участков прокрашивания. В схеме лечения были отменены местные кортикостероидные препараты.
В августе 2024 года усилилось чувство инородного тела в обоих глазах, слезотечение, острота зрения правого глаза снизилась до 0,4, левого – оставалась стабильной. При осмотре – гиперемия слизистой век, выводные протоки мейбомиевых желез полностью закрыты, на роговице правого глаза - множество участков эпителия, прокрашивающихся флюоресцеином, левого глаза - единичные. К лечению добавлены глазные капли с сульфатированными гликозаминогликанами 0,01% 5 раз в сутки, дексаметазон 0,01% в 6% растворе поливинилпиролидона 3 раза в сутки 3 недели. На контрольных осмотрах пациентки 1 раз в 2-3 месяца с октября 2024 по май 2025 г. обнаружено, что МКОЗ правого глаза повысилась до 0,7, левого – до 1,0, данные авторефрактометрии оставались без существенных изменений. Состояние глазной поверхности обоих глаз оставалось без существенной динамики. Консервативное лечение проводилось в прежнем объеме – циклоспорин 0,05%, глазные капли с сульфатированными гликозаминогликанами 0,01%, гиалуронат натрия 0,16% с D-пантенолом 1% и хондроитин сульфатом натрия 0,05%, офтальмологическое смазывающее средство с витамином А на ночь постоянно, дексаметазон 0,01% в 6% растворе поливинилпиролидона курсами.
Пациентка пришла на динамический осмотр в августе 2025 года с жалобами на снижение зрения правого глаза. При исследовании МКОЗ правого глаза выявлено ослабление рефракции в вертикальном меридиане с увеличением степени астигматизма: visus OD= 0,05 с кор sph -7,25Д cyl +4,25Д axis 167=0,6, visus OS=0,16 с кор sph-7,5Д cyl -1,25Д axis 157=1,0. БМС: отсутствие слезного мениска, края век утолщены, на правом глазу завернуты в сторону глазного яблока, ресницы редкие, растут в сторону глазного яблока (больше справа), выводные протоки мейбомиевых желез полностью закрыты, мейбомиевы железы не визуализируются, конъюнктива век и глазного яблока частично сращена в медиальной трети с укорочением сводов на правом глазу, гиперемирована, на правом глазу – в верхней половине глазного яблока множество участков эпителия, прокрашивающихся флюоресцеином, поверхностная васкуляризация по периферии преимущественно в нижних отделах (рис. 3), на левом глазу роговица содержит единичные зоны аномального эпителия. Тонометрия: 13/14 мм рт. ст. К лечению добавлен дексаметазон 0,02% с сульфатированными гликозаминогликанами 0,01% на 2 месяца и комбинированный слезозаменитель с более высокой концентрацией активных веществ (гиалуронат натрия 0,18% с D-пантенолом 5% и хондроитин сульфатом натрия 0,07%).
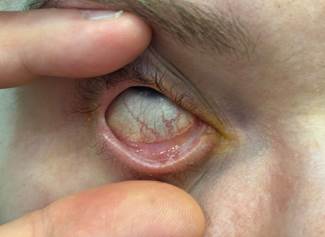
Рис. 3. Фото пациентки в августе 2025 года. Симблефарон правого глаза с укорочением нижнего конъюнктивального свода.
Примечание: сделано авторами в ходе данного исследования
В ноябре 2025 года диагностировано дальнейшее усиление степени роговичного астигматизма на правом глазу (visus OD=0,06 с кор sph -7,0Д cyl +5,5Д axis 168=0,5). Пациентка консультирована в офтальмологическом центре федерального значения, где в ноябре 2025 г. выполнено оперативное рассечение симблефарона правого глаза с пластикой конъюнктивальных сводов аутослизистой губы.
В январе 2026 года острота зрения правого глаза снизилась до 0,07, что сопровождалось невозможностью выполнения авторефрактометрии и неэффективностью оптической коррекции, что было связано с формированием васкуляризированного помутнения роговой оболочки (рис. 4), при этом своды конъюнктивы были свободными с умеренной гиперемией слизистой век и глазного яблока. Показатели авторефрактометрии и визометрии с максимальной коррекцией на левом глазу оставались стабильными (МКОЗ=1,0), роговица прозрачная без участков прокрашивания.
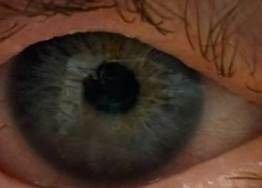
Рис. 4. Фото пациентки в январе 2026 года.
Формирование васкуляризированного помутнения роговицы правого глаза.
Примечание: сделано авторами в ходе данного исследования
Пациентка имела высокий уровень приверженности лекарственной терапии - 4 балла по шкале комплаентности Мориски - Грин (1986).
Таким образом, проведенное авторами клиническое наблюдение подтверждает литературные данные о том, что ТЭН чаще возникает у пациенток молодого возраста (наблюдаемая пациентка 1991 г. р.), а цефалоспориновые антибиотики, наряду с бактериальной сенсибилизацией, являются частым этиологическим фактором в развитии данного заболевания (синдром Лайелла в данном случае был вызван введением цефтриаксона с последующим развитием септицемии золотистым стафилококком) [1; 3; 10]. Ранняя иммуносупрессивная местная терапия, назначенная данной пациентке в кратчайшие сроки после выписки из инфекционного отделения, ассоциировалась с более благоприятным исходом на левом глазу, что проявлялось купированием симптомов тяжелого сухого кератоконъюнктивита и отсутствием рубцовых изменений глазной поверхности в отдаленном периоде. Развитие симблефарона и васкуляризированного помутнения роговой оболочки правого глаза подтверждает данные литературных источников по этой теме о том, что глазные осложнения данного синдрома могут в ряде случаев персистировать, несмотря на проводимую местную терапию, что в перспективе после стабилизации фиброваскулярного процесса потребует выполнения пересадки роговой оболочки на правом глазу с оптической целью [12; 13]. Это может быть объяснено тем, что чем тяжелее офтальмологические проявления острого периода при синдроме Лайелла (наличие тяжелого конъюнктивита с эрозиями глазной поверхности, псевдомембранами), тем чаще возникают осложнения в хроническую стадию [10; 14; 15], что мы и видим у данной пациентки на правом глазу, где изначально степень нарушений была больше по сравнению с левым глазом.
Заключение
Так как в большинстве случаев синдром Лайелла приводит к серьезным глазным осложнениям, необходима своевременная и адекватная офтальмологическая помощь на ранних сроках, включающая назначение патогенетической топической комбинированной противовоспалительной и иммуносупрессивной терапии наряду с репаративными лекарственными средствами и слезозаменителями. Тяжесть поражения глазной поверхности в острую стадию ТЭН может служить индикатором рубцовых осложнений отдаленного периода.
Conflict of interest
Financing
Библиографическая ссылка
Белоусова Н.Ю., Полтанова Т.И. РОЛЬ РАННЕЙ ИММУНОСУПРЕССИВНОЙ ТЕРАПИИ В ПРОФИЛАКТИКЕ ПОЗДНИХ ГЛАЗНЫХ ОСЛОЖНЕНИЙ СИНДРОМА ЛАЙЕЛЛА // Современные проблемы науки и образования. 2026. № 4. ;URL: https://science-education.ru/en/article/view?id=34572 (дата обращения: 13.05.2026).
DOI: https://doi.org/10.17513/spno.34572



