Введение
Дисфункция сухожилия задней большеберцовой мышцы (СЗББМ) приводит к повышению нагрузки на верхнемедиальный пучок подошвенной пяточно‑ладьевидной связки (ВМП-ППЛС) и последующему его повреждению [1; 2]. Ослабление ВМП-ППЛС, играющего ключевую роль в статической стабилизации заднего отдела стопы, приводит к еще большей перегрузке СЗББМ, а сформировавшийся «порочный круг» является основной причиной плоско-вальгусной деформации или прогрессирующего коллапса стопы [3; 4].
На сегодняшний день наиболее признанной теорией развития дисфункции сухожилий является механическая деформация. Согласно этой теории, чрезмерная нагрузка вызывает первичную микротравматизацию внеклеточного матрикса и клеток сухожилия, а повторяющиеся перегрузки приводят к прогрессирующему дегенеративно-дистрофическому повреждению с наличием микроразрывов и в последующем – к образованию более крупных разрывов. Особенно это характерно для участка СЗББМ дистальнее медиальной лодыжки - зоны гиповаскулярности, описанной Фреем, Шереффом и Гриниджем [5].
Макроскопический вид сухожилия не всегда отражает его истинное патологическое состояние, а микроскопические изменения в структуре СЗББМ начинают формироваться задолго до появления клинических симптомов, значительно осложняя раннюю диагностику его дисфункции [6; 7].
Современные методы лучевой диагностики, такие как ультразвуковое исследование (УЗИ) и магнитно‑резонансная томография (МРТ), позволяют выявлять патологические изменения в структуре СЗББМ ещё до появления выраженной клинической симптоматики [7; 8]. Хотя МРТ остаётся широко признанным методом диагностики патологии сухожильно‑связочного аппарата, современные возможности ультразвуковой визуализации во многом с ней сопоставимы по информативности [9; 10]. Высокочастотное УЗИ является точным, доступным и эффективным инструментом оценки состояния сухожилий стопы, в особенности СЗББМ за счет его поверхностного расположения [3]. При ультразвуковой оценке сухожилия выявляются признаки дегенеративно-дистрофических изменений, проявляющиеся увеличением толщины сухожилия, неоднородностью структуры за счет гипоэхогенных участков (соответствуют зонам дегенеративно-дистрофических изменений) и гиперэхогенных включений (участки кальцинации), потерей нормальной фибриллярной структуры сухожилия и наличием анэхогенных участков, соответствующих зонам разрывов. Наличие в литературе большого количества аргументов в пользу доступности и простоты данного метода исследования делает ультразвуковую диагностику патологических изменений СЗББМ одним из необходимых диагностических инструментов для хирургов, позволяя объективно оценивать состояние сухожилия перед оперативным вмешательством [10; 11].
Для получения наиболее точных данных о структуре изменённого СЗББМ необходимо гистоморфологическое исследование. В литературе описаны две универсальные шкалы для его оценки - Movin и Bonar. Из них наиболее распространённой и надёжной считается шкала Bonar для анализа микроскопических изменений [12].
Хирургическое лечение мобильного прогрессирующего коллапса стопы направлено на восстановление нормальной работы СЗББМ и ВМП-ППЛС, которые в свою очередь являются основными стабилизаторами медиального продольного свода [13]. Тактика хирургического лечения зачастую зависит от состояния СЗББМ. При наличии выраженных дегенеративных изменений СЗББМ лечение прогрессирующего коллапса стопы включает использование синтетической ленты и сухожильно‑мышечной транспозиции длинного сгибателя пальцев стопы на ладьевидную кость для восстановления функции утраченного СЗББМ, при этом применение собственного СЗББМ для восстановления основных стабилизаторов медиального продольного свода также позволяет улучшить функциональные результаты хирургического лечения [14; 15].
Предоперационная оценка СЗББМ – ключевого стабилизатора медиального продольного свода – имеет решающее значение для выбора хирургической тактики при прогрессирующем коллапсе стопы 1AB2C стадии, поскольку успех операции напрямую определяется его состоянием и качеством.
Цель исследования – провести комплексную аналитическую оценку результатов оперативного лечения пациентов с прогрессирующим коллапсом стопы 1AB2C стадии в зависимости от гистоморфологических изменений СЗББМ.
Материал и методы исследования
На базе отделения травматологии и ортопедии № 3 Университетской клиники ФГБОУ ВО «ПИМУ» Минздрава России проведено одноцентровое ретроспективное исследование, в которое было включено 35 пациентов с прогрессирующим коллапсом стопы 1AB2C стадии, проходивших хирургическое лечение с 2020 по 2024 г. Среди них было 19 женщин (29,00 [22,50-32,50] лет) и 16 мужчин (31,00 [26,00-34,00] год). Все обследуемые дали свое согласие на участие в исследовании.
Критерием включения в исследование являлось наличие прогрессирующего коллапса стопы 1AB2C стадии [16]. Критерии исключения из исследования: наличие костных коалиций в суставах заднего отдела стопы, наличие добавочной ладьевидной кости (os tibiale externum), полное повреждение СЗББМ по данным ультразвукового исследования, деформации стопы нейрогенного характера, острые воспалительные заболевания стопы.
Перед выполнением оперативного вмешательства каждому пациенту выполнялась качественная и количественная ультразвуковая диагностика СЗББМ. Функцию стопы и болевой синдром до оперативного лечения, а также через 24 месяца после операции выполняли путем анкетирования всех пациентов по международным опросникам the American Orthopedic Foot and Ankle Society Ankle-Hindfoot Scale, the Manchester-Oxford Foot Questionnaire и шкале Visual Analogue Scale Foot and Ankle.
Всем пациентам выполнялась хирургическая коррекция прогрессирующего коллапса стопы 1AB2C стадии с использованием рецессии икроножной мышцы по Страйеру, артроэреза подтаранного синуса, нового способа реконструкции подошвенной пяточно-ладьевидной связки при лечении пациентов с плоско-вальгусной деформацией стопы (Патент RU 2 7964 26 С1) и остеотомии по Коттону.
Для определения микроструктуры СЗББМ выполняли его гистоморфологическую оценку по Bonar после оперативного вмешательства [17].
Ультразвуковой протокол обследования
Все пациенты были обследованы одним специалистом ультразвуковой диагностики с опытом работы более 15 лет. Ультразвуковое исследование выполнялось с применением высокочастотного линейного датчика 6-18 МГц GE Healthcare Venue 40 Ultrasound System.
Оценка СЗББМ производилась в продольном и поперечном сечениях с последующей интерпретацией полученных данных. При ультразвуковом исследовании пациент располагался в положении лежа на спине, с ногой, согнутой в коленном суставе под углом 70°, стопа подошвенной поверхностью устанавливалась на кушетку. Ультразвуковое исследование выполнялось в В-режиме (серошкальная визуализация) с применением доплеровского режима картирования. Поиск сухожилия осуществлялся с медиальной стороны на уровне позадилодыжечной костной борозды, датчик располагался поперечно относительно продольной оси лодыжки. После визуализации поперечного среза СЗББМ ультразвуковым датчиком спускались на уровень подтаранного сустава, где располагается «гиповаскулярная зона» СЗББМ. Датчик располагали перпендикулярно продольной оси сухожилия ЗББМ (исследовали сухожилие в поперечной плоскости), а затем разворачивали на 90°, чтобы оценить сухожилие в продольной плоскости. Неизмененное сухожилие в поперечной плоскости в В-режиме (серошкальная визуализация) имело округлую форму, мелкозернистую однородную структуру, среднюю эхогенность; синовиальный футляр сухожилия визуализировался в виде тонкого гипоэхогенного ободка толщиной не более 1 мм, в режиме доплеровского картирования сосудистые сигналы в толще сухожилия и его синовиальном футляре отсутствуют [18]. Размер поперечного сечения неизмененного СЗББМ на уровне подтаранного сустава 18,4 мм2 (± 5,9 мм2). Нормальное сухожилие в В-режиме при исследовании в продольном сечении имело вид линейной структуры средней эхогенности с наличием продольной исчерченности, контуры сухожилия были ровными и четкими. Синовиальный футляр сухожилия визуализировался в виде гипоэхогенной полоски толщиной не более 1 мм. В режиме доплеровского картирования сосудистые сигналы в толще сухожилия и его синовиальном футляре отсутствуют. В норме продольный размер сухожилия описан как 3,2 мм (± 0,5 мм) [19-20].
Патологические изменения в В-режиме проявлялись в виде его утолщения (локального или диффузного), неоднородности структуры за счет участков пониженной эхогенности, гиперэхогенных включений и анэхогенных дефектов ткани; в продольном сечении наблюдалась потеря нормальной фибриллярной структуры. В режиме доплеровского картирования в толще сухожилия (на продольном и поперечном сечениях) наблюдались сосудистые сигналы, что свидетельствовало о наличии гиперваскуляризации (неоваскуляризации) сухожилия [21]. При теносиновите в В-режиме определялась синовиальная пролиферация в виде гипоэхогенного тканевого субстрата толщиной более 1 мм, выпот в виде скопления гипо- и анэхогенной жидкости, образуя «знак цели» при сканировании по короткой оси и «признак железнодорожного пути» при сканировании по длинной оси [22; 23]. В режиме доплеровского картирования визуализировались сосудистые сигналы (гиперваскуляризация). Нарушение целостности (разрыв) сухожилия на УЗИ определялось в виде анэхогенного дефекта с четкими границами, имеющего внутристволовую или краевую локализацию и нарушающего непрерывность сухожилия.
При проведении ультразвукового исследования СЗББМ диагностическими качественными критериями патологически измененного СЗББМ считались следующие: в В-режиме структурные изменения характеризовались потерей нормальной фибриллярной исчерченности на продольном сечении и развитием неоднородности за счет сочетания гипоэхогенных участков с гиперэхогенными включениями. Критическим признаком поражения являлось нарушение целостности (разрыв) СЗББМ, визуализируемое как анэхогенный дефект с четкими границами внутристволовой или краевой локализации, приводящий к прерыванию анатомической непрерывности структуры; утолщение сухожилия (локально или диффузно); увеличение площади поперечного сечения сухожилия больше 18,4 мм2 (± 5,9 мм2), а также изменение увеличения его толщины в продольном срезе более 3,2 мм (± 0,5 мм). Патологический процесс дополнялся признаками теносиновита, проявляющегося гипоэхогенной синовиальной пролиферацией толщиной более 1 мм и наличием выпота (анэхогенной жидкости) в синовиальном пространстве. При использовании доплеровского картирования регистрировалась гиперваскуляризация в виде патологических сосудистых сигналов как в толще самого сухожилия, так и в зоне синовиальной пролиферации.
Методика выполнения оперативного вмешательства
Хирургическое вмешательство выполняли под спинномозговой анестезией. Пациент располагался на операционном столе лежа на спине, пневмотурникет накладывали на среднюю треть бедра и накачивали до 350 мм рт. ст. На первом этапе вмешательства выполняли рецессию сухожилия икроножной мышцы по Страйеру. Для этого производили продольный хирургический доступ по медиальному краю голени на границе средней и нижней ее трети, осуществляли поперечное рассечение сухожилия икроножной мышцы таким образом, чтобы получить дополнительные 10° подошвенной флексии при разогнутом коленном суставе. Интраоперационно, для оценки адекватно выполненной рецессии, выполняли тест Сильвершельда. Вторым этапом выполняли подтаранный артроэрез с использованием титанового импланта Arthrex. Его установку осуществляли через кожный разрез, выполненный в проекции подтаранного синуса. Положение имплантата контролировали с использованием электронно-оптического преобразователя (ЭОП). На третьем этапе, после коррекции вальгусного отклонения заднего отдела стопы, производили восстановление основных стабилизаторов медиального продольного свода по разработанной авторами методике (Патент на изобретение RU 2 7964 26 С1). Для этого выполняли медиальный разрез на 2 см ниже верхушки внутренней лодыжки и на 1 см дистальнее бугристости ладьевидной кости. Визуализировали и продольно рассекали влагалище СЗББМ. Сухожилие разделяли Г‑образно в проксимальном направлении на 5 см с сохранением дистального места прикрепления к бугристости ладьевидной кости. Проксимальный конец половины сухожилия прошивали рассасывающейся нитью размером 3‑0. Затем под контролем ЭОП через sustentaculum tali с использованием канюлированного сверла формировали канал диаметром 5 мм. Через него проводили на противоположную сторону пяточной кости нити сухожильного трансплантата с одновременной инверсией стопы. Проксимальный конец трансплантата в костном канале фиксировали интерферентным винтом 5 мм, нити обрезали.
На заключительном этапе оперативного вмешательства через хирургический доступ на тыле стопы длиной 3 см в проекции медиальной клиновидной кости проводили открытоугольную остеотомию по Коттону под контролем электронно-оптического преобразователя (ЭОП) с последующим остеосинтезом безголовчатым компрессирующим винтом размером 2,4 мм. После выполнения интраоперационного контроля коррекции деформации производили послойное ушивание ран с последующей гипсовой иммобилизацией в течение 6 недель. Все пациенты в послеоперационном периоде носили ортопедические стельки. Удаление подтаранного импланта осуществили всем 35 пациентам через 12 месяцев после операции.
Гистологическое обследование
Интраоперационно у всех пациентов был взят участок СЗББМ в гиповаскулярной зоне на 3 см проксимальнее места прикрепления к бугристости ладьевидной кости, биоптат размером 0,5x0,2 мм отправлялся в гистоморфологическую лабораторию для дальнейшего исследования состояния СЗББМ.
Гистоморфологическая оценка состояния СЗББМ производилась с использованием шкалы Bonar, предназначенной для оценки характеристики тендинопатии. Подготовка препаратов выполнялась на базе отделения патологической анатомии Университетской клиники ФГБОУ ВО «ПИМУ» Минздрава России.
Врачом отделения патологической анатомии с опытом работы более 8 лет производилась обработка и оценка полученного участка сухожилия. Образцы тканей фиксировались в растворе 10% формальдегида от 24 до 48 часов. Объём фиксатора не менее чем в 20 раз превышал объём образца. После фиксации элементы тканей промывались водой. Далее производилась их вырезка и размещение полученных фрагментов в гистологических кассетах. Все препараты подвергались обезвоживанию спиртами восходящей концентрации, начиная с 70º, обрабатывались ксилолом. Проводка осуществлялась на аппарате Excelsior ES (Thermo Scientific, США). Далее материал заливался в парафин с использованием заливочной станции HistoStar (Thermo Scientific, США). Приготовление срезов (толщина 1-2 микрометра) с парафинового блока осуществлялось при помощи микротома Microm HM 325 (Thermo Scientific, США). На каждый образец ткани приходилось не менее трёх срезов. Перед окрашиванием гематоксилином и эозином гистологические препараты дополнительно обрабатывались ксилолом. Окрашивание осуществлялось в соответствии с протоколом, рекомендуемым производителем. Для оценки содержания гликозоаминогликанов использовалась дополнительная окраска альциановым синим в сочетании с ШИК-реакцией. Для дополнительной оценки элементов коллагена применялась окраска по Ван Гизону. Полученные гистологические препараты обезвоживались спиртами, помещались на предметное стекло и заключались под покровное стекло с применением бальзама. Для анализа гистологических препаратов применялась световая микроскопия с использованием аппаратуры Nikon eclipse E400, окуляр 10x, объективы 5x, 10x, 20x, 40x. Электронный архив полученного материала выполнен с применением автоматического сканера 3DHISTECH PANNORAMIC Midi с увеличениями 43x и 86x, разрешением 0,087 мкм/пиксель, с программным обеспечением PANNORAMIC Scanner Software for Research. Для морфометрической обработки сканированных изображений использовалось приложение SlideViewer 2.7. Цифровая фотофиксация гистологических препаратов выполнялась на увеличениях 5x, 10x, 20x, 40x. Выраженность дегенеративных изменений в сухожилиях измерялась при помощи системы оценки Bonar. Для системы Bonar использовались 4 параметра: Т – теноциты, М – матрикс, К – коллаген, В – васкуляризация. Каждый параметр оценивался по четырёхбалльной шкале от 0 до 3, где 0 – это отсутствие значимых изменений, 1 – слабовыраженные изменения, 2 – умеренно выраженные изменения, 3 – выраженные изменения. По системе Bonar итоговый балл мог варьироваться от 0 до 12, где значения от 1 до 4 – незначительные дегенеративно-дистрофические изменения, от 5 до 8 – значимые дегенеративно-дистрофические изменения, от 9 до 12 – резко выраженные дегенеративно-дистрофические изменения (рис. 1).
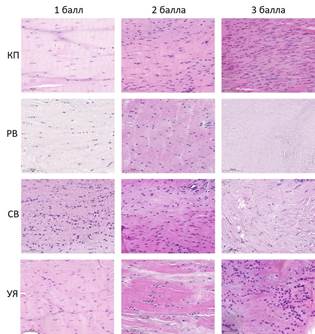
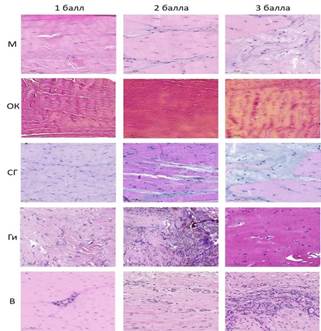
Рис. 1. Гистологическая «палитра» патологических изменений в структуре СЗББМ: М – матрикс, В – васкуляризация, СВ – структура волокон, РВ – расположение волокон, УЯ – укрупнение ядер, ОК – окрашивание коллагена, КП – клеточная плотность, Ва – васкуляризация, Ги – гиалиноз, СГ – содержание гликозаминогликанов
Статистический анализ
Обработку полученных данных выполнили с использованием программы SPSS Statistics 2020. Распределение данных отличалось от нормального. Описательные статистики представлены в виде Ме [25р;75р]. Для определения статистической значимости применяли критерии Манна - Уитни, Уилкоксона, сравнение номинальных данных проводилось при использовании критерия χ2 Пирсона и точного критерия Фишера, различия считали статистически значимыми при р<0,05. При сравнении относительных показателей в качестве количественной меры мы использовали показатель отношения шансов (Odds Ratio, (OR)), определяемый как отношение вероятности (шансов) наступления события в группе, подвергнутой воздействию фактора риска, к вероятности наступления события в контрольной группе. В связи с наличием распределения, отличного от нормального, использовался коэффициент корреляции Спирмена (ρ Спирмена). Теснота корреляционной связи оценивалась по шкале Чеддока.
Все пациенты подписывали информированное согласие на участие в исследовании.
Ограничение исследования
Методологические ограничения включают небольшой размер выборки (n = 35), отсутствие рандомизации контрольной и сравнительной группы, что ограничивает достоверность выводов, а одноцентровый характер и наблюдение в течение 24 месяцев сужают возможности экстраполяции полученных результатов на долгосрочную перспективу и другие клинические условия и варианты течения заболевания.
Все пациенты (n = 35) были разделены на две группы в зависимости от изменений в структуре СЗББМ (рис. 2).
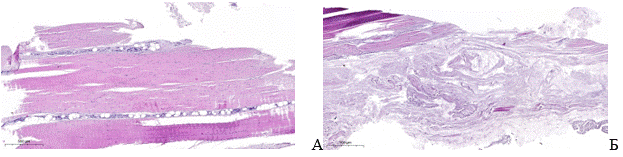
Рис. 2. Гистологическая картина пациентов с дегенеративными изменениями СЗББМ: А – пациент К. 26 лет, Bonar – 2 балла; Б – пациент Л. 30 лет, Bonar – 8 баллов.
Примечание: изображения получены авторами в ходе исследования
По данным гистоморфологического анализа c оценкой по Bonar: 1-я группа (n =25) – незначительные изменения, 2-я группа (n=10) - значимые (табл. 1).
Таблица 1
Выраженность дегенеративных изменений в структуре СЗББМ по Bonar
|
Гистологические изменения по Bonar в баллах |
Пациенты (N=35) |
|
Незначительные изменения (1-4) |
25 (72%) |
|
Значимые изменения (5-8) |
10 (28%) |
Примечание: таблица составлена авторами на основании полученных данных в ходе исследования.
У всех пациентов определены качественные и количественные ультразвуковые параметры сухожилия задней большеберцовой мышцы (табл. 2, 3).
Таблица 2
Количественные УЗИ-данные пациентов в зависимости от гистологических изменений в СЗББМ по Bonar (Me[25p;75p])
|
Гистологические изменения по Bonar Показатель |
Незначительные изменения (n=25) |
Значимые изменения (n=10) |
р |
|
Площадь поперечного сечения (мм2) |
25,30 [23,30-29,00] |
74,60 [63,60-106,35] |
0,001 |
|
Продольный размер сухожилия (D2) (мм) |
4,50 [4,00-4,80] |
4,00 [3,40-6,10] |
0,685 |
Примечание: р – значимость различий (критерий Уилкоксона); таблица составлена авторами на основании полученных данных в ходе исследования.
Таблица 3
Качественные УЗИ-данные пациентов в зависимости от гистологических изменений в структуре СЗББМ по Bonar
|
Гистологические изменения по Bonar
Показатель |
Незначительные (n=25) |
Значимые (n=10) |
р |
|
Сухожилие ЗББМ до (циркулярный синовит) |
1 (4,0%) |
2 (20%) |
0,216 |
|
Сухожилие ЗББМ до (синовит) |
7 (28,0%) |
10 (100%) |
0,001 OR=25,714 (2,756-39,939) |
|
Сухожилие ЗББМ до (гиперваскуляризация) |
0 |
5 (50%) |
0,001 OR=0,194 (0,094-0,397) |
|
Сухожилие ЗББМ до (гетерогенные сигналы) |
1 (4,0%) |
8 (80%) |
0,001 OR=64,00 (5,803-105,805) |
|
Сухожилие ЗББМ до (гипоэхогенность) |
4 (16,0%) |
10 (100%) |
0,001 OR=52,500 (5,174-62,669) |
Примечание: p - значимость различий (χ2 Пирсона/точный критерий Фишера); OR- рассчитан для отсутствия признаков групп; таблица составлена авторами на основании полученных данных в ходе исследования.
Статистически значимо площадь поперечного сечения была больше у пациентов во 2-й группе (р=0,001). Среди больных со значимыми гистологическими изменениями по Bonar в структуре СЗББМ отмечалось преобладание патологических гипоэхогенных и гетерогенных ультразвуковых сигналов (р <0,05).
На контрольном осмотре через 24 месяца после операции у всех пациентов выполнили сравнение результатов анкетирования по опросникам до и после оперативного лечения (табл.4).
Таблица 4
Сравнение функции стопы по данным опросника AOFAS-AHS через 24 месяца после оперативного лечения у пациентов с незначительными и значимыми изменениями в структуре СЗББМ по Bonar (Me[25p;75p])
|
Гистологические изменения по Bonar
Показатель |
Незначительные изменения (n=25) |
Значимые изменения (n=10) |
р |
|
AOFAS-AHS до операции |
70,00 [67,00-78,00] |
67,00 [67,00-68,50] |
0,43 |
|
AOFAS-AHS через 24 месяца |
95,00 [90,00-95,00] |
64,00 [52,50-80,00] |
0,001 |
|
MOXFQ до операции |
57,00 [48,00-64,00] |
57,00 [49,50-61,00] |
0,866 |
|
MOXFQ через 24 месяцев |
12,00 [10,00-15,00] |
50,00 [32,50-63,00] |
0,001 |
|
VAS-FA до операции |
56,00 [50,00-62,00] |
54,00 [42,00-61,00] |
0,261 |
|
VAS-FA через 24 месяца |
92,00 [88,00-96,00] |
57,00 [50,50-68,50] |
0,001 |
|
Парные сравнения |
|||
|
AOFAS-AHS («До операции» – «Через 24 месяца») |
P <0,01 |
P> 0,05 |
|
|
MOXFQ («До операции» – «Через 24 месяца») |
P <0,01 |
P> 0,05 |
|
|
VAS-FA («До операции» – «Через 24 месяца») |
P <0,01 |
P> 0,05 |
|
Примечание: р – значимость различий (критерий Уилкоксона); таблица составлена авторами на основании полученных данных в ходе исследования.
Через 24 месяца после операции у всех пациентов с незначительными гистоморфологическими изменениями по Bonar отмечалось статистически значимое улучшение функции стопы и снижение болевого синдрома по данным опросников AOFAS-AHS, MOXFQ и VAS-FA (p<0,05) по сравнению с пациентами со значимыми изменениями.
При проведении корреляционного анализа выявлено наличие прямой корреляции средней силы между гистологическими изменениями сухожилия по Bonar и результатами анкетирования пациентов по MOXFQ через 24 месяца после операции (р=0,001, r=0,515). Кроме того, выявлена обратная корреляция средней силы между гистологическими изменениями сухожилия по Bonar и результатами анкетирования пациентов по AOFAS через 24 месяца после оперативного вмешательства (р=0,001, r=-0,511), средней силы между Bonar и VAS-FA (р=0,001, r=-0,521).
Обсуждение
В различных зарубежных научных публикациях представлены результаты сравнения ультразвукового и гистоморфологического обследований сухожилий [23; 24]. Однако лишь в ограниченном числе исследований сравнивались клинические данные с гистопатологическими изменениями СЗББМ [25-27]. В работе Sethi P. M. с соавторами, как и в проведенном исследовании, проводился сравнительный анализ результатов ультразвуковой диагностики и гистологических изменений. Однако исследовалось сухожилие длинной головки двуглавой мышцы плеча. При ее ультразвуковой диагностике были продемонстрированы выраженные гистопатологические и сонографические изменения, такие как гипоэхогенность и увеличение диаметра сухожилия, что также было продемонстрировано в проведенном исследовании. Однако статистически значимой корреляции между этими показателями не было обнаружено [25]. Имеются опубликованные данные о сравнении и выявлении корреляции между магнитно-резонансной томографией и гистологической оценкой СЗББМ. При дисфункции задней большеберцовой мышцы наблюдается высокая корреляция между тестом с подъемом на носки, результатами теста Губшера - Джека и гистологической оценкой, проведенной с использованием шкалы Movin (r = 0.581; P = 0.009 и r = 0.538; P = 0.018), в то время как для шкалы Bonar корреляция не наблюдалась (r = 0.424; P = 0.070). Дисфункция задней большеберцовой мышцы по данным МРТ коррелирует только с результатами теста Губшера - Джека, а не с гистологической оценкой (r = 0.424; P= 0.070). (p>0.264) [28].
В данном исследовании авторами впервые продемонстрирована ультразвуковая и гистоморфологическая картина СЗББМ у пациентов с прогрессирующим коллапсом стопы 1А2ВС, представлены клинические результаты после его хирургической коррекции в зависимости от гистоморфологических изменений в структуре сухожилия задней большеберцовой мышцы по Bonar, определены корреляционные отношения между гистологической картиной и данными функциональных опросников AOFAS-AHS и MOXFA.
Заключение
Использование высокочастотной ультразвуковой диагностики во время предоперационного планирования позволяет определить значимые качественные УЗ-изменения в структуре сухожилия ЗББМ. Наличие гетерогенных и гипоэхогенных сигналов может свидетельствовать о наличии значимых патоморфологических дегенеративных изменений по Bonar.
При хирургическом лечении прогрессирующего коллапса стопы 1А2BC наличие незначительных гистоморфологических изменений по Bonar в структуре СЗББМ ассоциировано с лучшими функциональными результатами после вмешательства в сравнении с пациентами со значимыми изменениями.
Функциональный результат по MOXFQ после хирургического лечения прогрессирующего коллапса стопы 1А2BC предложенным способом коррелирует с гистоморфологическими изменениями в структуре СЗББМ по Bonar.
Библиографическая ссылка
Горшунов Е.Д., Королев С.Б., Носов О.Б., Качесов А.В., Горбатов Р.О., Гришин А.С., Турдакина И.Н. ВЛИЯНИЕ ГИСТОМОРФОЛОГИЧЕСКИХ ИЗМЕНЕНИЙ СУХОЖИЛИЯ ЗАДНЕЙ БОЛЬШЕБЕРЦОВОЙ МЫШЦЫ НА РЕЗУЛЬТАТ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПАЦИЕНТОВ С ПРОГРЕССИРУЮЩИМ КОЛЛАПСОМ СТОПЫ 1AB2C СТАДИИ // Современные проблемы науки и образования. 2026. № 4. ;URL: https://science-education.ru/en/article/view?id=34549 (дата обращения: 21.04.2026).
DOI: https://doi.org/10.17513/spno.34549



